Список анализов для сдачи после замершей беременности — My site Анализы после замершей беременности: какие надо сдавать
К сожалению, на долю некоторых женщин выпадает такой страшный диагноз, как замершая беременность. Аналогичным состоянием считается развитие полого плодного яйца (оплодотворение было, но зародыш не начал развиваться). Конечно, это колоссальный стресс, как для организма, так и для психологического состояния женщины.
Со временем переживания притупляются, а желание обрести малыша, к счастью, возникает вновь.
Но у женщины остается некий психологический барьер, из-за боязни повторения несчастного случая.
Каким образом успокоить себя, что необходимо для того, чтобы предупредить такой случай в будущем? Для этого, очень значимо выяснить все причины замирания плода.
Именно для определения возможных патологий, необходимо сдать некоторые анализы после замершей беременности. Такие манипуляции помогут будущей матери с уверенностью забеременеть повторно.
Подготовка к новой беременности
После неудачной беременности, женщина хочет опять забеременеть и наконец реализовать себя как мама. Но врачи настоятельно рекомендуют перед повторным зачатием подождать, как минимум не менее полугода. Это верно, потому что в данной ситуации не следует руководствоваться эмоциями, ведь ослабший организм требует времени для восстановления.
К планированию новой беременности подходите тщательно и следуйте двум пунктам:
- Пообщайтесь с лечащим врачом-гинекологом и пройдите консультацию у эндокринолога, для утверждения количества нужных анализов, которые следует сдать после замирания плода.
- Предстоящая беременность должна иметь запланированный характер.
Если супружеская пара окончательно утвердилась в решении пополнить свою семью, теперь осталось дело за малым — узнать какие анализы нужно сдать при замершей беременности.
***
Какие анализы следует сдавать обязательно
Зачатие ребенка всегда подразумевает тщательное обследование одновременно двух партнеров.
- Первостепенно следует сдать анализ крови на различные скрытые инфекции. При обнаружении возможных болезней, пройти полный курс лечения, и лишь потом приступать к зачатию.
- Часто пара нуждается в консультации эндокринолога и сдачи некоторых анализов эндокринной направленности. Наличие такого анализа, в любом случае, не помешает, а если выяснится, что беременность прервалась по причине гормональной нехватки, то даже окажется в приоритете.
- Гормоны щитовидной железы, прибывая за пределами нормы, способны вызывать ряд осложнений, начиная от раннего токсикоза и заканчивая внутриутробной гипоксией эмбриона.
- Если замирание плода возникло по причине генетической мутации, то следует записаться к генетику, который сможет окончательно выяснить причины.
Но не стоит забывать, что основным специалистом является гинеколог. Именно он, при необходимости, направит к нужному врачу, опираясь на результаты полученных анализов.
Когда лучше проводить обследование
Есть несколько рекомендаций, на которые следует опираться при подготовке к новой беременности:
- Анализы сдают после восстановления цикла. От дня выскабливания, до первого дня менструации в среднем проходит от 25 до 30 дней.
- В первом цикле обследуются на различные TORCH-инфекции (цитомегаловирус, токсоплазмоз, обычный герпес, краснуха, сифилис, гепатит В). Если ни одна из этих инфекций обнаружена не была, гинеколог посоветует провести вакцинацию против краснухи, которую следует сделать за несколько месяцев до планируемого зачатия малыша.
- В профилактических целях, следует, как можно меньше находится в одном помещении с кошками, и избегать уличных животных.
- Во второй фазе смело сдают кровь на гемостаз.
***
Забор различных мазков гинеколог осуществляет через месяц после отмены антибиотических препаратов, которые были назначены после чистки. Сдача гормональных анализов приходится на второй цикл менструаций.
Анализы, необходимые обоим супругам
- Исследование на инфекции половых органов, такие как хламидиоз, уреплазмоз, микоплазмоз, кандидоз. Такой процесс диагностики очень важен, ведь большинство неудачных беременностей происходит из-за заражения женщины половой инфекцией. Анализ необходим обоим партнерам, чтобы назначить синхронное лечение, которое только в таком случае будет иметь результативность.
- Сдача крови, с целью выяснения резус-фактора и группы крови. Проводится для исключения или подтверждения несовместимости по данному принципу.
- Тест на генетическую предрасположенность следует сдавать супругам, у которых замирание плода произошло больше одного раза. А также парам, возраст которых превысил 35 лет, и тем, чья наследственность уже была обременена генетическими болезнями.
- Сдача обычного общего анализа крови и мочи, который даст общую оценку о состоянии здоровья предстоящих родителей.
- Анализ крови на кариотип. Данное исследование определяет количество хромосом, которое характерно определенному биологическому типу. Сдать его достаточно один раз за всю жизнь, потому что показатели этого анализа неизменны.
Какие следует сдать анализы будущей маме
Естественно, при планировании беременности женщина должна в первую очередь думать о своем здоровье, как физическом, так и психологическом. Неудавшаяся беременность создала некий дисбаланс в организме. Поэтому необходимо качественно оценить состояние организма, определить его готовность для последующего вынашивания малыша.
Изначально проводится ряд мероприятий:
- Мазок для определения насколько благоприятна флора влагалища.
- УЗИ органов малого таза.
- Забор на бактериальный посев из цервикального канала.
- Анализ на ряд гормонов щитовидной железы, половых гормонов: показатель прогестерона, уровень ТТГ, пролактина, тестостерона.
- Коагулограмма — результаты которой отображают быстроту свертываемости крови.
- Анализ на биохимию.
Пример коагулограммы
Бывают случаи, когда вышеперечисленных анализов врачу недостаточно, и для составления полноценного анамнеза с дальнейшим правильным лечением, гинеколог назначает некоторые дополнительные исследования:
Анализ, который исключит наличие у женщины антифосфолипидного синдрома. Посредством анализа можно определить присутствие или отсутствие у собственной иммунной системы выработки антител к плоду. Говоря простым языком, не стремится ли сам организм, избавится от эмбриона, воспринимая его чужеродным.
Анализ для составления иммунограммы, которая отображает основные показатели в иммунной системе.
Какие следует сдать анализы будущему папе
Наблюдающий и готовящий пару врач акушер-гинеколог обязательно порекомендует пройти мужчине некоторые лабораторные анализы и исследования. В этот перечень обычно входят:
Спермограмма. Главной целью обследования, является оценка состояния мужского здоровья, а точнее его дееспособность в плане зачатия. Также поможет выявить некоторые урологические заболевания.
MAR – тест – это главнейший метод для определения фактора иммунного бесплодия. При подтверждении, мужчине следует обратиться к врачу-андрологу.
Основные причины в замирании плода
К замершей беременности, врачи относят остановку плода в развитии в промежуток до 27 недель. Обычно, остановка происходит намного раньше, в первом триместре, еще до 13 недель. Статистические данные утверждают, что в мире, у каждой восьмой беременности случается такой печальный исход в виде самопроизвольного прерывания.
К ключевым причинам можно отнести несколько пунктов:
- Тяжело перенесенные в первом триместре инфекционные заболевания. Такие, как ветрянка, краснуха, грипп, который мог повлиять на не укрепившийся в достаточной мере плод.
- Различные генетические мутации у эмбриона, которые и привели к замиранию.
- Нехватка гормона прогестерона, который стимулирует внутриутробное закрепление и развитие желтого тела.
- Конфликт резус-факторов у матери и плода.
- Нарушения в системе свертываемости крови.
Внешние вредные вмешательства в виде злоупотреблений наркотическими веществами, алкоголем и курением. Причем их влияние возможно не только при употреблении во время беременности, но также, отмечаются отрицательные последствия спустя много лет.
опасность замершего плода в том, что о таком исходе женщине становится известно, когда запущен процесс выкидыша, тогда, когда мертвый плод вызвал нарушение кровяной свертываемости в матке, и возникло сильное кровотечение.
***
В таких ситуациях опасности подвергается и сама мать. Зачастую организм начинает воспринимать замерший плод, как инородное тело, спустя долгое время, и не всегда может отторгнуть его естественным образом. А в это время замерший эмбрион запускает механизм разложения внутри матки – возникает риск общего заражения организма (сепсис).
Важнейшим моментом является своевременное обнаружение замершей беременности, для того чтобы вовремя принять необходимые меры, в виде выскабливания матки, если организм сам не прибег к избавлению от мертвых тканей.
Замирание плода обнаруживается и на плановом УЗИ. В том случае, если поставленный диагноз вызывает сомнения, то пройдите УЗИ еще раз у другого специалиста или в другом центре. Но отнеситесь к этому серьезно, и пройдите исследование в этот же день.
Если срок беременности 6-8 недель, то вполне возможна ошибка постановки диагноза. Но если обследование все-таки покажет замершую беременность, незамедлительно следует обратиться к врачу или ближайший стационар.
Выяснение причины замершей беременности
При подготовке к новой беременности необходимо выяснить причину неудачи предыдущей. Только узнав об источнике, можно, посредством принятия различных мер, воспрепятствовать повторению ситуации.
Поиск патологий на генетическом уровне у погибшего эмбриона обычно является первым этапом на пути к выяснению причин. Для проведения данной экспертизы необходимы ткани плода для проведения анализа на гистологию после замершей беременности.
Еще до выскабливания сообщите врачу, что вы намерены провести гистологическое исследование и необходим биоматериал. В лабораторию его отвозят родственники, после того как он будет надлежащим образом упакован.
После генетических мутаций, анализ показывает ряд гормональных нарушений, хронических и инфекционных заболеваний, наличие которых и привело к гибели эмбриона.
Замершая беременность — испытание для женщины и семьи в целом. Но не стоит отчаиваться. Если в дальнейшем соблюдать рекомендации врача по приему лекарств, витаминов, проходить нужные обследования, то в скором времени рождение здорового малыша послужит новым стартом в жизни.
Источник: https://yraberemenna.ru/beremennost/zamershaya/spisok-analizov-dlya-sdachi-posle-zamershej-beremennosti.html
Как ВПЧ влияет на беременность?
В период вынашивания ребенка у женщины часто происходят различные обострения заболеваний из-за сниженного иммунитета.
Если в организме присутствует вирус папилломы человека, беременность становится пусковым фактором для его активизации. Поэтому в это время женщины часто обнаруживают различные новообразования, которых не было раньше.
Иммунная защита, не справляющаяся со своей работой, выпускает папилломавирусную инфекцию, находящуюся до этого в латентной (скрытой) форме.
Влияние на организм беременной и плод
Внешне ВПЧ проявляется в 2 формах:
- папилломы – наросты, располагающиеся на кожных покровах;Папилломы растут колониями
- кондиломы – новообразований, локализующихся в аногенитальной области.Остроконечные кондиломы имеют телесный цвет
Во время беременности уже имеющиеся новообразования начинают прогрессировать в размерах, и к ним активно присоединяются новые наросты. Они обычно безболезненны на ощупь, однако доставляют определенные неудобства в месте локализации.
Причиной возникновения папиллом становится действие вируса, однако не каждый вид наростов является потенциально опасным для женщины и плода. Обычные наросты на коже, располагающиеся на шее, руках, лице и т.д. не способны стать причиной развития онкологии и повлиять на здоровье будущего ребенка.
Беспокойство должны вызывать кондиломы, особенно активно растущие в период беременности. Они могут травмироваться и кровоточить, в результате чего в организм может попасть инфекция.
Кроме того, в период беременности частым явлением становятся выделения из влагалища, являющиеся благотворной средой для размножения инфекций.
Вирус поражает многослойный плоский эпителий кожи и слизистых оболочек
Папилломавирус не представляет непосредственной угрозы для плода, так как он живет не в крови, а в эпителиальных клетках.
Это означает, что внутриутробно ребенок не может заразиться, но риск инфицирования существует, если плод будет проходить по естественным родовым путям. Однако такое явление характерно только для детей тех беременных, у которых диагностированы остроконечные кондиломы.
В этом случае при родах может быть выполнено кесарево сечение, значительно уменьшающее риск передачи вируса плоду.
Папилломатоз гортани
Если ребенок все-таки был инфицирован при родах, высока вероятность развития у него папилломатоза гортани. Это заболевание, характеризующиеся появлением множественных наростов в области гортани.
Болезнь отличается частыми рецидивами и может приводить к нарушениям дыхания, вплоть до развития асфиксии. Впрочем, папилломатоз гортани встречается достаточно редко и считается излечимым заболеванием.
Опасность инфекции для будущей мамы
Папилломавирусная инфекция имеет более 100 различных штаммов, делящихся по степени онкогенности. Наиболее опасны 16, 18, 31 и 33 типы, приводящие к развитию онкологии. особенность действия этих штаммов заключается в том, что инфицирование и развитие вируса протекает практически бессимптомно.
Без специальной диагностики, направленной на выявление ВПЧ, узнать о попадании инфекции в организм невозможно. Высокоонкогенные виды папилломавируса обычно не приводят к возникновению папиллом или кондилом, зато могут поспособствовать развитию раковой опухоли из уже имеющихся.
Это происходит из-за того, что человек может быть инфицирован сразу несколькими видами ВПЧ.
Папилломавирус не способен спровоцировать внутриутробные заболевания плода или как-то повлиять на течение беременности. Однако он может привести к развитию дисплазии, считающейся предвестником рака шейки матки. Это состояние приводит к непредсказуемому течению беременности и может обернуться преждевременными родами или выкидышем.
Впч 16 и 18 типа при беременности
Эти штаммы считаются наиболее опасными, особенно если женщина инфицирована сразу обоими. Именно они в большей степени ответственны за возникновение онкологии. При выявлении этих видов папилломавируса обязательно постоянное наблюдение у врача и регулярная диагностика вирусной нагрузки на организм.
Во время беременности ВПЧ переходит из скрытой фазы протекания в активную. Это можно отследить не только по увеличивающемуся количеству новообразований, но также с помощью специальной диагностики, отражающей вирусную нагрузку. Чем выше этот показатель, тем более быстрый процесс развития онкологии ожидает пациентку без оперативного вмешательства.
Лечение ВПЧ при беременности
На сегодняшний день не существует терапии, помогающей полностью избавиться от папиломмавирусной инфекции. Консервативные методы лечения направлены на поднятие собственного иммунитета пациента, подавляющего действие ВПЧ. Среди таких методов выделяются следующие средства:
- противовирусные препараты (Ацикловир, Новирин, Алпизарин);
- иммуностимулирующие препараты (Изопринозин, Ликопид, Аллокин-альфа);
- иммуномодулирующие средства (Панавир, Кераворт).
Их назначение помогает подавлять активность вируса в организме и усиливает действие иммунной системы.
Если тенденции к увеличению числа папиллом не наблюдается, женщину можно просто наблюдать и отправлять на регулярные обследования в виде кольпоскопии и ПЦР-теста. Лечением рекомендуется заниматься только после родов, чтобы лишний раз не подвергать женщину стрессу.
Кольпоскопия шейки матки
Однако встречаются случаи, когда число новообразований стремительно прогрессирует. Особенно опасными являются папилломы, располагающиеся на половых органах и в местах постоянной травматизации. Решение об их удалении принимается если:
- наросты становятся болезненными на ощупь;
- происходит увеличение отдельно взятых кондилом;
- новообразования кровоточат;
- они препятствуют таким физиологическим процессам как дефекация или мочеиспускание.
Такие наросты необходимо удалить с помощью одного из хирургических методов. В их числе:
- Криодеструкция. Процедура представляет собой заморозку кондиломы с помощью воздействия жидкого азота. Ткани нароста погибают, в результате чего он начинает отторгаться организмом и отпадать. Этот процесс может занимать довольно длительное время – до 6 недель. Длительность процедуры небольшая, и ей часто отдается предпочтение из-за ценовой доступности.
- Лазерная деструкция. Считается одним из наиболее безопасных методов удаления, разрешенных беременным. На папилломы направляется лазерный луч, под воздействием которого испаряются клетки нароста. Такой способ удаления позволяет предотвратить попадание инфекции в рану, благодаря мгновенному запаиванию капилляров. Такой метод допустимо использовать только для небольших наростов, чей размер не превышает 5 мм.
- Электрокоагуляция. Эта процедура основывается на действии тока, разрушающего ткани в области вирусного поражения. Наиболее часто используется для удаления кондилом, выступающих над поверхностью кожи. К такому методу прибегают в основном из-за небольшой стоимости процедуры, так как такой вид удаления не является полностью безопасным для беременной женщины.
- Радиоволновой метод. Устранения папиллом производится с помощью радиоволны, подающейся в место воздействия с помощью специального электрода. Этот метод хорошо подходит беременным, так как удаления осуществляется бесконтактно, а период восстановления проходит достаточно быстро. Этим методом можно убирать наросты даже в труднодоступных местах.
Помимо вышеперечисленных методов существует еще и хирургическое иссечение папиллом, которое применяется только в крайних случаях. Для беременных такая операция может быть слишком травматичной, поэтому ее назначают редко. Хирургическое вмешательство в основном применяют, если кондилома достигает слишком больших размеров, и ее опасно убирать другими способами.
В послеродовой период гормональный фон женщины, а также ее иммунная система постепенно приходят в норму, в результате чего рост новообразований замедляется. В это время женщине необходимо удалить все оставшиеся кондиломы и принимать препараты, способствующие более быстрому подъему иммунитета.
Осложнения
Самым частым осложнением ВПЧ является развитие онкологии. Злокачественная опухоль может развиться в области шейки матки, влагалище, вульвы, заднего прохода. Большинство случаев онкологии приходится на действие 16 и 18 штаммов папилломавирусной инфекции.
Другим риском является постоянная травматизация имеющихся папиллом, в результате чего через них в организм может попасть инфекция. Травмированное новообразование начинает кровоточить и гноиться, из-за чего слизистая оболочка покрывается язвами. Это состояние способно спровоцировать появление воспалительно-инфекционного процесса.
Заключение
Для предотвращения осложнений, вызванных ВПЧ, женщине необходимо пройти полное обследование еще на этапе планирования беременности. Если папилломавирусная инфекция была диагностирована, лечение необходимо пройти до момента зачатия, чтобы не подвергать риску свое здоровье и здоровье будущего ребенка.
Источник: https://papillomus.ru/virus-vpch/pri-beremennosti/
Может ли впч быть причиной замершей беременности
- 01 Август
- 0 просмотров
- 0 рейтинг
Большинство носителей папилломавируса (до 93% населения планеты) не знают, что инфицированы. При нормальном иммунитете инфекция никак не проявляется.
Вирус папилломы при беременности способен активизироваться, как и многие другие «спящие» болячки, из-за гормональных и иммунных «качелей» во время вынашивания малыша.
Опасна ли вспышка активности ВПЧ для будущей мамы и новорожденного, зависит от разновидности вируса и локации папиллом.
Виды ВПЧ
На начало 21 века ученые выявили приблизительно 100 разновидностей ВПЧ. Часть из них никогда не дает никаких проявлений на коже, часть – вызывает различной формы папилломы (папилломы, кондиломы, подошвенные бородавки).
Около 30 видов поражают аногенительную область, то есть являются генитальными типами папилломавирусной инфекции. 13 видов ВПЧ являются провокаторами онкозаболеваний. Рак шейки матки чаще всего вызывают штаммы 16 и 18 (70% случаев).
Человек может иметь как один, также и несколько штаммов вируса одновременно.
Вирус папилломы во время беременности активизироваться может на любых участках тела: например, могут разрастись подошвенные бородавки, причиняющие значительный дискомфорт при ходьбе. Однако опасность для будущего малыша представляют именно кондиломы, поэтому стоит обсудить их более подробно.
Разновидности ВПЧ, поражающие область промежности, делятся на те, что имеют низкий риск возникновения рака шейки матки (например, штаммы с номерами 6, 11) и штаммы среднего и высокого уровня риска развития онкологии (16, 18, 31, 35, 33). Штаммы с низкой степенью риска могут являться причиной кондилом, но не вызывают дисплазию (структурные изменения слизистых, предраковое состояние).
Вирус папилломы при беременности
ВПЧ на теле – это бородавка. На половых органах при эписомальной форме течения инфекции ВПЧ проявляется, как остроконечная кондилома, которую иногда называют половой бородавкой.
У дам она может располагаться в промежности: на половых губах, отверстии цервикального, мочеиспускательного канала, влагалище, шейке матки, на девственной плеве, волосистой части гениталий, вокруг ануса, в преддверии прямой кишки, иногда во рту, гортани.
Очень часто в виде остроконечных кондилом вирус папилломы у женщин при беременности замечается впервые, хотя само инфицирование произошло задолго до этого.
Поэтому, если вы, забеременев, впервые заметили у себя кондиломы, не нервничайте и не обвиняйте мужа в измене. Заражение могло случиться много лет назад, в том числе от матери.
Вирус папилломы человека и беременность – актуальная тема, поскольку зачастую именно на этом жизненном этапе дремлющий вирус просыпается от спячки и впервые заявляет о себе.
Из всех видов ВПЧ опасными для малыша являются только штаммы 16 и 18. Остальные виды вируса не должны вызывать особенного беспокойства будущей мамы, если только кондиломы не причиняют физического дискомфорта. При этом если кондиломы, вызванные штаммами 18 и 16, расположены вне родовых путей, они также не опасны для ребенка.
Симптомы ВПЧ на гениталиях
Главный признак ВПЧ – остроконечная кондилома. При довольно страшном названии, выглядит она безобидно, как маленький розовый мягкий сосочек на тонком основании. Женщина чаще всего не обращает внимания на такое новообразование.
Если же остроконечные кондиломы разрастаются, сливаясь, они чаще всего напоминают причудливое морское создание или цветную капусту, и тогда уже становятся причиной для сильного физического (натираются бельем, мешают при бритье) и психологического (вызывают отвращение) дискомфорта.
Вирус папилломы человека при беременности зачастую принимает клиническую форму заболевания. Усиленное кровообращение в тканях во время вынашивания малыша приводит к быстрому разрастанию соцветий кондилом, начинается яркая вспышка кандиломатоза.
Впч при подготовке к беременности
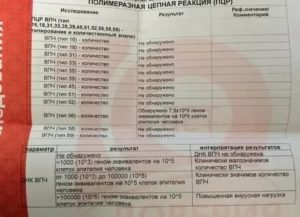
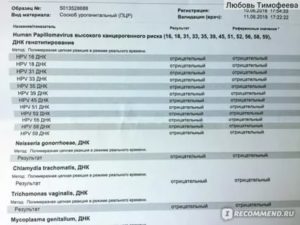
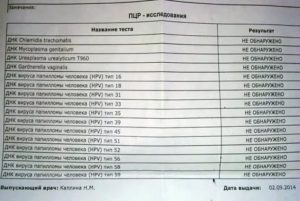
Вирус папилломы человека у женщин при беременности может доставить много беспокойств, поэтому при планировании беременности необходим ПЦР тест на ВПЧ обоих будущих родителей.
Надо предупредить, что если у одного из супругов есть какой-либо штамм вируса, вероятность, что через некоторое время второй партнер его тоже получит, равна почти 100%.
У 15% женщин без внешних признаков определяется ВПЧ в шейке матки, а именно это локация ВПЧ наиболее опасна для инфицирования новорожденного.
Если кондиломы обнаруживаются невооруженным взглядом или при осмотре гинекологом, необходимо определить тип ВПЧ, вызвавшего заболевание. Проводится кольпоскопия и проводится цитологическое исследование.
Затем новообразования обязательно удаляются, поскольку они могут стать «воротами» для других инфекций. Параллельно врач назначает курс противовирусного препарата.
Эти медикаменты противопоказаны при беременности, поэтому стоит сначала закончить курс лечения, а затем вновь приступать к попыткам забеременеть.
Что делать, если ВПЧ обнаружен при беременности
Если ВПЧ обнаружен после анализа на ПЦР, но не проявляется в виде кондилом, его специфическое лечение не требуется. Достаточно общих профилактических мер, которые снизят вероятность обострения:
- приём витаминов;
- стабильность нервной системы, избегание стрессов;
- профилактика ОРВИ, прочих заболеваний.
Если папиломавирус человека во время беременности обнаружен в виде кондилом, доктор решает, необходимо ли лечение, поскольку кондиломы во время естественных родов:
- являются очагом инфекции для малыша;
- могут стать причиной механических и геморрагических (кровотечений) осложнений во время родов.
Папилломы на шейке матки при беременности в редких случаях вызывают папилломатоз гортани новорожденного, поэтому доктор может рекомендовать кесарево сечение.
Заражение происходит, если младенец делает преждевременный вдох, находясь еще в утробе матери. Кесарево сечение по причине ВПЧ – очень редкое явление.
Оно применяется только в случае гигантской кондиломы, это состояние характерно обычно для ВИЧ -положительных женщин.
Вирус папилломы человека у беременных женщин, приведший к дисплазии – опасное явление как для будущей матери, так и растущего ребенка. Дисплазия определяется трех степеней:
- слабой (CIN 1);
- средней (CIN 2);
- тяжелой (CIN 3).
К сожалению, выявление дисплазии в третьей стадии обычно требует прерывания беременности на начальных сроках. Естественно, окончательное решение принимают врач и пациентка. Дисплазия 1 и 2 степени не требует абортирования, проводится медикаментозное лечение и удаление кондилом.
Чаще всего, если установлен факт онкологического заболевания шейки матки у беременной женщины, и глубина инвазии (проникновения в соседние ткани) не более 3 мм, врач проводит частичное удаление шейки матки. Примерно через месяц-полтора после родов матку удаляют полностью.
Лечение папиллом у беременных
У врачей нет единого решения по вопросу лечения папилломы при беременности. Одни склоняются к мнению, что удалять новообразования необходимо как можно раньше. Другие же оттягивают удаление до последнего триместра, поскольку зачастую иммунная система приходит в норму и кондиломы исчезают самостоятельно.
Кондиломы, которые вызвал вирус папилломы человека у женщин и беременность заставляют врача принимать решение: оправдан ли риск удаления бородавок, или есть возможность отложить процедуру до разрешения от бремени.
Решение об удалении остроконечных бородавок принимается в случаях, когда:
- разрастания принимают значительные размеры и мешают нормальной жизни, вызывая болевые ощущения от соприкосновения с нижним бельем;
- наросты кровоточат;
- бородавки мешают физиологическим процессам – мочеиспусканию, дефекации.
Источник: https://papillomnet.ru/papillomy/mozhet-li-vpch-byt-prichinoj-zamershej.html
Совместимы ли ВПЧ и беременность: последствия и опасность

В период вынашивания ребенка женщине нужно особенно пристально следить за своим здоровьем. В ее руках находится не только состояние собственного организма, но и судьба, а иногда и жизнь будущего малыша. Одна из угроз — вирус папилломы человека.
Если в обычном состоянии он хоть и способен привести к тяжелым последствиям в виде рака, то во время беременности болезнь особенно опасна, ведь она отражается на здоровье плода.
Какие типы ВПЧ особенно опасны для будущего ребенка и его мамы, можно ли забеременеть при наличии этой болезни и есть ли способы справиться с недугом, обезопасив себя и малыша?
Особенности при беременности
Сразу успокоим читателя — в большинстве случаев вирус папилломы не влияет на развитие плода и не подвергает опасности его жизнь, а также жизнь его матери.
Основная сложность кроется в том, что в момент рождения и прохода плода по родовым каналам вирус с высокой долей вероятности передастся малышу.
Тонкость заключается в том, что любые типы папилломовируса протекают практически бессимптомно, так что обнаружить его перед беременностью или во время вынашивания плода довольно сложно, для этого требуется сдавать непростые и весьма дорогие анализы.
При этом присутствие в организме женщины ВПЧ никаким образом не влияет на вероятность зачатия, а также успешного вынашивания ребенка. Есть расхожее мнение, что шанс зачать малыша существенно снижается, если девушка является носителем инфекции.
В результате этого люди не предохраняются, получаются незапланированные беременности. Тут и начинаются основные проблемы — меры принимать все же следует, ведь передача вируса малышу нежелательна.
Так что сексом заниматься допускается, забеременеть можно, но несколько ограничить себя в интимной жизни стоит.
Иногда ВПЧ «перепрограммирует» иммунитет женщины. Из-за этого зачатие становится затруднительным. Иммунные клетки матери атакуют семенные клетки ее партнера. В результате вероятность наступления беременности существенно снижается.
Как ВПЧ влияет на беременность?
За исключением нескольких типов, папилломовирус не оказывает прямого воздействия на малыша. Но этот недуг подрывает защитные силы организма будущей мамы.
В итоге иммунитет слабнет, возникает риск заражения другими инфекционными заболеваниями. Начинаются частые простуды, не исключено даже воспаление легких.
Эти болезни, в свою очередь, несут серьезную угрозу для здоровья, а иногда и жизни обоих.
Особе внимание стоит обратить на те ситуации, когда речь идет о таких штаммах, как:
Вирус папилломы человека 16 типа — один из наиболее опасных штаммов. Патология способна вызвать тяжелые осложнения, вплоть до рака. Вы можете узнать о том, как протекает ВПЧ 16 у женщин, сложно ли его распознать и как лечить болезнь.
Эти типы ВПЧ являются онкогенными, особенно активно перестраивают ДНК клеток своего носителя, а также изменяют особенности иммунитета. Эти вирусы распространяются очень быстро. Иногда они полностью «покрывают» кондиломами и бородавками всю слизистую поверхность влагалища и шейки матки буквально за 4-5 часов. В будущем это приведет к проблемам о время родов.
Но не забываем и об онкогенности микроорганизмов. Так как организм женщины во время беременности и без ВПЧ очень уязвим из-за снижения способности иммунитета сопротивляться болезням, 16 штамм с большой долей вероятности может развиться в:
- дисплазию шейки матки;
- раковую опухоль.
Это еще не все — рассмотренные типы ВПЧ особо заразны, передаются они не только половым путем. Это приводит к тому, что во время рождения малыш заражается практически со стопроцентной вероятностью.
Осложняет ситуацию то, что даже если болезнь и удалось выявить, полноценного лечения все равно не получится. Применение антибиотиков до 28 недели беременности запрещено — они могут сказаться на развитии будущего малыша.
Да и на более поздних сроках допустимо применение только иммуномодуляторов, витаминных комплексов (ограниченно) и интерферонов. Единственное, что можно сделать без особых последствий, механически удалить разросшиеся кондиломы и папилломы.
При этом простое хирургическое вмешательство тут не подойдет, нужно применять:
- лазерную методику;
- криодеструкцию (воздействие экстремально низких температур на пораженные участки).
При этом нет никакого значения, когда именно произошло заражение матери — до беременности или во время, например, при активной половой жизни после зачатия ребенка или в результате повреждения кожи и проникновения в организм инфекции.
Симптомы
Симптоматика папилломовируса очень вялая, причем это никак не зависит от того, есть беременность или нет. Явные признаки болезни проявляются только в 10% случаев, остальные пациентки могут даже не подозревать о том, что в их организмах прогрессирует опасный недуг. Тем не менее некоторые симптомы все же могут наблюдаться:
- выделения из влагалища (реже, чем в случае с болезнью при обычном состоянии организма);
- распространение кондилом и бородавок по всему телу, особенно в районе половых органов и анального отверстия;
- болевые ощущения в нижней части живота, распространяющиеся на поясницу;
- жжение и боль при мочеиспускании (это происходит из-за попадания мочи на кондиломы);
- дискомфортные ощущения по время полового акта.
Также иногда возникают признаки интоксикации организма. Женщины сталкиваются с гипертермией (повышенной температурой тела), слабостью, сонливость, тошнотой, частыми головокружениями. При этом иногда дама становится раздражительной, что нехарактерно для обычного протекания ВПЧ любого типа.
Что делать при ВПЧ во время беременности?
На самом деле собственный иммунитет человеческого организма в состоянии самостоятельно справиться с вирусом папилломы. Но возможно это только в том случае, когда организм крепок и не страдает от других болезней. Во время беременности иммунная система уязвима, она не может дать полноценный отпор вирусу. Так что пускать болезнь на самотек нельзя, нужно обязательно лечиться.
Главное, что следует сделать, пройти полноценное обследование. Для этого следует собрать биоматериал (соскобы влагалища, мазки шейки матки) и отправить на анализы:
- ПЦР;
- бактериальный посев (отличается точностью, но стоит довольно дорого, да и времени занимает много — около трех недель);
- дайджест-тест.
Общий анализ крови сдавать бессмысленно. В лучшем случае он просто покажет наличие в организме инфекции. При этом установить его тип ДНК и разновидность, а также определить чувствительность микроорганизма к тем или иным антибиотикам не получится, для этого нужно более детальное обследование.
Обратите внимание, что во время беременности нужно постоянно отслеживать состояние организма.
Что касается лечения, то тут не все так просто. К медикаментозной терапии прибегают очень редко, так как создается существенный риск для малыша — может нарушиться нормальный ход развития плода.
Большинство врачей сходятся во мнении, что применение каких-либо мер оправдано только в том случае, если наблюдаются явные изменения в шейке матки. Для контроля над этой ситуацией женщина должна регулярно проходить кольпоскопию — визуальный осмотр пораженного органа. Другое дело — удаление кондилом.
О применяемых методах было рассказано выше, но дело это важное, ведь чем меньше новообразований, тем ниже риск развития рака.
Так как ВПЧ любого типа угнетает иммунитет, нужно позаботиться об укреплении защитных сил организма. Для этого подойдет:
- прием иммуномодуляторов;
- употребление витаминов, желательно в комплексах;
- добавление в рацион овощей и фруктов (они не будут лишними в любом случае).
Главное — не пускать болезнь на самотек. Если пройти терапевтический курс и регулярно наблюдаться у специалиста, то риск неприятных осложнений как для мамы, так и для ее малыша сводится к минимуму.
Если в остальных ситуацией борьба с ВПЧ народными средствами допустима, хоть и с большой натяжкой, при беременности делать этого нельзя.
Последствия ВПЧ при беременности
Для мамы будущего малыша все просто, осложнения такие же, как во всех остальных случаях заражения:
- рак шейки матки;
- нарушение зрения;
- снижение сексуального влечения;
- бесплодие.
Для ребенка все может закончиться фатально еще до появления на свет. Дело в том, что клетки мутированного материнского иммунитета могут атаковать не только сперматозоиды при зачатии, но и плод, который уже начал развиваться.
В результате последует выкидыш, причем с большой вероятностью развития бесплодия у матери в будущем.
Если этого не произошло, то в случае заражения малыша болезнь будет развиваться в его организме по стандартному сценарию, характерному для всех остальных пациентов.
Для девочек ВПЧ опаснее, чем для мальчиков. Риск развития рака в женском организме существенно выше.
Как планировать беременность при ВПЧ?
Если еще до зачатия в организме была выявлена эта инфекция, сразу отказываться от рождения малыша не стоит. Если соблюдать правила, описанные выше, то риски для мамы и ребенка будут минимальными.
Однако перед оплодотворением следует пройти тщательное обследование. Его главная цель заключается не столько в выявлении вируса, сколько в определении его типа.
Например, если он окажется не онкогенным, то особых рисков нет, можно рожать.
Но в случае выявления 16, 18 или 31 штамма ВПЧ следует дополнительно обследоваться и прислушаться к консультации врача. Как бы то ни было, но большинство медиков не препятствуют рождению детей зараженной матерью. При правильной терапевтической тактике опасности практически нет, ребенок родится здоровым и обязательно будет радовать родителей своими успехами в будущем.
Также вы можете познакомится с видеороликом, где специалист кратко объясняет как можно подготовится к беременности при ВПЧ.
Источник: https://myvenerolog.com/spisok-boleznej/virusnye-infektsii/papillomavirus-cheloveka-vpch/i-beremennost.html
Генетическая диагностика ворсин хориона замершей беременности Москва
Подготовиться к новой беременности без выяснения причин замирания эмбриона невозможно. Только так можно максимально оградить себя от повторения малоприятной ситуации.
Выявление генетических патологий погибшего плода — первый шаг на пути к ответам на вопросы. Для этого рекомендовано провести гистологическую экспертизу тканей плода. Перед выскабливанием необходимо предупредить врача, что вы будете проводить данное обследование и вам нужен биологический материал. Его в лабораторию, соблюдая ряд обязательных условий, отвезут родственники.
Кроме мутаций на генетическом уровне подобный анализ может выявить гормональные нарушения, инфекционные заболевания, хронические болезни, вызвавшие гибель плода на раннем сроке.
Как проводится исследование
Для цитогенетического исследования плода пригодно не только плодное яйцо, вышедшее после самоаборта, но и любой другой биоматериал, извлекаемый из матки при выскабливании. Кариотипирование возможно только при анализе живых клеток, поэтому при подозрении на хромосомные патологии, пациентке нужно находиться под постоянным наблюдением врача.
При замершей беременности важно не только вовремя получить материал, но и правильно его хранить и транспортировать. В нашем центре исследования проводятся в собственной лаборатории, поэтому проблема потери качества образца, как следствие – ошибки в установлении хромосомных патологий, не возникает.
Причины замершей беременности
Замершей беременностью называется состояние, когда плод останавливается в развитии в период до 27 недель. Как правило, это происходит гораздо раньше — в первом триместре, до 13 недели. По статистике каждая 8 беременность в мире заканчивается самопроизвольным прерыванием.
Причин этому может быть несколько:
- генетическая мутация эмбриона, приведшая к его гибели;
- в первом триместре мама перенесла тяжелое инфекционное заболевание. Это может быть краснуха, ветрянка, грипп, давший осложнение на еще не укрепившийся плод;
- злоупотребление алкоголем, наркотиками, курением до и во время беременности;
- недостаток прогестерона — гормона, отвечающего за поддержание и рост желтого тела;
- резус-конфликт матери и ребенка;
- сбой в системе свертываемости крови.
Опасность замершей беременности в том, что о ней узнают, когда начинается процесс выкидыша, либо на УЗИ во время приема. К сожалению, время от момента замирания до начала отторжения организмом инородного тела может пройти довольно много, что зачастую приводит к разложению эмбриона внутри матери. Это опасно для жизни и здоровья женщины.
Очень важно вовремя диагностировать замирание плода и сделать выскабливание полости матки, если организм сам не пытается избавиться от мертвых тканей. Если в поставленный диагноз до конца не верится, пройдите дополнительное УЗИ у другого специалиста
На ранних сроках беременности в 6 — 8 недель никто не исключает врачебной ошибки. Однако при подтверждении результат следует немедленно лечь в стационар.
Что собой представляет замершая беременность
Под замершей беременностью подразумевается остановка развития плода. В среднем, эмбрион прекращает свое развитие до двадцать восьмой недели. На данный момент гинекологами и акушерами выделяется несколько периодов, на которых риск приостановки развития плода особенно велик:
- 3 и 4 недели;
- С 8 по 11 неделю включительно;
- С 16 по 18 неделю.
Гинекологи предупреждают, что необходимо быть особенно осторожными именно на восьмой неделе, когда различные негативные факторы способы отрицательно сказаться на развитии плода. Ведь именно на этом сроке происходит закладка всех органов.
Планирование беременности после замершей беременности
Женщине, пережившей замершую беременность, сложно привыкнуть к мысли о том, что она больше не беременна, что все ожидания напрасны – и поэтому многие из них тут же задают врачам вопрос, как забеременеть после замершей беременности.
Как бы там ни было, придется подождать, ведь в таких случаях производится чистка, а это не только неприятная, но и достаточно травмирующая процедура. Полость матки выскабливается под местным наркозом.
Должно пройти время, как правило, минимум полгода — именно столько требуется для восстановления эндометрия. По истечению этого срока вы обязательно должны пройти осмотр у гинеколога – помимо остальных показателей он должен оценить состояние шейки матки, очень уязвимой для механических повреждений и в следствие этого подверженной возникновению эрозии.
Запомните: беременность, которая следует за замершей, обязательно должна быть запланированной. Только так вы сможете как следует подготовиться и максимально обезопасить себя.
Какие анализы после замершей беременности необходимо сдать
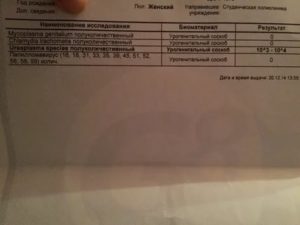
В первую очередь вам необходимо выяснить причину, по которой плод остановился в своем развитии. С этой целью нужно провериться на наличие в организме инфекций, передающихся половым путем – они вполне могут негативно отразиться на эмбрионе. Также вам нужно пройти УЗИ и сделать анализ крови, чтобы определить уровень гормонов.
Еще одно, более серьезное обследование – это хромосомный анализ с целью определения кариотипа: врач должен убедиться, что родители не передают ребенку никакие генетические нарушения, приводящие к невынашиванию беременности. К счастью, таких случаев не так много, но консультация генетика в такой ситуации – процедура необходимая, ведь вам нужно узнать наверняка, не передадите ли вы ребенку какие-нибудь генетические нарушения.
Еще одним важным показателем являются результаты гистологии после замершей беременности. Гистологический анализ – это изучение под микроскопом тканей зародыша после выскабливания. Оно позволяет определить причину замирания, но этот результат может служить лишь ориентиром: чтобы подтвердить его, потребуются дополнительные анализы, будьте готовы к этому.
Если вы пережили замершую беременность, вам придется вдвойне заботиться о своем здоровье. Прежде всего, следует устранить причину.
Если неправильно «сработали» гормоны (скорее всего, у вас и раньше были проблемы с циклом и зачатием, а также наблюдается оволосение тела по мужскому типу) – понадобится гормональная терапия. Не пугайтесь: правильно подобранные препараты не дают никаких побочных эффектов вроде полноты или ухудшения состояния кожи.
Если причиной замирания плода стали инфекции, которые передаются половым путем – необходимо пролечиться и вам, и вашему постоянному партнеру.
Лечение одного из вас не даст результатов, потому что вам практически гарантировано вторичное заражение. Скорее всего, это будет курс антибиотиков.
После лечения сдайте повторные анализы – необходимо убедиться, что инфекции больше не угрожают вашему здоровью.
Конечно, замершая беременность становится трагедией для семьи. Это и жалость к неродившемуся ребенку, и крах надежд, и депрессия. Нередки случаи, когда становится очень тяжело видеть на улицах женщин с детьми или с животом.
Совет здесь один: не зацикливаться. Сосредоточьтесь на том, что вам необходимо восстановление после замершей беременности, а стресс и апатия никак этому не способствуют. Ведь это, в любом случае, не приговор, а значит, есть шанс что-то исправить.
Обратите внимание на свое физическое здоровье: если вас интересует планирование беременности после замершей беременности, нужно подготовиться к ней как можно лучше. Пропейте курс витаминов, которые порекомендует врач (чаще всего это – сбалансированные комплексы, предназначенные для беременных), питайтесь правильно
Через месяц после хирургического вмешательства можете постепенно возвращаться к умеренным физическим нагрузкам – это хороший способ повысить общую выносливость организма. Больше положительных эмоций! Женщине в этот период очень важна поддержка близких.
Правильная диагностика и комплексное лечение – это залог удачной беременности после замершей беременности. Не отчаивайтесь, все обязательно получится!
По материалам mama66.ru
Замершая беременность: почему это происходит и как это лечить?
Материнство является естественным и в то же время самым необыкновенным состоянием женщины. Но путь к нему далеко не у всех женщин легок и весел. Около 15% женщин сталкиваются с преградой под названием «замершая беременность».
Если верить мнению генетиков и акушеров-гинекологов, в 60% замирание происходит в результате сбоя у эмбриона на генетическом уровне. Иными словами, в развитии пошло что-то не так и эмбрион перестал развиваться, чтобы у женщины не родился малыш с хромосомными аномалиями. В остальных 40% имеют место другие причины такой патологии, которые можно было устранить еще на этапе планирования:
- Не диагностированные генетические мутации у родителей.
- Вредные привычки обоих партнеров.
- Гормональный дисбаланс женского организма.
- Прием нежелательных препаратов непосредственно перед зачатием или на ранних сроках беременности.
- Хронические заболевания женщины аутоиммунного характера.
- Экологический фактор.
- Искусственное оплодотворение.
- Хроническое состояние стресса.
- Инфекционные заболевания, в том числе ИППП.
Замершая беременность не всегда ведет к гинекологическому выскабливанию. Если срок маленький, вполне возможно, что женщине проведут медикаментозный аборт. Но если срок немного больше, женщине показана чистка. Как и любое оперативное вмешательство, эта процедура требует лечения антибиотиками ряда аминогликозидов для предотвращения инфицирования полости матки.
Дополнительно женщине назначаются седативные средства и витаминные комплексы. Такое лечение помогает женщине справиться с душевными переживаниями и восстановить иммунитет.
Источник: https://diagnost-mk.ru/uzi/geneticheskij-analiz-ploda-posle-zamershej-beremennosti.html






