Можно ли при фиброзно кистозной мастопатии делать эко

Фиброаденома – это доброкачественная опухоль молочной железы
Фиброаденома развивается из долек молочной железы.
Образуется такая опухоль вследствие разрастания клеток соединительной и эпителиальной тканей и имеет четкую капсулу. Точных причин появления доброкачественной фиброаденомы пока не установлено.
Но, предполагается, что образуется такая опухоль при гормональных изменениях в организме, потому что молочная железа является гормонозависимым органом.
Важно! Перерождение фиброаденомы в раковую (злокачественную) опухоль практически никогда не происходит
Осмотр врача маммолога, УЗИ молочных желез, маммография (по показаниям), тонкоигольная пункция с цитологическим
исследованием и/или трепан-биопсия с гистологическим исследованием.
Тактика лечения мастопатии различна в зависимости от причин ее развития и ее формы. В ряде случаев при незначительных изменениях достаточно наблюдения у врача без лечения с периодическими контрольными осмотрами.
В других случаях успешное лечение таких фоновых заболеваний, как воспаление придатков, нарушение функции яичников, заболевание печени, щитовидной железы, вегетоневрозов одновременно приводит к исчезновению изменений в молочных железах. Уникальность нашего Центра акушерства, гинекологии и перинатологии им. В.И.
Кулакова Минздрава России заключается в уникальном комплексном подходе команды опытных врачей: маммологов, гинекологов и гинекологов-эндокринологов, которые смогут максимально индивидуально подобрать Вам необходимую терапию.
Эффективных лекарственных препаратов, позволяющих избавиться от кист молочных желез не существует. При достижении кист больших размеров и появлении болевых ощущений бывает достаточно выполнить пункцию с эвакуацией жидкости.
При наличии разрастаний внутри кисты показана диагностическая пункция для исключения злокачественной опухоли.
При узловых формах мастопатии показано проведение трепан-биопсии образования с последующим гистологическим исследованием препарата.
Если будет обнаружено, что клетки молочной железы делятся медленно (непролиферативные формы мастопатии), то достаточно только наблюдения или консервативного лечения.
Если выяснится, что клетки делятся быстро (пролиферативная форма мастопатии), то потребуется оперативное удаление узловых образований, поскольку они имеет склонность в трансформацию различных форм рака молочной железы. В данном случае выполняется секторальная резекция, которая заключается в удалении участка ткани молочной железы вместе с участком пролиферации.
Хирурги-маммологи Центра акушерства, гинекологии и перинатологии им. В.И. Кулакова Минздрава России смогут выполнить такую операцию из косметических разрезов с минимальным косметическим дефектом.
В плане динамического наблюдения пациенткам с мастопатией рекомендуется 1-2 раза в год выполнять УЗИ молочных желёз, маммографию по показаниям и ежегодно посещать врача-маммолога.
Мастопатия молочной железы является хоть и доброкачественным заболеванием, которое практически не представляет серьезной опасности, но, несмотря на это не дает возможности получения каких-либо прогнозов на будущее.
При беременности мастопатия может повести себя непредсказуемо, поэтому многие врачи не рекомендуют женщинам рисковать. Но бывает и так, что женщина, несмотря на предупреждения врача все равно решает стать мамой.
При естественном оплодотворении практически не возникает никаких проблем, но некоторые женщины не могут забеременеть без помощи современного прогресса медицины.
Существуют различные мнения о процедуре ЭКО, так как многие специалисты утверждают, что это может стать причиной перерождения опухоли в злокачественную. Также существует мнение, что данная процедура способна полностью избавить женщину от мастопатии.
Советуем обязательно ознакомиться с новой методикой, на основе натуральных ингредиентов, открытую Еленой Малышевой. В НИИ Маммологии, на основании исследования группы добровольцев, подтвердили факт выздоровления от мастопатии и исчезновений новообразований в груди.
Требования к процедуре ЭКО
- Требует специальной строгой подготовки женщины
- Проводится только после ряда серьезных обследований
- Тщательно планируется и проводится только после решения проблем с образованием в области груди
Что представляет собой ЭКО
Экстракорпоральное оплодотворение является репродуктивной технологией, которая дает возможность забеременеть бесплодным женщинам в 60% случаев. Решение о проведении данной процедуры принимается в каждом случае индивидуально и только после проведения тщательной лечебной и профилактической подготовки.
Для проведения ЭКО при мастопатии рассматривается имеющаяся клиническая ситуация, так как при некоторых формах мастопатии данная процедура противопоказана. Но многие специалисты из области маммологии считают, что если причиной развития мастопатии было изменение гормонального уровня в организме женщины, то проведение искусственного оплодотворения может пойти женщине даже на пользу.
Чем опасно ЭКО при мастопатии
Опасность экстракорпорального оплодотворения при мастопатии заключается в том, что данная процедура требует проведения серьезной подготовки по индивидуально составленному плану.
В обязательном порядке назначается гормональная стимулирующая терапия, необходимая для приживания яйцеклеток в женском организме.
Но, к сожалению, гормональная терапия может стать причиной развития не только вживленной яйцеклетки, но и опухоли в области молочной железы.
В некоторых случаях перед проведением экстракорпорального оплодотворения рекомендована операция по удалению мастопатии, чтобы предотвратить ее переход в злокачественную стадию. В большинстве случаев проведение ЭКО не вызывает рост опухоли, поэтому данная процедура считается реальной возможностью для женщин, которые не могут иметь детей, болея мастопатией.
Таким образом, мастопатия — это группа доброкачественных заболеваний, морфологически характеризующихся широким спектром как регрессивных, так и пролиферативных процессов, при которых возникает патологическое соотношение соединительно-тканного и эпителиального компонентов молочных желез с возникновением изменений кистозного, фиброзного и пролиферативного характера. Под этим термином объединены доброкачественные изменения. Однако риск их злокачественного перерождения в 4 раза выше, чем у женщин, не страдающих такими заболеваниями.
Поэтому ранняя диагностика, своевременное лечение – это профилактика развития онкологического процесса.
В современной маммологии выделяют такие виды мастопатии в зависимости от их структуры:
- Диффузная мастопатия с наличием мелких и крупных очагов в молочной железе. Гистологическая картина таких патологически измененных участков представлена нормальным анатомическим строением ткани с ее гиперплазией, наблюдается увеличенный рост стромальных элементов. Данная форма имеет свои подгруппы:
- Аденоз – это мастопатия, в которой гиперплазии поддаются клетки железистого эпителия;
- Фиброаденоз — преобладает фиброзный элемент, однако железистая ткань так же присутствует;
- Смешанную форму.
- Узловая мастопатия – это изменения молочной железы в виде сформированных кистозных образований с жидкостным содержимым. Данные элементы характеризуется ровными, правильными контурами, мягкой, эластичной консистенцией. Данная форма подразделяется на такие виды:
- Аденоматозная узловая мастопатия – разрастание ходов желез с формированием аденом, состоящих из железистых клеток;
- Фиброаденоматозная узловая мастопатия
- Папиллома Минца – внутрипротоковое новообразование хрупкой структуры, кровоточащее, расположенное близко к соску;
- Липома – образование, в состав которого входят жировые элементы;
- Гемангиома – новообразование из сосудистых элементов;
- Гамартома – сочетанное содержание железистого, фиброзного и жирового компонента.
- Смешанная мастопатия представляет собой сочетанную форму дизгормональных нарушения молочной железы, при которой обнаруживаются как диффузные патологические очаги, так и узловые элементы.
Этиологические факторы возникновения мастопатий разнообразны. Однако основной является теория гормонального дисбаланса в организме женщины. Собственно, поэтому данный вид патологических процессов объединен под единым названием дизгормональные заболевания.
К основным этиопатогенетическим факторам развития мастопатий относят:
- Развившуюся и длительно текущую гиперэстрогению – повышенный уровень эстрогенов (женских половых гормонов). В организме женщины эстрогены играют основную – пролиферативную роль. Под влиянием этого вида веществ происходит рост и пролиферация всех клеток, содержащих рецепторы к данному виду гормонов.
- Увеличенное содержание простагландинов;
- Гиперпролактинемия – увеличенный синтез пролактина гипофизом либо патологическим гормонпродуцирующим новообразованием;
- Лютеиновая недостаточность — недостаточность прогестерона, гормона, который обладает антипролиферативным действием – обратным эффектом эстрогенов;
- Нарушения функции яичников, что, в сою очередь, ведет к гормональному дисбалансу;
- Отмечена четкая зависимость частоты развития мастопатии в зависимости от репродуктивного анамнеза: отсутствие беременности и родов в несколько раз увеличивает риски заболеваемости;
- Нефизиологическое резкое прекращение беременности. К данному пункту относятся медицинский аборт, самопроизвольный аборт. Это связано с резким гормональным стрессов для организма; Отказ женщины от грудного вскармливания в послеродовом периоде;
- Преждевременное половое созревание;
- Длительное отсутствие физиологической менопаузы, что поддерживает высокий уровень эстрогенов в организме;
- Разнообразные травматические поражения молочной железы;
- Ожирение, метаболические нарушения в организме женщины;
- Нарушение психо–эмоционального баланса;
- Генетическая предрасположенность;
- Гинекологические нозологии, которые ведут к значительным гормональным нарушениям, такие как синдром поликстозных яичников, эндометриоз и другие;
- Патологические состояние щитовидной железы с нарушением функции;
- Наличие новообразований в головном мозге, в особенности, в структурных элементах, обладающих гормональной активностью. Для репродуктивной системы наиболее важными являются гипоталамус и гипофиз.
- Неконтролируемый прием гормональных препаратов так же может служить причиной патологических изменений в молочных железах.
Источник: https://ginekologiya-urologiya.ru/kista/mozhno-li-pri-fibrozno-kistoznoj-mastopatii-delat-eko
Эко при фиброаденоме молочной железы и мастопатии
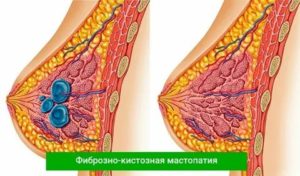
- Делают ли ЭКО при мастопатии?
- Мастопатия и ЭКО
Женщины по причине различных патологических состояний репродуктивной системы для обретения такого желанного счастья материнства вынуждены обращаться к врачам-репродуктологам для применения вспомогательных репродуктивных технологий, так как это последний шанс забеременеть и родить здорового малыша. Однако, часто этот путь так же оказывается довольно тернистым, так как все женщины и не всегда могут быть допущены к проведению экстракорпорального оплодотворения. Одной из таких проблем, стоящей на пути к такой желанной цели являются патологические изменения молочной железы.
Так же эко при миоме возможно?
Делают ли ЭКО при мастопатии?
Для того, чтобы разобраться в этом вопросе необходимо понять что же это за диагноз.
Фиброзно-кистозная мастопатия относится к дизгормональным заболеваниям молочной железы. Частота встречаемости этой нозологической единицы составляет 30% среди женского населения. То есть каждая третья женщина при обследовании может быть неприятно удивлена наличием у себя этого патологического процесса.
Термин мастопатия объединяет с себе около 30 различных нозологий, которые носят различный морфологический характер изменений (фиброзный, пролиферативный), а так же совершенно различную гистологическую структуру в молочной железе. Также нужно больше знать как действуэт пролактин и ЭКО на организм женщины.
Таким образом, мастопатия — это группа доброкачественных заболеваний, морфологически характеризующихся широким спектром как регрессивных, так и пролиферативных процессов, при которых возникает патологическое соотношение соединительно-тканного и эпителиального компонентов молочных желез с возникновением изменений кистозного, фиброзного и пролиферативного характера. Под этим термином объединены доброкачественные изменения. Однако риск их злокачественного перерождения в 4 раза выше, чем у женщин, не страдающих такими заболеваниями.
Поэтому ранняя диагностика, своевременное лечение – это профилактика развития онкологического процесса.
В современной маммологии выделяют такие виды мастопатии в зависимости от их структуры:
- Диффузная мастопатия с наличием мелких и крупных очагов в молочной железе. Гистологическая картина таких патологически измененных участков представлена нормальным анатомическим строением ткани с ее гиперплазией, наблюдается увеличенный рост стромальных элементов. Данная форма имеет свои подгруппы:
- Аденоз – это мастопатия, в которой гиперплазии поддаются клетки железистого эпителия;
- Фиброаденоз — преобладает фиброзный элемент, однако железистая ткань так же присутствует;
- Смешанную форму.
- Узловая мастопатия – это изменения молочной железы в виде сформированных кистозных образований с жидкостным содержимым. Данные элементы характеризуется ровными, правильными контурами, мягкой, эластичной консистенцией. Данная форма подразделяется на такие виды:
- Аденоматозная узловая мастопатия – разрастание ходов желез с формированием аденом, состоящих из железистых клеток;
- Фиброаденоматозная узловая мастопатия
- Папиллома Минца – внутрипротоковое новообразование хрупкой структуры, кровоточащее, расположенное близко к соску;
- Липома – образование, в состав которого входят жировые элементы;
- Гемангиома – новообразование из сосудистых элементов;
- Гамартома – сочетанное содержание железистого, фиброзного и жирового компонента.
- Смешанная мастопатия представляет собой сочетанную форму дизгормональных нарушения молочной железы, при которой обнаруживаются как диффузные патологические очаги, так и узловые элементы.
Этиологические факторы возникновения мастопатий разнообразны. Однако основной является теория гормонального дисбаланса в организме женщины. Собственно, поэтому данный вид патологических процессов объединен под единым названием дизгормональные заболевания.
К основным этиопатогенетическим факторам развития мастопатий относят:
- Развившуюся и длительно текущую гиперэстрогению – повышенный уровень эстрогенов (женских половых гормонов). В организме женщины эстрогены играют основную – пролиферативную роль. Под влиянием этого вида веществ происходит рост и пролиферация всех клеток, содержащих рецепторы к данному виду гормонов.
- Увеличенное содержание простагландинов;
- Гиперпролактинемия – увеличенный синтез пролактина гипофизом либо патологическим гормонпродуцирующим новообразованием;
- Лютеиновая недостаточность — недостаточность прогестерона, гормона, который обладает антипролиферативным действием – обратным эффектом эстрогенов;
- Нарушения функции яичников, что, в сою очередь, ведет к гормональному дисбалансу;
- Отмечена четкая зависимость частоты развития мастопатии в зависимости от репродуктивного анамнеза: отсутствие беременности и родов в несколько раз увеличивает риски заболеваемости;
- Нефизиологическое резкое прекращение беременности. К данному пункту относятся медицинский аборт, самопроизвольный аборт. Это связано с резким гормональным стрессов для организма;
- Отказ женщины от грудного вскармливания в послеродовом периоде;
- Преждевременное половое созревание;
- Длительное отсутствие физиологической менопаузы, что поддерживает высокий уровень эстрогенов в организме;
- Разнообразные травматические поражения молочной железы;
- Ожирение, метаболические нарушения в организме женщины;
- Нарушение психо–эмоционального баланса;
- Генетическая предрасположенность;
- Гинекологические нозологии, которые ведут к значительным гормональным нарушениям, такие как синдром поликстозных яичников, эндометриоз и другие;
- Патологические состояние щитовидной железы с нарушением функции;
- Наличие новообразований в головном мозге, в особенности, в структурных элементах, обладающих гормональной активностью. Для репродуктивной системы наиболее важными являются гипоталамус и гипофиз.
- Неконтролируемый прием гормональных препаратов так же может служить причиной патологических изменений в молочных железах.
Заподозрить мастопатию может и сама женщина по средствам обнаружения характерных для нее симптомов:
- появление болевого синдрома в молочных железах – это первый и наиболее характерный признак развития мастопатии. Характер и интенсивность болевых ощущений может варьировать, однако имеет постоянное, склонное к нарастающему течение.
- Нагрубание молочной железы, отечность.
- При самообследовании железы женщина может пропальпировать узелки.
- Не редким симптомом таких патологических изменений являются выделения из молочной железы различного характера.
При обнаружении женщиной такой симптоматики обязательно необходимо обратиться к врачу – маммологу для проведения комплексного обследования.
Диагностичесиккий спектр обследований при данном диагнозе скромен и представляется:
- Самообследование женщины в положении стоя и лежа;
- Ультразвуковое исследование молочных желез. Этот вид исследования на данный момент является наиболее информативным и безопасным методом диагностики патологических
- Маммография;
В терапии мастопатии различают:
- Консервативное лечение в виде:
- Гормональных медикаментозных средств (антиэстрогенные препараты – средства, снижающие секрецию эстрогенов, препараты прогестерона, комбинированные гормональные препараты, агонисты допамина – препараты снижающие секрецию пролактина);
- Негормональных препаратов в виде витаминных комплексов, нестероидных противовоспалительных средств, седативных препаратов.
- Оперативное лечение сводится к секторальной резекции молочной железы с обязательным гистологическим исследованием удаленного материаладля исключение онкопатологии.
Мастопатия и ЭКО
При таком сочетании перед женщиной и врачом стоит серьезный вопрос: можно ли применять вспомогательные репродуктивные технологии в таком случае или нет. Эту проблему необходимо решать совместно с маммологом и врачом — репродуктологом а также учесть все противопоказания при ЭКО.
Экстракорпоральное оплодотворение подразумевает стимуляцию овуляции гормональными препаратами, после применения которых доброкачественные новообразования могут иметь тенденцию к росту или даже озлокачествлению.
Теоретически, так как патогенетически прогестерон благотворно влияет на очаги мастопатии, беременность не противопоказана при данном диагнозе. А наоборот, большое количество гестагенов во время беременности снижает темпы роста мастопатии. Но иногда, гормональный дисбаланс, напротив, стимулирует ее прогрессирование.
При таком сочетании, как ЭКО и фиброаденома молочной железы, в первую очередь, необходимо провести лечебные мероприятия по поводу терапии мастопатии в виде медикаментозной, при отсутствии эффекта — хирургической коррекции данного патологического состояния, а затем планировать применение ВРТ (вспомогательных репродуктивных технологий). В настоящее время действует Федеральная программа бесплатного проведения протокола экстракорпорального оплодотворения за счет средств ОМС. благодаря ей каждая бесплодная пара становится на шаг ближе к своей мечте.
Источник: https://registr-eco.ru/temyi/chto-takoe-eco-ekstrakorporalnoe-oplodotvorenie/bolezni-pri-eko/eko-pri-fibroadenome-molochnoj-zhelezyi-i-mastopatii.html
Мастопатия после эко
Мастопатия – группа заболеваний молочных желез, развивающихся на фоне гормональных нарушений. Характеризуется доброкачественностью изменений структуры тканей груди. Основные формы: узловая и диффузная. Обычная беременность и дальнейшее грудное вскармливание благотворно влияет на течение мастопатии. Сама мастопатия на вынашивание ребенка влияния не оказывает.
Мастопатия и ЭКО – сочетание, требующее особого подхода. Хотя наличие мастопатии не является абсолютным противопоказанием к проведению этой процедуры, оно создает определенные трудности.
Гормональная стимуляция, проводимая для получения яйцеклеток, может негативно отразиться на течении мастопатии, особенно узловых форм.
Поэтому маммолог перед проведением ЭКО при мастопатии дает свое заключение:
- противопоказаний к процедуре нет;
- ЭКО противопоказано;
- перед манипуляцией необходимо….
Совместимость фиброаденомы и экстракорпорального оплодотворения
Фиброаденома молочной железы – диагноз пугающий и вводящий в глубокое уныние многих женщин. Это заболевание, хоть и считается доброкачественным, безболезненным и практически не опасным – тем не менее, не безосновательно слывет совершенно не предсказуемым, не позволяющим медикам, делать даже краткосрочные прогнозы.
Действительно, диагноз фиброаденома молочной железы, первично, настораживает женщин неизвестностью прогнозов и перспектив лечения. Ведь у кого-то лечение данного недуга заключается в динамическом наблюдении, а кому-то приходится делать серьезную операцию.
Ни для кого не секрет, что пусть и в ничтожных десяти процентах случаев, но данное новообразование может перерождаться, образуя, пугающую по своим последствиям, раковую опухоль.
Пусть и крайне редко, но такого типа новообразование груди может быть болезненным. Но, самое неприятное – практически никто из практикующих врачей, никогда не даст пациенткам гарантированных прогнозов, относительно того, как поведет себя фиброаденома молочной железы при беременности, при грудном вскармливании, и в периоде, когда женщине можно будет начать отлучение ребенка от груди.
Еще сложнее дело обстоит со случаями, когда женщина по тем или иным причинам не может забеременеть самостоятельно. Вопросы, относительно того можно или нет, делать при первичном диагнозе фиброаденома молочной железы процедуру ЭКО, вызывают огромное количество споров.
Определенная часть женщин убеждена, что делать ЭКО нужно (и можно) практически в любом случае, если есть непреодолимое желание иметь ребенка. Медики, в данном случае, и более сдержаны, и более рассудительны. Большинство практикующих врачей считают процедуру ЭКО достаточно серьезной:
- Требующей строго специальной подготовки женщины.
- Таковой, которую можно делать только после серьезных обследований.
- Которую следует тщательно планировать, и для которой, возможно, на этом этапе придется решить проблемы с имеющейся фиброаденомой.
Что представляет собой экстракорпоральное оплодотворение?
Процедура экстракорпорального оплодотворения или процедура ЭКО, представляет собой специализированную вспомогательную репродуктивную технологию, при которой можно добиться желаемой беременности.
[1]Обычно, медики говорят, что использовать процедуру ЭКО можно практически в шестидесяти процентах всех случаев бесплодия.
При процедуре ЭКО, созревшую яйцеклетку медики извлекают из женского организма, после чего осуществляют ее искусственное оплодотворение в условиях, которые можно назвать «in vitro» (иными словами «в пробирке»). При этом, полученный эмбрион некоторое время содержат в инкубаторе, где таковой активно развивается от двух до пяти дней.
Считается, что после этого срока здоровый эмбрион можно перенести в полость матки женщины, что бы происходило его дальнейшее развитие.
Самое важное, что следует сказать о подобной процедуре – это то, что ЭКО разрешается делать только после мощного всестороннего и максимально тщательного обследования пациентки.
Более того, процедуру ЭКО можно осуществлять только после специализированной (профилактической, лечебной, медикаментозной, стимулирующей и пр.) подготовки женщины.
Именно после полноценного обследования пациенток, медики могут принимать окончательное решение, с возможным выбором подготовительной (лечебной или иной) программы, подбираемой индивидуально для каждой конкретной женщины, о возможности проведения такого искусственного оплодотворения.
Естественно, что решение о том, можно ли проводить ЭКО, в каждом отдельно взятом случае, находится в прямой зависимости от имеющейся клинической ситуации.
И огромное значение, в данном случае, имеет наличие/отсутствие у пациентки тех или иных, сопутствующих бесплодию, заболеваний. Особенно, это касается некоторых форм фиброзно-кистозной мастопатии и, конечно же, такого диагноза как фиброаденома в молочной железе.
Почему же определенная часть медиков считает, что процедура искусственного оплодотворения может быть опасна при диагнозе фиброаденома молочной железы? Ответ, логичнее всего, искать в причинах возникновения подобных опухолей.
Почему может развиваться фиброзная опухоль в груди?
Мы уже не раз писали о том, что на сегодняшний момент времени подлинно установленных причин развития такой опухоли как фиброаденома молочной железы не существует.
При этом практически ни у кого из медиков не вызывает малейших сомнений факт, что опухоль, представляющая собой плотные подвижные узелки, может развиваться в груди женщины из-за тех или иных гормональных нарушений.
Считается, что на развитие опухоли напрямую могут влиять те или иные гормоны, уровень которых в крови часто изменяется, в сторону превышения.
Читайте так же: Витамины для улучшения качества яйцеклеток перед эко
Е. Малышева: В последнее время я получаю много писем от моих постоянных зрительниц о проблемах с грудью: МАСТИТЕ, ЛАКТОСТАЗЕ, ФИБРОАДЕНОМЕ. Чтобы полностью избавиться от этих проблем, советую ознакомиться с моей новой методикой на основе натуральных ингредиентов .
Естественно, что в молочных железах женщины так же проходят постоянные цикличные изменения, которые вызываются колебаниями уровня все тех же половых гормонов.
А ведь наиболее чувствительными к воздействию гормонов могут быть эпителиальные, да и мышечные клетки тканей груди.
Как результат, происходит постоянное изменение строения и структуры тканей груди, часто с образованием в таковой опухолей.
В чем же опасность проведения искусственного оплодотворения при фиброзных опухолях груди?
Как правило, основные споры относительно искусственного оплодотворения при диагнозе фиброаденома идут в связи со специфичностью периода подготовки к оплодотворению. Ведь перед процедурой ЭКО, по строго индивидуально составленному плану, пациенткам назначается стимулирующая гормональная терапия, которая и заставляет развиться несколько яйцеклеток в женских яичниках.
К сожалению, такая же гормональная стимуляция может заставить начать развиваться не только яйцеклетки, но и имеющиеся опухоли в груди. Иногда, медики даже говорят о необходимости профилактического удаления фиброаденомы перед процедурой оплодотворения.
Но, спорность данной проблемы заключается в том, что бывают ситуации, когда существующая фиброзная опухоль груди, даже после столь интенсивной гормональной стимуляции не дает реального роста.
А это означает, что решение относительно возможности /невозможности проведения искусственного оплодотворения при фиброзной опухоли во всех без исключения случаях принимается строго индивидуально.
Знаете ли вы, что более 70% человек заражены различными ПАРАЗИТАМИ, которые живут и размножаются в нашем организме. При этом человек живет полноценной жизнью и даже не подозревает, что разводит внутри себя этих страшных червей и личинок, разрушающих внутренние органы. И их первыми признаками в организме человека являются ПАПИЛЛОМЫ, БОРОДАВКИ И ГЕРПЕС , а так же ГРИПП и ОРВИ.
Как же можно их выявить?
- нервозность, нарушение сна и аппетита;
- аллергия (слезящиеся глаза, высыпания, насморк);
- частые головные боли, запоры или понос;
- частые простуды, ангину, заложенность носа;
- боли в суставах и мышцах;
- хроническую усталость (Вы быстро устаете, чем бы ни занимались);
- темные круги, мешки под глазами.
Источник: https://net-besplodiu.ru/mastopatiya-posle-eko/
Заболевания молочных желез: коварная мастопатия
Красивая грудь — это мечта каждой женщина репродуктивного возраста. некоторые представительницы прекрасного пола готовы пойти на всё для того, чтобы получить нужный размер и форму данного органа женского организма.
Однако, молочная железа не является исключением для возникновение различного рода новообразований, которые представляют собой доброкачественные заболевания молочных желез.
Так как грудь является железистый органом, выделяя при лактации молоко, данная ткань гормонально зависимая и в ней может возникать такой патологический процесс, как мастопатия. С данным термином знакомы более половины женского населения.
Заболевания молочных желез выявляются более, чем у 60% представительниц прекрасного пола. Так как для каждой женщины гормональный дисбаланс — это не редкость, возникающий по различным причинам, начиная с нервных стрессов, заканчивая опухолями головного мозга, которые имеют связь с гормональной регуляции женской репродуктивной системы.
Заболевания молочных желез у женщин: мастопатия
Так как грудь является органом секреции, то, конечно же, она подвержена влияниям гормонов, регуляция которых осуществляется по каскаду, начиная от головного мозга (кора – гипоталамус – гипофиза), заканчивая яичниками, которые собственно и продуцируют основные половые гормоны женского организма. Молочная железа довольно восприимчива ко всем гормональным сдвигам.
Классификация мастопатии
Как ранее было сказано, мастопатия является доброкачественным разрастанием ткани железы. Такие разрастания могут подразделяться на:
- Узловая мастопатия — идентификация образований плотной консистенции, округлой формы, которые могут пальпироваться, напоминая размер горошины до размера грецкого ореха.
- Диффузная мастопатия характеризуется наличием множества мелких образований в молочной железе, которые сопровождаются нагрубанием молочной железы, болями вне зависимости от дня овариально-менструального цикла.
- Фиброзно-кистозная мастопатия — это сочетанная форма мастопатии, которая может представлять собой как множественные мелкие очаги разрастаний, так и довольно крупные узловые элементы.
Действительно, мастопатия является доброкачественным новообразованием, однако, при отсутствии своевременной диагностики и патогенетического лечения данная ткань может малигнизироваться, то есть переходить в злокачественную форму.
Клиническими проявлениями данных видов патологического состояния молочной железы являются наличие болей, нагрубания молочной железы, ощущение «тяжести» в ней, могут быть и выделения из сосков различного объема и цвета, которые не зависят от дня овариально-менструального цикла.
Если проводить дифференциальную диагностику с предменструальном синдромом, при котором идентифицируется нагрубание молочных желез перед датой менструации, которое уходит после неё, чего не скажешь о мастопатии.
Диагностика заболеваний молочных желез
Мастопатия — это патологическое состояние, диагностировать которое под силу самостоятельно каждой женщине.
Врач акушер-гинеколог, врач маммолог должны доводить до сведения пациентов, что только лишь своевременная самодиагностика позволяет выявить заболевания на ранней стадии для его лечения.
Однако, окончательный диагноз может поставить только лишь доктор после проведения осмотра и исследований.
Первоочередное мероприятие – это осмотр молочных желез врачом маммологом либо акушером-гинекологом.
При наличии подозрений на предмет мастопатии доктор может направить женщину либо на ультразвуковую диагностику груди, либо на маммографию.
Если всё же обнаружены узловые очаги в молочной железе, то только лишь пункционное исследование с последующим цитологическим анализом может дать ответ, какой это процесс. Мастопатия это либо злокачественное новообразование.
Методика самообследования
Женщина может проводить самостоятельную диагностику своей груди один раз в месяц. Этой датой является 7-9 день менструального цикла. Именно этот день подходит для пальпаторной диагностики в силу того, что другие дни могут характеризоваться гормональными колебаниями, на которые отреагирует молочная железа и такое исследование не даст достоверного результата.
Лечение мастопатии
Лечение мастопатии проводится только после цитологического исследования и установления точного диагноза.
При диффузной мастопатии возможно консервативное ведение данного процесса с постоянным контролем. При фиброзно-кистозной мастопатии может потребоваться хирургическое лечение.
Объем и способ терапии оговаривается исключительно с лечащим врачом и выбирается согласно конкретной клинической ситуации.
Источник: https://www.eko-blog.ru/articles/zhenskoe-besplodie/diagnostika/zabolevaniya-molochnyh-zhelez-kovarnaya-mastopatiya/
Особенности фиброзно-кистозной формы мастопатии
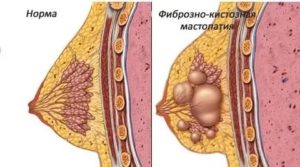
Фиброзно-кистозная мастопатия (ФКМ) – заболевание молочных желез, сопровождающееся образованием уплотнений. Болезнь имеет диффузную и узловую формы.
Изменения в железе носят пролиферативный и регрессивный характер с появлением дисбаланса между стромой и эпителиальной тканью.
Соотношение может сильно отличаться, и чаще всего такие нарушения сопровождаются появлением узлов, которые можно пальпировать.
Диффузная форма
Диффузная фиброзно-кистозная мастопатия молочных желез имеет классификацию, зависящую от гистологической структуры:
- ФКМ с преобладанием железистого компонента. Эта болезнь называется также «аденоз». Для заболевания этого вида характерны боли в железе, нагрубание, уплотнение ее отдельных участков.
- ФКМ с преобладанием фиброзного компонента. Нередко болезнь сопровождается полным сужением протоков, что приводит к сильным болям.
- ФКМ с преобладанием кистозного компонента, образование которых происходит из атрофированных доле й и измененных протоков.
- Смешанная — наиболее распространенный вариант.
По степени пролиферации болезнь делится на пролиферирующую мастопатию и непролиферирующую. Если изменения происходят с пролиферацией, чаще всего в протоке или кисте начинают образовываться небольшие папилломатозные разрастания. Такое заболевание грудной железы опасно тем, что могут развиваться атипичные клетки, характерные для предракового процесса.
Узловая форма заболевания
Чаще всего к появлению узловой ФКМ приводит нарушение в гормональной системе. Фиброзно-кистозная мастопатия характеризуется такими симптомами, как болезненность в грудной железе в период перед наступлением месячных, выделения из сосков.
Узловая фиброкистозная мастопатия развивается в результате:
- патологий в репродуктивных органах;
- нарушений в гормональном балансе, в том числе при ЭКО;
- изменений в эндокринных органах;
- приема контрацептивов и других гормональных средств;
- плохой экологии;
- наследственной предрасположенности.
Обычно узловая фиброкистозная мастопатия провоцируется преобладанием эстрогенов, пролактина и дефицитом веществ, продуцируемых щитовидной железой.
Часто к фиброзно-кистозной мастопатии приводят аборты. Этот процесс сопровождается резкими колебаниями в гормональной системе. Такие же изменения могут возникнуть при подготовке женщины к ЭКО.
Наиболее подвержены появлению фиброзно-кистозной мастопатии с наличием узлов женщины от 30 до 55 лет.
Виды узловой мастопатии
Узловая фиброкистозная мастопатия подразделяется на:
- фиброзно-узловую;
- диффузно-узловую;
- кистозно-узловую.
Фиброзно-узловая болезнь груди характеризуется преобладанием фиброзных тканей с образованием узлов. Это патология доброкачественная и гормонозависимая. Железы чаще всего остаются симметричными. Боли либо постоянны, либо периодические.
Также могут быть бесцветные или желтоватые выделения. Изменения могут появиться как на одной железе, так и на обеих.
Диагностика данного вида фиброзно-кистозной мастопатии должна проводиться основательно, так как картина этого заболевания нередко бывает схожа со злокачественным поражением груди.
Диффузно-узловое заболевание характеризуется появлением кист, наполненных жидкостью. Такие образования могут варьироваться по форме и размерам. Они обычно округлы и болезненны. Нередко боль отдает в руку и лопатку.
Такое заболевание в начальной стадии обычно себя не проявляет. Чаще женщина обнаруживает узлы в груди случайно или при самообследовании. В таком случае нужно сразу обратиться к маммологу.
Перед менструацией обычно кисты могут увеличиваться, становиться болезненными. Выделения чаще похожи на молозиво.
Кистозно-узловая форма характеризуется четкими узлами различных размеров. Патологию следует дифференцировать со злокачественной опухолью.
Мастопатия и ЭКО
Нередко женщины, собирающиеся зачать ребенка с помощью ЭКО и имеющие в анамнезе мастопатию, переживают о том, что эта патология может стать противопоказанием к ЭКО.
К сожалению, ЭКО может спровоцировать на фоне стимуляции гормонами симптоматику фиброзно-кистозной мастопатии у женщин, не имеющих проблем в этой области. При уже имеющейся фиброзно-кистозной мастопатии ЭКО может стать толчком к стремительному развитию патологии с увеличением кистозного компонента и разрастанием тканей железы.
Фиброзно-кистозная мастопатия может прогрессировать во время наступившей беременности. Но врачи учитывают тат фактор, что кистозно-фиброзная мастопатия может иметь регресс при грудном вскармливании. Именно поэтому чаще всего специалисты разрешают проводить ЭКО при наличии этой патологии.
Иногда при наличии больших образований перед процедурой рекомендуется их удалять, чтобы не было серьезных последствий. Нередко при имеющейся фиброзно-кистозной мастопатии изменения в железах стараются уменьшить с помощью гомеопатических или медицинских препаратов, а затем уже проводится ЭКО.
Если кистозно-фиброзная мастопатия умеренная, процедуру осуществляют без лечения грудной железы. Иногда перед стимуляцией для проведения ЭКО назначают строгую диету, использование мазей.
Фиброзно-кистозная мастопатия и менопауза
При вступлении в период менопаузы также начинаются изменения в гормональной системе. Это может стать толчком к развитию фиброзно-кистозной мастопатии, особенно если климакс начинается очень рано или, наоборот, поздно. В связи с гормональным дисбалансом изменения в железах могут сопровождаться ощущениями тяжести, болезненности, напряженности.
Также имеются случаи, когда фиброзно-кистозная мастопатия в менопаузе исчезает. Уменьшаются или рассасываются полностью кисты, узлы.
В связи с тем, что функция яичников снижается, у женщин происходит атрофирование железистой ткани с развитием соединительнотканного компонента.
Лечение заболевания
Мастопатия лечится после проведенного обследования, включающего определение гормонов. На основе данных анализов корректируются нарушения в гормональном балансе.
При наличии кист может быть проведена склеротерапия, перед которой проводят выкачивание жидкости из кистозного образования. Этот метод проводится только в том случае, если нет признаков внутрипротоковой опухоли и злокачественного процесса.
При появлении большого количества кист или слишком сильного разрастания тканей, а также подозрении на наличие злокачественного компонента проводят секторальную резекцию с последующей гистологией.
Заболевание также может лечиться гомеопатическими препаратами. При наличии выраженной отечности железы назначаются мочегонные средства. Так как стрессы могут повлиять на гормональный фон женщины, можно принимать мягкие седативные препараты. При сильных болях в грудных железах назначают обезболивающие препараты.
В качестве укрепляющих средств часто специалисты назначают мультивитамины, настойки женьшеня.
Физиопроцедуры при мастопатии назначаются крайне редко, так как есть опасность к активизации патологического процесса. Радоновые ванны принимаются при отсутствии подозрений на злокачественный процесс. Грязевые ванны иногда специалисты назначают женщинам с небольшими доброкачественными изменениями. Ванны с сероводородом при заболеваниях грудных желез противопоказаны.
Основной профилактической мерой является самостоятельная диагностика молочных желез на наличие изменений и уплотнений. При нахождении образований, обнаружении асимметрии желез, появлении выделений следует посетить маммолога.
Также не стоит забывать про контроль состояния щитовидной железы. При наличии гипотиреоза нужно включить в питание йодированные продукты.
Также важнейшей мерой для предотвращения развития мастопатии является беременность и грудное вскармливание до года.
Источник: http://ProZhelezu.ru/molochnaya/dobrokachestvennye-opuholi-grudi/fibrozno-kistoznaya-mastopatiya-4919.html






