Экзема на груди фото: в домашних условиях, методы терапии, питание, список
- Определение экземы
- Формы экземы
- Истинная
- Грибковая или микробная
- Атопический дерматит или нейродермит
- Детская
- Варикозная
- Нумулярная монетовидная
- Себорейная
- Экзема в области грудной клетки
- Симптоматика
- Причины появления
- Лечение медицинское
- Народные средства против экземы
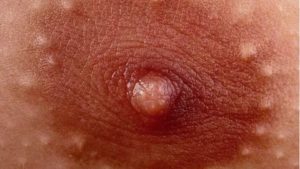
Кожные заболевания занимают обширную нишу среди недугов современного человека. Но порядка 40% таких больных страдают от экземы. Самая большая их проблема — физический и психологический дискомфорт от болезни. Кроме очевидной симптоматики, люди переживают эмоциональный стресс от непринятия обществом. Что такое экзема и как с ней бороться читайте ниже.
Экзема на груди чешется и приносит неудобства
Как выглядит микробная экзема
Инфекционная экзема имеет полиморфные клинические проявления. Часто развивается на фоне бактериально-воспалительного или грибкового поражения кожи. Бактериальная экзема занимает третье место среди всех инфекционных заболеваний кожи.
Обычно поражаются места хронической инфекции, атрофии, постоперационных ран, свищей, травм. Экзема может появиться в зоне проекции варикозно расширенных вен конечностей.
Хроническая форма болезни развивается на фоне снижения местного иммунитета.
Проявления зависят от состояния местного иммунитета и защитных свойств кожи. На пораженных участках появляются крупные мокнущие эрозии, который распространяются на здоровую кожу. Появляются очаговые воспалительные изменения с характерными элементами сыпи.
Для высыпаний характерен интенсивный кожный зуд. Элементы покрываются корочками, после отторжения которых остаются рубцы.
Эпидермис покрывается папулами, везикулами с прозрачным содержимым, а также пустулами, заполненных гноем. Заболевание характеризуется обильной экссудацией (мокнутием). Воспалительные участки окружены фестончатыми белесоватыми краями. Эпителий вокруг них ороговеет и отторгается.
Элементы сыпи сливаются друг с другом. Красные воспаленные пятна распространяются все дальше от входных ворот инфекции. Появление острых болей свидетельствует о поражении нервных окончаний. Часто отмечается воспаление волосяных фолликулов, начинается фурункулез.
Здоровая кожа покрывается «отсевами» (небольшие папулы с тенденцией к нагноению).
Гигиена
При экземе важна идеальная гигиена тела. Дерматологи разработали ряд правил, соблюдение которых позволит уменьшить клинические проявления заболевания. Важно помнить:
- Для приема душа следует применять воду комнатной температуры. Лучше, если она будет кипяченной и остуженной.
- Применение туалетного мыла сушит и без того сухую кожу.
- Стоит избегать попадания солнечных лучей на грудную клетку и ее перегрева.
- Одежду лучше выбирать из натуральных материалов.
- Необходимо постоянно увлажнять кожу в области груди.
Частая локализация
Наиболее частой локализацией инфекционной сыпи являются ноги. Микробное поражение возникает в местах повышенной механической нагрузки: на ступнях, ладонях, коленях и локтях. Локализация сыпи зависит от типа патологии.
Различают следующие типы экземы микробного типа:
- Нуммулярный. На кожных покровах располагаются монетовидные очаги (не более 3 см в диаметре) с фестончатыми границами. Поверхность эрозий красная с обильным экссудатом. Часто покрывается сухими пробками. Появляется микробная экзема на руках, спине и животе.
- Варикозный. Обязательным условием развития является варикозное расширение вен с сосудистыми расстройствами. Входными воротами служит трофическая язва. Для этого типа характерно разнообразие сыпных элементов, их четкие края, незначительный дискомфорт и сухость.
- Послетравматический. Появляется вокруг мест повреждения кожи. Обычно связан с иммунодефицитом или снижением защитных сил.
- Сикозиформный. Для патологии характерно появление экссудативных, единичных или соединяющихся зудящих папул багрового оттенка. Локализуется на носогубном треугольнике, подмышках и в паху.
- Экзема сосков образуется у женщин из-за травматизации ареол во время грудного вскармливания. Также может возникать у обоих полов при расчесывании (чесоточный или кожный клещ, аллергия) сосков. Ареолы покрываются круглыми очагами багрового оттенка. Кожа на сосках очень нежная, на ней быстро появляются вторичные эрозии и трещины. Для этой разновидности заболевания характерен сильный зуд.
Неадекватное лечение экземы такого типа способствует появлению новых элементов. Часто на фоне микробного воспаления отмечается сыпь аллергического характера, которая бывает разного вида. Микробная распространенная экзема проявляется пятнистой сыпью, пузырьками, гнойниками и плотными бугорками. Прогрессирование заболевания может привести к истинной экземе.
Что такое и код по МКБ 10 хронической экземы
Хроническая экзема (код по МКб-10 L-20-L3) характеризуется воспалительным поражением кожных покровов. Название болезни с латыни переводится как «вскипать». Экзематозные пузыри имеют способность быстро вскрываться по типу пузырьков кипящей воды. Впервые экзему выделили в отдельную нозологическую форму в XIX века ученые Уиллен, Бейтмен.
Патогенез заболевания связывают с неврологическими, эндокринными, метаболическими, иммунными нарушениями. Под действием провоцирующих факторов развивается аллергическая реакция. По разным причинам организм не может бороться с болезнью. Возникает патологическая иммунная реакция. Сопровождается воспалительными изменениями тканей организма.
При различных дерматитах наблюдаются патологические иммунные сдвиги, проявляющиеся дисгаммаглобулинемией, сниженным уровнем Т-лимфоцитов, Т-клеток, увеличенным количеством В-лимфоцитов.
Хроническое течение заболевания обусловлено постоянной персистенцией бактериальных агентов в организме на фоне сниженного иммунитета. В эпидермисе, дерме возникают рецидивирующие воспалительные изменения.
Нестабильность нервной системы играет важную роль в патогенезе рефракторной экземы. Длительное повреждение периферических нервов приводит к развитию заболевания.
Относится к мультифакториальным заболеваниям. Болеют взрослые и дети. Болезнь не является заразной.
Причины возникновения и факторы риска
Микробная экзема имеет разнообразные клинические симптомы. Развивается на фоне снижения иммунной защиты. Для патологии характерен широкий ряд проявлений. Для подтверждения диагноза проводят посев отделяемого раны. Процент заболеваемости микробным типом экземы среди других кожных патологий довольно высокий.
При длительном контакте с больным необходимо принять профилактическую дозу антибиотика.
Часто возбудителями становятся золотистый стафилококк и β-гемолитический стрептококк. Для каждого возбудителя характерны свои специфические проявления. Хроническая и острая экзема вызывается и другими микробами:
- эпидермальный стафилококк;
- клебсиелла;
- протей;
- гонорейный или менингеальный диплококк;
- грибок рода Candida.
При воздействии на очаги антибактериальными препаратами эрозии заживают. Некоторые возбудители являются высококонтагиозными (заразными).
Рецидив
Хроническая экзема способна обостриться из-за неправильно подобранного лечения или его полного отсутствия. Такое случается, если человек прекращает принимать лекарственные препараты сразу после того, как исчезнут признаки острой фазы заболевания. Также на обострение патологии могут повлиять погрешности в диете, контакт с аллергенами, несоблюдение правил личной гигиены.
Лечение рецидива экземы основывается на тех же принципах, что и терапия первичной формы заболевания. Пациенту подбираются лекарственные препараты по строго индивидуальной схеме в зависимости от выраженности клинической картины недуга и его типа. Дополнительно даются рекомендации по соблюдению гипоаллергенной диеты, правилам ухода за кожей и профилактике последующих обострений патологии.
Заразен ли человек с инфекционной экземой
Экзема микробного типа – это заболевание, которое вызывают патогенные микроорганизмы. Проникая через поврежденную кожу, они вызывают специфические изменения в ней. Заразна не сама экзема, а именно эти микробы. Но многие из них и так постоянно живут на коже человека, являясь ее нормальной микрофлорой.
Однако контакт с заболевшим может оказаться опасным для маленьких детей, пожилых людей и беременных женщин. Рискуют здоровьем также люди со слабым иммунным статусом. К данной категории относятся пациенты с первичным или вторичным иммунодефицитом (СПИДом).
В группу риска входят пациенты, проходящие химио- или иммуносупрессивную терапию.
При постоянном контакте с больным участком, даже люди без иммунодефицита могут «подхватить» инфекцию. Часто это родные или медперсонал, ухаживающие за больным.
Диета или правильное питание
Соблюдение определенных правил в питании помогает облегчить течение болезни и избежать ее обострений. Врачи рекомендуют уменьшить, а лучше полностью исключить блюда из картофеля, сладости, фрукты богатые витамином С, спиртные напитки.
Особенно вреден при экзематозных высыпаниях прием в пищу копченых, жареных и жирных продуктов, а также содержащих в себе консерванты, красители и большое количество специй. К употреблению разрешены овощи, фрукты, каши из круп, нежирные сорта мяса и любая рыба, молочные продукты с низким содержанием жира.
Последствия микробной экземы
При адекватном лечении прогноз заболевания благоприятный. Однако часто диагноз ставится на запущенной стадии. Очаги микробной инфекции покрывают значительную часть тела. Такие поражения могут привести к сепсису (заражению крови). Это состояние угрожает жизни.
При неправильно подобранной антибактериальной терапии нередко отмечают появление вторичных элементов. Гнойное поражение может проникать вглубь тканей, вплоть до инфицированная надкостницы и суставов. Сильно выраженные боли в костях говорят о присоединении остеомиелита.
Экзематозный микробный дерматит у детей характеризуется высоким риском осложнений. Иммунитет ребенка не способен противостоять массивной интоксикации. Очаги микробных эрозий увеличиваются в объеме, сепсис часто неизбежен.
Похожие заболевания и диагностика
Отличать микробную экзему нужно от таких заболеваний:
- стрептодермия;
- кандидоз;
- трофические язвы;
- псориаз;
- атопический дерматит;
- ретикулез;
- пузырчатка;
- истинная экзема;
- аллергический диатез;
- базальноклеточный рак кожи.
Для микробного поражения характерна вторичная заболеваемость. Для определения возбудителя и его чувствительности к антибиотикам проводят бакпосев выделяющейся из бляшек жидкости. Также берут соскоб пораженного эпителия и рассматривают его под микроскопом. При подозрении на рак проводят исследование морфологии клеток.
При анализе биопсионного материала врач может выявить отек глубоких слоев кожи, излишнюю пигментацию эпителия, микроскопические пузырьки, инфильтрацию лимфоцитами с клетками плазмы.
Профилактика
Хроническая экзема кистей рук, кожи головы, ареолы соска и других локализаций относится к заболеваниям, склонным к частым рецидивам. Поэтому шансы на излечение пациента практически отсутствуют. Но можно сократить число обострений и продлить ремиссию, если соблюдать рекомендации врача и проявлять осторожность.
Источник: https://xn--80ahsaqcbqq.xn--p1ai/zabolevaniya/ekzema-na-yagodicah.html
Опрелость под грудью: лечение, фото, симптомы
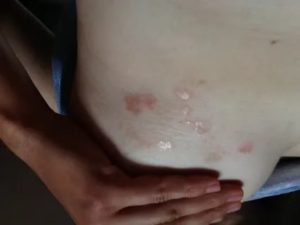
Лечение опрелости под грудными железами необходимо начинать незамедлительно, так как в запущенных случаях она может привести к появлению язв и гнойных ран. Данная проблема нередко возникает у женщин с избыточной массой тела, а также у беременных.
Этим заболеванием страдают как молодые, так и пожилые женщины. В данной статье разберемся, каким образом можно избавиться от опрелости под грудью у женщин.
О том, как лечить опрелости в паху у мужчин и женщин мы писали ранее.
Причины возникновения
Основные причины появления опрелости следующие:
Повышенное потоотделение. Из-за воздействия пота появляется раздражение кожи, покраснение, могут развиться высыпания. Пот содержит в своем составе кислоты, которые вызывают воспалительный процесс на поврежденной коже. Избыточное выделение пота наблюдается при:
- ношении слишком теплой одежды, не по сезону;
- заболеваниях, при которых температура тела повышена;
- менопаузе, когда в организме происходит сбой терморегуляции.
Большие размеры грудных желез, постоянное трение участков кожи под ними.
Аллергические реакции на продукты питания, средства личной гигиены, нижнее белье.
Ношение белья неподходящего размера (слишком тесного, натирающего).
Инфекционные заболевания, например, стрептодермия.
Некоторые нарушения в работе центральной нервной системы.
Одно из проявлений сахарного диабета. При этом эндокринном заболевании кожа становится менее эластичной, небольшие ранки и повреждения хуже заживают.
Когда болезнь только начинает развиваться, под грудью появляются участки покраснения, женщина ощущает болезненность и жжение. Может появляться отек пораженной кожи.
Если с заболеванием не бороться, присоединяется бактериальная и грибковая инфекция. Воспаленные участки покрываются белым налетом.
Мокнущая опрелость характеризуется появлением неприятного запаха и липких выделений.
Заболевание может протекать и в острой, и в хронической форме. При вялотекущем процессе женщина в течение нескольких месяцев, и даже лет, испытывает такие неприятные ощущения, как шелушение кожи под молочными железами, зуд, периодическое появление высыпаний.
Хроническая форма гораздо труднее поддается лечению. Это связано с развивающимися нарушениями структуры кожи. При острой форме пациентка предъявляет жалобы на сильную боль, отечность участков кожного покрова. Как правило, обращение к врачу в этом случае происходит без промедлений.
Есть 3 стадии опрелости:
Легкая. На начальной стадии женщину беспокоит только краснота кожи и небольшой зуд.
Средняя. В этом случае целостность кожных покровов нарушается, появляются эрозии.
Тяжелая. Сильная опрелость характеризуется присоединением грибковой микрофлоры. На коже появляются язвы разной глубины.
Даже на начальных этапах болезни женщина может сама увидеть изменения цвета кожи под грудными железами. Вылечить самостоятельно можно только легкую форму этого заболевания. В остальных случаях нужна врачебная помощь. Врач-дерматолог осматривает женщину, при необходимости направляет ее к маммологу.
Для того, чтобы определить, почему развилась эта патология, доктор выписывает пациентке направление на анализы крови и мочи, чтобы по ним увидеть, есть ли воспалительный процесс в организме. Для исключения сахарного диабета необходимо сдать анализ крови на сахар. Кроме того, берется посев на выявление микрофлоры на участках поражения.
Как лечить опрелости под молочными железами
В первую очередь, нужно наладить личную гигиену. Кожа должна всегда находиться в чистоте. Пока есть воспаление, после приема душа нужно ополаскивать пораженные участки растворами антисептиков (Хлоргексидин 0,05% или Фурацилин) и осторожно промокать их мягким полотенцем.
Кожа должна быть сухой, но при этом нельзя тереть ее сильно. После высушивания поверхность кожи рекомендуется аккуратно мазать кремом. Лучше всего подойдет детский, гипоаллергенный, чтобы избежать аллергической реакции на компоненты крема.
Если кожа воспалена уже очень сильно и даже прикосновения полотенцем причиняют боль, можно поставить фен на режим прохладного воздуха и таким способом высушивать кожу.
Средства для лечения опрелостей:
Растворы антисептиков. Врачи назначают смазывания такими растворами, как Резорцин 1%, Сульфат цинка 0,4%. Практически всегда используются препараты на основе цинка, так как именно благодаря ему устраняется воспаление, уменьшается боль. Кроме того, лекарства, содержащие цинк в своем составе, помогают снизить отечность.
Антибактериальные мази. Противомикробным эффектом обладает Левомеколь, Банеоцин.
Обезболивающие и вяжущие средства. Для снятия болевого синдрома рекомендуется применение Пантенола, Метилурациловой мази.
Вяжущие лекарства. Подсушивающим и вяжущим эффектом обладают растворы сульфата меди (0,1%), сульфата цинка (0,4%). Это такие мази, как паста Теймурова, Линин, Регецин.
Гормональные препараты. Если заболевание находится в запущенной стадии, для лечения применяются гормональные средства – кортикостероиды. Например, Метилурациловая мазь, Лоринден, Гидрокортизоновая мазь, Бетадерм.
Их применяют только по назначения врача, а длительность применения не превышает 30 дней. При более длительном, либо самостоятельном применении могут развиться серьезные осложнения, вплоть до атрофии участков кожного покрова.
Противогрибковые средства. Для устранения грибковой микрофлоры врачи-дерматологи обычно назначают Клотримазол, Нистатин. Эти лекарства помогают в борьбе с грибковым налетом, которым покрыты эрозии и язвы.
С симптомами, лечением, фото опоясывающего лишая у человека можно ознакомиться по ссылке.
Знаете ли вы что такое вирус Эпштейна-Барра и как он передается? Ответ найдете здесь.
О самом эффективном лечении рожи на ноге мы писали в этой статье.
Любое использование средств народной медицины должно быть согласовано с лечащим врачом.
Помощь при опрелостях – народные средства:
- Ванны с отварами трав. В течение получаса принимают ванну с растворами лечебных трав, таких, как ромашка, череда. Важно убедиться, что у женщины нет аллергии на эти растения.
- Противовоспалительные компрессы. Измельченные травы (подорожник, либо одуванчик) массой около 100 г прикладывают под грудные железы и после этого фиксируют компресс. Можно использовать и компресс из разбавленного яблочного уксуса (его разводят в воде в пропорции 1:1), но только при условии отсутствия болей.
- Присыпки. Можно использовать как детские присыпки, так и порошок коры дуба. Самое главное – наносить только на полностью высушенную кожу. Делать присыпания кожи крахмалом нежелательно, хотя такой совет встречается часто. Крахмал скатывается, и эти комочки могут привести к усилению воспаления.
- Отвары трав для обработки кожи. Прохладным отваром ромашки следует обрабатывать пораженную кожу 3 раза в день. Для приготовления средства необходимо 15 г сушеной ромашки кипятить 10 минут, а затем остудить. Отвар коры дуба готовят из 90 г сухой травы и 900 мл воды. Кипящей водой заливают кору дуба и варят на среднем огне 2 часа. Остывшее средство готово к использованию. Тысячелистник помогает справиться не только с воспалением, но и с болью. Понадобится 250 мл кипящей воды, ей нужно залить 80 г травы. После того, как средство настоится в течение часа, следует прокипятить его 2 минуты и дать постоять еще час.
- Лечебные масла. Масла применяют на последних стадиях лечения, когда удалось убрать воспаление. Масло помогает быстрее восстановиться коже, улучшает ее регенерацию. Оливковое, пихтовое, облепиховое масло нужно подогреть на водяной бане и затем слегка остудить. Таким средством можно помазать чистую кожу.
Неправильно подобранное лечение может привести к такому осложнению, как экзема. Есть 2 формы ее – мокнущая и эруптивная. При мокнущей экземе отдельные участки высыпаний сливаются в единое пятно.
Поражения развиваются не только под грудными железами, но могут распространяться и в область между сосков.
Жалобы, которые в основном предъявляют пациентки – боль и зуд, усиливающийся в вечернее время и ночью.
Такая болезнь трудно поддается лечению, обычно она переходит в хроническую форму. Тогда принимаются все возможные меры, чтобы стадия ремиссии длилась как можно дольше. Лечение комплексное, это и медикаментозные средства, и соблюдение диеты (исключение чересчур острой и жирной пищи, сбалансированное питание), и физиотерапевтические процедуры.
Эруптивной экземой чаще страдают женщины в пожилом возрасте. Она связана с эндокринными нарушениями, а также различными заболеваниями внутренних органов.
В сложных случаях при этом заболевании иногда требуется не только медикаментозное, но и хирургическое лечение. Врач-хирург удаляет участок пораженной кожи и частично ткань молочной железы. Форму груди корректируют с помощью пластической операции.
О том, как вылечить экзему на руках навсегда узнаете отсюда.
Информацию о причинах и лечении, фото фурункулеза ищите здесь: https://udermatologa.com/zabol/pio/fur/furunkul-na-tele-chto-takoe-foto-lechenie/
Меры профилактики
Чтобы не допустить появления опрелостей на коже под молочными железами, необходимо:
- покупать нижнее белье точно по размеру;
- приобретать одежду из натуральных, «дышащих» тканей;
- принимать душ ежедневно, а в летнее время по возможности, дважды в день;
- пользоваться теми гелями для душа, кремами и другими средствами для ухода за кожей, которые не вызывают аллергию;
- стараться не допускать появления избыточного веса;
- при возникновении покраснений на коже проконсультироваться с врачом.
Регулярный профилактический осмотр не займет много времени и поможет предотвратить развитие опрелостей и их осложнений.
Источник: https://udermatologa.com/zabol/derm/opr/oprelost-pod-grudyu-lechenie-foto/
Мокнущая рана: причины появления и лечение
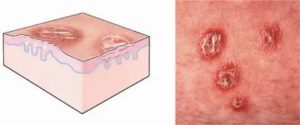
Мокнущая рана — это механическое повреждение здоровых тканей, которое проявляется выделением специфической жидкости — сукровицы. Это означает нарушение целостности кожных покровов с образованием патологического содержимого прозрачного характера желтоватого оттенка.
Под действием негативных факторов на кожных покровах образуются ссадины, язвы. В норме местный иммунитет самостоятельно справляется с проблемой. Образованный дефект заживает за 1–2 недели в зависимости от размера поврежденной поверхности. При ослаблении защитных сил организма период заживления раны увеличивается. Она начинает сыреть.
Симптомы и особенности локализации мокнущих ран
Отличительной чертой таких дефектов является механизм возникновения. Мокнущая рана образуется в результате механического повреждения: при сильном ударе, сдавливании, ушибе. За появление сукровицы отвечает плазма, которая выходит наружу. Язвочки возникают при неправильном метаболизме, нарушении трофики тканей, например, при сахарном диабете или ишемии сосудов нижних конечностей.
Основными источниками появления патологического очага могут быть:
- Укусы комаров с последующим расчесыванием
- Дерматологические заболевания, которые сопровождаются интенсивным зудом и жжением.
- Раздражение на коже от памперсов.
- Мозоли, свежие потертости на ногах.
- Ожоги, в том числе средней и тяжелой степени, которые занимают обширные участки тела.
- Незаживающие мокнущие раны после операции, которые возникают при неправильном снятии швов.
Появлению способствует бактериальное инфицирование. Патогенные микроорганизмы образуют патологический очаг при нарушении правил асептики/антисептики, правил личной гигиены, неправильном или позднем лечении.
Мокнущий кожный дефект проявляется следующими симптомами на разных участках тела:
- Рана мокнет и течет жидкость.
- Пациент чувствует неприятное жжение. Если поверхность чешется, значит присоединилась бактериальная инфекция, нарушилось заживление.
- Края краснеют.
- Повреждение на коже может не заживать 3–4 недели.
Если проникает инфекция, течет гнойная жидкость. Кроме гноя, может выделяться также и кровь при вторичном повреждении раны.
Патологический очаг может возникать практически на любом участке кожи на теле. У пациента с длительно незаживающим мокнущим повреждением нарушается обычный ритм жизни. При расположении на стопах трудно ходить по причине боли, на кистях рук — писать, мыть посуду.
Чем подсушить мокнущую рану
Лечение мокнущей раны должно проводиться регулярно с применением подсушивающих средств, асептических повязок, антибактериальных, дезинфицирующих препаратов, которые выпускаются в форме мазей, кремов, порошков и растворов. Подсушить ее можно с помощью таких средств, как:
Если раневая поверхность на лице мокнет и из нее вытекает жидкость, то назначаются физиопроцедуры с применением дарсонваля или лазера.
Выбор лекарственного средства зависит от выраженности патологического процесса, самочувствия больного, состояния раны или наличия осложнений.
Особенности патологического процесса
Неправильное лечение, развитие аллергической реакции на компоненты препаратов, присоединение бактериальной инфекции, несоблюдение гигиены приводит к развитию неприятных осложнений. Патологический процесс, связанный с мокнущей раной, заключается в следующием:
- Рана не заживает, мокнет и чешется. Отсутствие положительных сдвигов в лечении назначенных препаратов говорит о неправильно подобранной терапии. Состояние требует врачебного вмешательства, назначения более подходящей терапии.
- Появляется покраснение, отечность краев дефекта.
- Образование корочки не гарантирует заживление. Под ней может продолжать выделяться гной. Состояние грозит развитием сепсиса.
- Вокруг поврежденной области могут формироваться дополнительные язвочки или пузыри с жидкостью. Могут свидетельствовать о начале аллергической реакции, присоединении патогенной флоры.
Когда стоит обратиться к врачу
В медицине существуют патологические состояния, связанные с мокнущей раной, которые требуют немедленной врачебной помощи. К ним относятся:
- Вокруг поврежденной области возникли темные пятна с нечеткими границами.
- Дефект находится вблизи крупного лимфатического узла.
- С поверхности начало выделяться гнойное содержимое с неприятным резким запахом. Свидетельствует о развитии септического заражения крови.
- Мокнущая рана на лице нуждается в консультации специалиста.
- Патологическая область существенно увеличилась в размерах. Наблюдается выраженный отек тканей.
- Болезнь атакует весь организм. У пациента появляется озноб, высокая температура тела, выраженная слабость, вялость.
- Жидкость выделяется обильно, приходится менять повязки по 4–5 раз в день.
Эти осложнения требуют корректировки лечения со стороны доктора, назначения определенных препаратов и средств.
Сдирать корочки, пленки категорически запрещено. Нужно обратиться к лечащему врачу.
Как быстро заживает мокнущая рана
Процесс заживления разделяется на три этапа:
В среднем заживление мокнущей раны происходит за 1–1.5 месяцев при интенсивном лечении.
Источник: https://medical-db.net/o-zdorove/moknushchaya-rana-prichiny-poyavleniya-i-lechenie
Первые симптомы рака груди, о которых должна знать каждая женщина
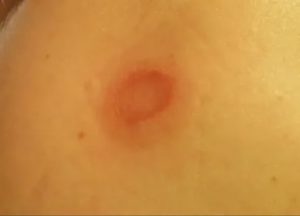
Раковое поражение молочной железы является одной из наиболее распространенных женских онкопатологий. Некоторые ранние признаки заболевания женщины могут обнаружить самостоятельно, поэтому важно научиться проводить самообследования, а также знать, какими именно клиническими проявлениями сопровождается рак груди.
Какими опухолями представлен рак молочной железы?
Под раком молочной железы в онкологии подразумевается большая группа разновидностей злокачественных поражений груди, наиболее распространенными из которых являются:
- протоковый;
- рак Пеждета;
- маститоподобный;
- метастазирующий рак;
- рецидивирующий рак.
Каждый тип раковой патологии имеет свои характерные признаки. На каждой стадии опухоли также возникает характерная клиническая картина, на которую женщинам необходимо обращать внимание. Важно помнить, что ранняя диагностика обеспечивает эффективное и органосохраняющее лечение рака груди за рубежом.
Признаки рака молочной железы на ранних стадиях
Клинические признаки рака данного типа представлены четырьмя группами:
- Уплотнения, которые появляются в железе.
- Кожа груди подвергается патологическим изменениям.
- Из сосков появляются выделения.
- Происходит увеличение лимфоузлов.
Первая стадия заболевания активно не проявляется, поэтому ее обнаружение часто происходит случайно.
Во время пальпации можно нащупать небольшой плотный узелок, надавливание на который, как правило, не сопровождается болью.
Злокачественный узел плотный на ощупь, с бугристой поверхностью, неподвижный либо незначительно подвижен. Если прощупывается уплотнение размером 3-10 см, то это может свидетельствовать о развитии 2 стадии заболевания.
Патологические выделения из соска — признак развития рака. Выделения бывают разные: прозрачные, мутные, желтоватые, белесые, с примесями крови или гноя. При появлении выделений сосок уплотняется, образуется припухлость. Лечение рака молочной железы в Израиле на первой стадии не представляет сложности и проводится с помощью минимально инвазивных методик.
С развитием рака до второй стадии злокачественные клетки начинают поражать соседние лимфатические узлы, которые при этом увеличиваются.
Если лимфоузлы сильно увеличиваются в размере, становятся плотными, при этом не причиняют боли, то это означает начало метастатического процесса.
Сначала у больной опухает область подмышки, позже образуется отечность руки со стороны пораженной молочной железы.
Стоит обратить внимание на такие формы рака груди, как псевдовоспалительная и рожистоподобная. Такие опухоли быстро растут и не сопровождаются появлением отдельных узлов, при этом при развитии патологии краснеет кожа груди и повышается температура тела. Злокачественные опухоли данных форм проявляются:
- втягиванием кожи груди;
- появлением складок, морщин;
- отечностью в очаге поражения;
- появлением небольших незаживающих язвочек на соске, коже или ареоле;
- сливанием язвочек в одну рану, которая кровоточит и гноится.
Симптомы рака молочной железы на поздних стадиях
Поздние стадии хуже поддаются терапии, но лечение рака в Израиле способствует значительному улучшению состояния больной, останавливает дальнейшее прогрессирование заболевания.
На поздних стадиях перечисленные выше симптомы усиливаются. Сосок утолщается, на коже пораженной груди появляются язвы, кожа становится похожа на кожуру апельсина. При этом характерные признаки патологии зависят от характера уплотнения. Часто клиническая картина рака груди напоминает мастит или мастопатию в острой форме.
Симптомы отчетного диффузного уплотнения (патология характерна для беременных и кормящих грудью женщин):
- «апельсиновая корка»:
- отечность;
- болезненность;
- покраснение.
Признаки панцирного диффузного уплотнения:
- инфильтрация тканей;
- образование множественных узелков;
- поражение грудной клетки;
- плотная, синюшно-красная кожа;
- изъязвления, корки, напоминающие панцирь.
Признаки рожистого воспаления:
- очаговое покраснение;
- молочная железа увеличивается;
- переполненность кровью;
- неровные и припухшие края уплотнения;
- плотная структуру, малая подвижность образрвания;
- поражение органов грудной клетки;
- повышение температуры тела до 40 градусов;
- уплотнение напоминает мастит;
- красная кожа.
Клиника Меир в Израиле проводит комплексное обследование для определения типа опухоли, что очень важно для планирования лечебной программы.
Клиническая картина метастазирующего рака молочной железы
Метастазы рака груди поражают разные органы и ткани. Распространение метастазов происходит через млечные пути, мелкососудистую и крупнососудистую сети.
Распространяются метастазы и лимфогенным путем, поражая подмышечные, подключичные, надключичные и подключичные лимфатические узлы. Часто метастазы поражают легкие, печень, придатки матки, кости таза и бедер.
Метастазы характерны для двух последних стадий рака, когда размер опухоли превышает 5 см.
Общие признаки метастазирующего рака:
- увеличенные лимфатические узлы, расположенные вблизи от пораженной железы;
- плохое самочувствие;
- слабость;
- нежелание принимать пищу, похудение.
Специфическая симптоматика метастазирующего рака зависит от пораженного органа:
- поражение лимфатических узлов проявляется их увеличением;
- легкого — кашлем, одышкой, кровью в мокроте;
- печени — увеличением пораженного органа, тошнотой, желтухой;
- костей — болями в костях, спонтанными и частыми переломами;
- головного мозга — головными болями (постоянные, частые), припадками, расстройствами сознания.
Стоимость лечения рака в Израиле при метастазирующей патологии рассчитывается с учетом применяемых инновационных методик, поэтому будет намного выше, чем расходы на лечение ранних стадий опухоли.
Признаки протокового рака груди
Протоковая карцинома может долго развиваться без каких-либо симптомов. Данный тип патологии в начале развития не сопровождается дискомфортом или болями. Проблема может быть обнаружена во время самообследования или при УЗИ, маммографии в клинике.
Признаки, которые женщина может заметить, возникают по мере распространенности заболевания:
- отекают подмышечные впадины;
- постоянно беспокоят боли в конечностях, в позвоночнике;
- ощущается постоянная усталость;
- развивается асцит;
- жалобы на головные боли, судороги;
- раздражительность.
Если говорить о прогнозах, то наиболее неблагоприятными будут прогнозы при неинвазивной форме внутрипротоковой опухоли.
Симптоматика маститоподобного рака груди
Воспалительный или маститоподобный рак встречается в 7% случаев. Он стремительно развивается и проявляется:
- увеличением молочной железы;
- появлением уплотнения с нечеткими очертаниями (возникает не всегда);
- болезненностью молочной железы;
- отечностью;
- покраснением кожи;
- отеком области плеча и руки с той стороны, где поражена грудь;
- изъязвлениями на коже;
- грудь горячая на ощупь.
Отечность и покраснение кожного покрова свидетельствуют о воспалительном процессе, причину появления необходимо выяснять в клинике.
Симптоматика рака соска (рака Педжета)
Ранними симптомами рака соска являются:
- покраснение и шелушение ареолы (часто имеет вид незначительного раздражения, поэтому женщины сразу не обращают внимания на это проявление);
- зуд, жжение;
- боль при пальпации;
- выделения из соска;
- иногда — появление плотных узелков.
Поздний признак рака Педжета:
- мокнущие язвочки и зудящие высыпания на коже груди;
- уплощение соска, потеря формы;
- появление уплотнения возле соска или над ним, постепенно уплотнение развивается вглубь молочной железы;
- увеличение близлежащих лимфатических узлов.
Даже если женщина сомневается, присутствуют ли у нее названные признаки, не стоит бояться идти к доктору. Многие нераковые болезни груди имеют схожие с онкологией симптомы.
Из 100% случаев выявления опухолей груди злокачественными являются не более 20%. Часто у женщин диагностируют маститы и доброкачественные фибраденомы, которые при раннем обнаружении легко поддаются терапии.
Цены на лечение в Израиле в данном случае порадуют доступностью, а оказанные услуги — высочайшим уровнем качества.
Какими признаками проявляется рецидивирующий рак груди
Онкологи предупреждают всех женщин о риске рецидива рака в течение четырех лет после прохождения лечения. При этом второй раз опухоль может быть не только прежней локализации, она может возникнуть на второй груди.
Характерные признаки рецидивирующего рака груди:
- любые изменения в груди (отекает, зудит, вызывает ощущение жжения);
- патологические выделения из сосков;
- меняется цвет кожи груди.
В группе риска находятся женщины, у которых была выявлена большая злокачественная опухоль с поражением лимфоузлов или раковое заболевание стремительно развивалось. В таких случаях после завершения курса лечения женщинам рекомендованы регулярные посещения врача и прохождение ультразвукового исследования молочных желез.
Источник: https://www.meir-health.ru/%D1%81%D0%B8%D0%BC%D0%BF%D1%82%D0%BE%D0%BC%D1%8B-%D1%80%D0%B0%D0%BA%D0%B0-%D0%BC%D0%BE%D0%BB%D0%BE%D1%87%D0%BD%D0%BE%D0%B9-%D0%B6%D0%B5%D0%BB%D0%B5%D0%B7%D1%8B
Экзема на груди, на сосках: причины появления, разновидности, лечение
Кожные заболевания занимают обширную нишу среди недугов современного человека. Но порядка 40% таких больных страдают от экземы. Самая большая их проблема — физический и психологический дискомфорт от болезни. Кроме очевидной симптоматики, люди переживают эмоциональный стресс от непринятия обществом. Что такое экзема и как с ней бороться читайте ниже.
Экзема на груди чешется и приносит неудобства
Определение экземы
Экзема—(от греческого «экзео» , кипеть) заболевание хронической формы с выраженными систематическими периодами рецидива. Внешне проявляется в папулезной сыпи, перетекающей в массовое образование водянистых пузырьков с прозрачной или мутноватой серозной жидкостью. Пузырьки могут сливаться в обширные конгломераты.
В период созревания папул жидкость вытекает (похоже на закипание воды, откуда и пошло название), а на этом месте образуются эрозии, покрытые чешуйчатым эпителием. В условиях отсутствия необходимого лечения, дерматологические образования могут растрескиваться, мокнуть, кровоточить. Со временем пораженные участки кожи расширяются, образуя большие мокнущие экземы.
Очаги воспаления беспокоят человека сильным зудом. Особенно в ночное время суток.
Несмотря на совершенно не приглядный, отталкивающий вид, экзема не является заразным заболеванием. Она не передается воздушно-капельным или половым путем. Ею нельзя заразится при рукопожатии или пользовании одним с больным полотенцем.
Чаще встречается экзема груди, рук, ног, шеи, туловища.
Экзема может появиться на руках и плечах
Формы экземы
Врачи выделяют несколько форм этого дерматологического заболевания в зависимости от сопровождающей симптоматики и особенностей ее протекания:
Истинная
На здоровой коже появляются очаги воспаления, иногда сразу в нескольких местах. Не имеют четко очерченных контуров. Покрывают руки, шею, ноги, туловище.
Профессиональная. Возникает у людей, постоянно контактирующих по роду службы с агрессивными химическими веществами.
Грибковая или микробная
Симптоматика аналогичная истинной, но проявляется на тех местах, которые были подвержены атаке грибковых или инфекционных возбудителей (проникновение осуществляется через микротрещины, ранки). Выглядят как асимметричные пятна с четкими краями, покрытые чешуйками и корками.
Атопический дерматит или нейродермит
Поражает людей любых возрастов и пола. Выражен в проявлении красных пятен без четких контуров. Со временем они утолщаются. Наблюдается увеличение кожного рисунка. Нейродермитам характерный сильный зуд.
Детская
Проявляется у детей в областях повышенной влажности: на ягодичках, в пахово-бедренных складках.
Детская экзема появляется в местах повышенной влажности
Варикозная
Является результатом осложнения варикоза. Бляшки появляются возле варикозных узлов. Вызывает зуд, болезненные ощущения, отеки.
Нумулярная монетовидная
Бляшки четкой круглой формы, схожей с монетами. Цвет образований — от розового до насыщенного красного. Основные симптомы, как при истинной. Образования часто прогрессируют до мокнущих язв. Обострения наблюдаются в период осени и зимы.
Себорейная
Поражает участки тела со значительным количеством сальных желез: экзема на груди, на голове, лице, за ушами, между лопаток. Форма характерна бляшками с желтыми жирными чешуйками.
Экзема в области грудной клетки
Нейродермиты и прочие формы экземы часто поражают кожу на груди как у мужчин, так и у женщин. У женщин характерно проявление и обострение болезни в период грудного вскармливания.
Сыпь с последующим ороговением высыпает на груди, на молочных железах, под грудью и на сосках. Форма может быть разной.
Чаще наблюдается у людей взрослых и преклонного возраста, крайне редко у детей. Экзема на сосках — преимущественно женское заболевание, обостряющееся в период лактации.
Экзема на сосках чаще всего встречается у кормящих женщин
Симптоматика
Экзема в области груди, как и на иных частях тела, относится к хроническим, так как не поддается абсолютному излечиванию. Протекает болезнь волнообразно — с периодами обострения и продолжительной ремиссии.
Проявляется в виде небольших водянистых пузырьков, которые со временем преобразуются в серозные «колодцы», покрытые плотным ороговевшим эпителием. Бляшки могут быть белесоватыми, желтоватыми, розовыми, багровыми, темно-коричневыми.
Размеры и формы образований также, как и их оттенок, зависят от разновидности заболевания.
Сопровождается обострение сильным зудом в области экзем, болезненными ощущениями. Запущенные формы превращаются в обширные мокрые раны.
Экзема сосков сопровождается образованием четко очерченных асимметричных бляшек по ореолу. Характерно выделение жидкости и появлением трещин как на самих экземах, так и на соске.
Экзема сосков проявляется трещинами и выделением жидкости
Причины появления
Нельзя вычленить одну причину возникновения экзем на теле. Это результат комплексного влияния на организм человека внешних и внутренних факторов. Экзема в области груди возникает в случае:
- наследственного фактора,
- предрасположенности к аллергии,
- иммунных нарушений в организме (системные заболевания, перенесенные болезни либо операции, сезонный авитаминоз),
- расстройств эндокринной системы, нарушения гормонального фона,
- заболеваний системы желудочно-кишечного тракта, печени, почек,
- наличия микоза стоп или диабета второй степени,
- стрессовых ситуаций, нервных потрясений и истощения, расстройств психики, депрессий,
- нарушения процесса обмена веществ в организме,
- неправильного и несбалансированного питания,
- наличия инфекционных или хронических форм заболеваний.
Экзема сосков часто является последствием кормления грудью. Под аллергией подразумевают реакцию не только на определенные продукты питания, животных или пыль. К таковым относят ответ организма на механическое, термическое и химическое раздражение: переохлаждение, постоянное ношение грубой шерстяной или синтетической одежды.
Одежда из грубой шерсти может раздражать соски
Лечение медицинское
Экзема — комплексное заболевание, имеющее внешнее отражение в виде бляшек на коже. Соответственно заболевание требует такого же комплексного подхода.
Как уже упоминалось, вылечить недуг раз и навсегда не представляется возможным. Однако грамотно подобранной терапией можно значительно продлить период ремиссии, или затухания.
Назначать лечение может только практикующий дерматолог на основании полученных результатов и проведенных анализов. В зависимости от выявленных причин и форм заболевания назначается комплекс медикаментов, а также препаратов внешнего применения. Медикаментозное купирование очагов воспаления включает использование таких групп препаратов:
- седативные средства, направленные на нормализацию работы нервной системы,
- антибактериальные,
- антигистаминные,
- бактерицидные кремы и мази,
- иммунокорректоры и мочегонные препараты при мокнущей экземе,
- витаминные препараты,
- антибиотики,
- компрессы с ускоряющими регенерацию кожи препаратами.
Наряду с использованием фармакологических средств больным прописываются методы физиотерапии для купирования инфекции:
- лазерная терапия,
- ультрафонофорез,
- электрофорез,
- терапия ультрафиолетом,
- УВЧ.
Обязательно важно придерживаться профилактических приемов:
- При экземе на сосках у кормящей матери нужно прекратить натуральное вскармливание с целью избежания инфицирования ребенка.
- Важно соблюдать питание с превалированием растительной пищи, богатой на витамины и клетчатку.
- Исключение из рациона жаренных, жирных, острых блюд, цитрусовых, кондитерских изделий, консервированных продуктов, алкогольных напитков.
- Избегать аллергенов.
- Носить удобное хлопковое белье и одежду из натуральных мягких тканей.
- Строгое соблюдение личной гигиены — ежедневная смена белья, но не частый прием душа.
- Использование исключительно гипоаллергенных гигиенических средств.
Овощная пища поможет в борьбе с болезнью
Народные средства против экземы
В силу тех или иных обстоятельств, предпочтений и убеждений, многие обращаются за помощью к народной мудрости. Среди нетрадиционных способов лечения выделяют компрессы и повязки, накладываемые на пораженные участки кожи на ночное время суток. Для таких целей используют:
- листы капусты белокочанной,
- морковный сок,
- свекольную ботву,
- свежую мякоть тыквы,
- варенный истолченный картофель,
- масло облепихи,
- сок каланхоэ,
- сок алоэ.
Возможно комплексное лечение с применением фитотерапии, направленной на повышение общего уровня иммунитета организма, борьбу со скрытой инфекцией, паразитами, бактериями. Популярно использование:
- масла зверобоя и черного тмина,
- меда и болотной ряски,
- сухой горчицы,
- масла сосны,
- раствором морской соли,
- ивовой коры,
- чистотела.
Для лечебных ванночек и настоев для приема внутрь существуют целебные травяные сборы. Известны рецепты по применению технического солидола для лечения экзем.
Однако важно помнить и понимать, что самолечение может сказаться на вашем здоровье, особенно при комбинировании методов народной и официальной медицины.
Рисковать собой все же не стоит, и даже если вы по каким-то причинам отказываетесь бороться с болезнью медикаментозно, обратитесь за помощью к профессиональному лицензированному фитотерапевту, который подберет для вас адекватное лечение.
Загрузка…
Источник: https://kazandoctor.ru/kozhnye-zabolevaniya/dermatit/proyavlenie-i-lechenie-ekzemy-v-oblasti-grudi






