Билирубин при механической желтухе: повышается или понижается? Какой билирубин при механической желтухе
Желтуха представляет собой симптом, при котором в крови и биологических жидкостях повышается содержание билирубина.
Что такое билирубин
Билирубин — это желчный пигмент, главный компонент желчи. Он образуется в результате метаболизма гемоглобина, миоглобина и цитохрома. Билирубин в крови находится в двух видах — свободный и связанный (прямой и непрямой). В норме уровень общего билирубина колеблется от 5 до 17-21 мкмоль/л (в зависимости конкретной лаборатории).
Обмен билирубина
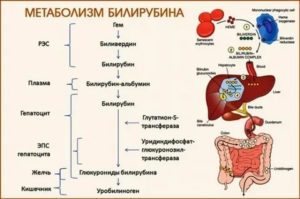
Билирубин является конечным продуктом метаболизма гемоглобина — основного компонента эритроцитов.
В норме продолжительность жизни эритроцита составляет около 120 дней, после чего он разрушается, и ему на смену приходят другие, более «молодые» клетки.
Также могут разрушаться и молодые «нежизнеспособные» эритроциты, которые распознаются и уничтожаются клетками рекулоэндотелиальной системы (РЭС). Таким образом, возникает необходимость в постоянном расщеплении гемоглобина и его утилизации.
В результате разрушения гемоглобина происходит образование непрямого билирубина, который поступает в кровь. В среднем, за сутки у человека разрушается 1% эритроцитов, что приводит к образованию 100-250 мг билирубина.
С током крови он попадает в печень, где печеночные клетки его захватывают и связывают с глюкуроновой кислотой. Таким образом, происходит образование прямого билирубина. Он приобретает водорастворимые свойства и способен растворяться в желчи.
Вместе с ней он поступает в кишечник и выводится из организма с каловыми массами.
В норме в крови должно находиться небольшое количество билирубина, который транспортируется из органов РЭС в печень, но бывают состояния, когда нарушается процесс его обмена и его концентрация в крови увеличивается. Такое состояние называется гипербилирубинемия. Когда билирубина очень много, он выходит из кровеносного русла и пропитывает окружающие ткани, что вызывает синдром желтухи.
Увеличение билирубина в крови может произойти по одной из следующих причин:
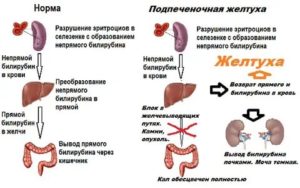
- Усиленный распад эритроцитов — гемолитическая анемия. При этом в крови увеличивается содержание непрямого билирубина. Такое состояние называется гемолитической или надпеченочной желтухой.
- Заболевания печени. При некоторых заболеваниях печени происходит разрушение ее клеток и выход их содержимого в кровоток. Поскольку гепатоциты содержат большое количество билирубина, то происходит и его повышение в крови и развивается гипербилирубинемия. Такое состояние называется печеночной желтухой.
- Нарушение свободного прохождения желчи в тонкий кишечник. Она накапливается в желчных протоках, вызывая в них повышение давления, что в конечном итоге приводит к увеличению проницаемости их стенок и попаданию билирубина обратно в кровоток. Такое состояние называется подпеченочной или механической желтухой.
Есть и другие причины гипербилирубинемии, но они встречаются редко и не имеют существенного клинического значения.
Тяжесть симптомов при желтухе напрямую зависит от уровня общего билирубина:
- Легкая желтуха — уровень билирубина не превышает 85 мкмоль/л.
- Среднетяжелая желтуха. Уровень билирубина находится в пределах 86-169 мкмоль/л.
- При тяжелой желтухе уровень билирубина превышает 170 мкмоль/л.
При полной обтурации желчевыводящих путей нарастание билирубина происходит стремительно, на 30-40 мкмоль/л/сутки.
Почему развивается механическая желтуха
Пороки развития гепатобилиарной системы:
- Атрезии и гипоплазии желчных путей.
- Кисты желчного протока.
- Дивертикулы 12-перстной кишки.
Невоспалительные и воспалительные заболевания ЖВП:
- Холангиолитиаз — желчные камни, которые обтурируют просвет желчного протока.
- Стриктуры и стеноз желчных протоков.
- Холангиты.
- Холециститы.
- Панкреатиты.
- Кисты головки поджелудочной железы.
Опухоли:
- Рак желчных или печеночных протоков.
- Рак печени.
- Рак поджелудочной железы.
- Метастатическое поражение печени.
- Доброкачественные опухоли — папилломатоз желчных протоков.
Паразитарные инвазии:
Желтуха
Характерным и ярким клиническим признаком является пожелтение кожных покровов, слизистых оболочек и склер (белков глаз). По сути, в желтый цвет окрашиваются все биологические жидкости организма, кроме слюны и слез. Желтушность кожи связана с пропитыванием тканей билирубином из-за его высокого содержания в крови.
Холестаз
Холестаз — это прекращение выделения желчи в кишечник. Она остается в протоках, накапливается там и, в конце концов, всасывается обратно в кровь. Все вместе это приводит к следующим проявлениям:
- В крови, кроме увеличения содержания билирубина, происходит и увеличение содержания холестерина, липидов, холатов. Помимо этого, повышается активность некоторых ферментов, например, щелочной фосфатазы, ГГТП и др.
- Холемия. Желчные кислоты, поступая в кровоток, оказывают токсическое действие, что сопровождается снижением частоты сердечных сокращений, снижением артериального давления, больные сонливы и раздражительны, у них могут обнаруживаться признаки депрессии. Из-за токсического действия на нервные окончания, развивается зуд, который сложно купировать. Поступление желчных кислот в мочу приводит к изменению свойств поверхностного натяжения, что вызывает ее вспенивание при мочеиспускании. Совместно с темно-коричневым окрашиванием, этот признак называют «пивной мочой».
Ахолия
Ахолия — это симптомокомплекс, который развивается, когда желчь не поступает в кишечник. Это приводит к нарушению пищеварения. В первую очередь, страдает пищеварение жиров. Они не всасываются и выделяются вместе с калом. Такое состояние называется стеаторея.
Также нарушается метаболизм белков и витаминов, особенно жирорастворимых, в том числе витамина К, который необходим для синтеза факторов свертывания крови. Это, в свою очередь, приводит к кровоточивости. Также в норме желчь оказывает бактерицидное действие.
Соответственно, при ее отсутствии начинает нарушаться соотношение кишечной флоры в сторону преобладания анаэробов.
Желчь оказывает стимулирующее действие на перистальтику кишечника. Соответственно, при ее отсутствии возникают запоры, которые сменяются зловонными поносами из-за разжижения кишечного содержимого гнилостной микрофлорой. Отсутствие желчных пигментов в кале приводит к его обесцвечиванию — ахоличный кал.
Дисхолия
Застой желчи в протоках приводит к тому, что она меняет свои физические и химические свойства, что в конечном итоге способствует образованию камней.
Осложнения желтухи
Высокая гипербилирубинемия и желтуха являются жизнеугрожающими состояниями и могут привести к летальному исходу, даже после устранения причин, ее вызвавших.
При разрушении гепатоцитов, в кровь выходит большое количество токсических веществ, которые оказывают системное действие. Нарастают функциональные нарушения, развивается почечно-печеночный синдром. Билирубин проникает через гематоэнцефалический барьер и вызывает нарушение работы головного мозга (печеночная энцефалопатия), которая сопровождается оглушенностью сознания, вплоть до комы.
Отмечено также токсическое действие билирубина на сурфактант — важный компонент легких. При его повреждении развивается дыхательная недостаточность. Нарушение продукции факторов свертывания крови приводит к развитию ДВС-синдрома.
Диагностика желтухи
- Лабораторное обследование. Определение уровня билирубина в крови. Определяется прямой и непрямой билирубин. Для механической желтухи характерна билирубинемия за счет увеличения прямого билирубина. Также повышается уровень холестерола, липидов и щелочной фосфатазы, что указывает на развитие холестаза.
- УЗИ печени и желчных протоков. Данное исследование позволит обнаружить расширение просвета желчных протоков, утолщение их стенки, а в некоторых случаях определить причину обструкции (опухоли). При наличии анэхогенных камней, УЗИ может их не показать.
- КТ брюшной полости с контрастным усилением. Проводится для определения причины обструкции, которая не была выявлена на предыдущем этапе.
- Ретроградная холангиопанкреатография. Данная процедура сочетает в себе эндоскопические и рентгенологические технологии. С помощью эндоскопа в фатеров сосочек вводят рентгеноконтрастное вещество и делают серию снимков. Исследование позволяет визуализировать протоки и обнаружить места их обтурации (перекрытия).
- Чрескожная чреспеченочная холангиография. Проводится пункция внутрипеченочного желчного протока через брюшную стенку под контролем УЗИ. После этого проток заполняют рентгеноконтрастным веществом и делают снимки.
Лечение желтухи
Механическая желтуха требует хирургического лечения. На первом этапе проводится медикаментозная терапия, направленная на уменьшение токсического действия билирубина. В рамках хирургического лечения применяют следующие технологии:
Малоинвазивные вмешательства
При обтурации протока конкрементами применяют литотрипсию — разрушение и удаление камней из просвета протоков. Для этого могут использоваться эндоскопические технологии, лазерное, электрогидравлическое, или ультразвуковое дробление камней.
Если имеется обтурация из-за стеноза, стриктуры или компрессии опухолью, проводится стентирование, бужирование или балонная дилятация места сужения. Выбор метода лечения зависит от причин, вызвавших обструкцию.
Данные мероприятия проводятся эндоскопически через 12-перстную кишку.
Если это невозможно, применяется чрескожное чреспеченочное дренирование желчного протока, при котором в него устанавливается дренажный катетер, отводящий желчь в специальный приемник.
После стабилизации состояния пациента и устранения токсического действия гипербилирубинемии, делают попытку наладить нормальный пассаж желчи до 12-перстной кишки. С этой целью применяются полноценные операции.
Оперативные вмешательства на билиарной системе
На пике гипербилирубинемии полноценные операции на билиарной системе проводятся только при наличии строгих показаний, в основном они выполняются в плановом порядке.
https://www.youtube.com/watch?v=-8aXmvT1sbU
Экстренные операции для лечения желтухи:
- Холецистостомия — установка в просвет протока желчного пузыря дренажа, который будет отводить желчь в 12-перстную кишку. Проводится открытым доступом или лапароскопически. Применяется при панкреатитах.
- Дренирование по Холдсену — в общий желчный проток устанавливается дренаж, который выводится на брюшную стенку.
Плановые операции при лечении желтухи:
- Холедохолитотомия — рассечение желчного протока и удаление из него конкремента.
- Наложение обходных анастомозов, например, холедоходуоденостомия, холедохоэнтеростомия и др. Используются в онкологии при обширных опухолевых изменениях, а также при грубой деформации желчевыводящих протоков.
Источник: https://www.euroonco.ru/departments/interventsionnaya-onkologiya/zheltukha/bilirubin-pri-zheltuhe-mehanicheskoj
Проведение лабораторных анализов и аппаратных исследований при холецистите
Холецистит — воспаление стенок желчного пузыря. Симптоматика схожа с рядом других патологий желудочно-кишечного тракта (ЖКТ). Правильно поставить диагноз помогут результаты лабораторных исследований, УЗИ, компьютерная томография.
Анализы при холецистите выявляют отступления показателей от норм, сигнализируют о начале воспаления, помогают дать оценку состояния печени, желчных протоков.
Диагностика
Холецистит — патология желчного пузыря в сочетании с функциональными расстройствами желчевыделительной системы. Заболевание возникает как следствие погрешностей в питании, инфекционных поражений кишечника и печени, инвазии паразитами. Холецистит может носить наследственный характер, быть проявлением потрясения.
Задача диагностических мероприятий — выявить причину появления и развития патологии.
Возможны 2 формы течения:
- Острая. Характеризуется резкой болью справа под ребрами, тошнотой, рвотными позывами, неприятными ощущениями в кишечнике, желтушностью кожи и склер глаз, повышением температуры от 38°С. Причина — нарушен желчный отток.
- Хроническая. Развитие идет постепенно. Отличается ноющими болями, слабостью, снижением веса, повторяющейся тошнотой. Часто на фоне длительного воспаления в пузыре образуются конкременты.
Заболевание долгое время не проявляет себя или его принимают за другие патологии ЖКТ. Выявить его может комплексная диагностика, которая включает ряд стандартных процедур:
- анализы на холецистит: представляют забор биоматериала (кровь, моча, кал);
- проведение УЗИ-диагностики, компьютерной томографии;
- дуоденальное зондирование для взятия проб желчи;
- печеночное исследование (АСД).
Гастроэнтеролог фиксирует жалобы пациента, осматривает его, изучает анамнез болезни. На основе полученных сведений ставит предварительный диагноз, который требует подтверждения анализами и дополнительными диагностиками.
[sc name=”rtb_content_up”]Лечение холецистита длительное, строго под контролем врача, часто в условиях стационара. Ежегодно проводят весь комплекс диагностических процедур. Это позволит вести наблюдение за развитием болезни или засвидетельствовать выздоровление.
Анализ крови
При изменении состояния пациента в сторону ухудшения, опасении развития воспаления в организме делается забор крови для изучения и определения отклонений в ее составе.
Врач назначает 2 вида обследования:
- Клиническое (ОАК). Определяет количество кровяных телец. Берется капиллярная кровь.
- Биохимическое. Изучает широкий диапазон ферментов, веществ. Объект исследования — венозная кровь.
Анализы крови при холецистите делаются после 12-часового голодания. Чтобы получить точную информацию, их проводят через равные промежутки времени.
Общий анализ крови необходим для определения количества лейкоцитов, нейтрофилов, СОЭ. В период обострения болезни они будут повышены, что говорит о воспалительном процессе. Низкий уровень гемоглобина укажет на анемию. При хроническом течении параметры кровяных телец будут в норме или меньше ее. На долгое воспаление в холецистите указывает пониженный уровень лейкоцитов (лейкопения).
Биохимическое исследование кровяного состава
Показатели биохимического анализа крови при холецистите информируют об уровне билирубина, холестазе. Увеличение в крови показателей нормы щелочной фосфатазы, глобулинов определяет холецистит и застой желчи в пузыре. Повышенный непрямой билирубин предполагает конкременты в желчном пузыре, сокращение сосудов, деструктивные изменения органа, внепеченочный холестаз.
Достоверность результатов зависит от правильной подготовки. Необходимо:
- отказаться от алкоголя, жирной и острой пищи за 5 дней;
- прекратить принимать лекарственные средства за 3 дня (по согласованию с врачом);
- уменьшить физические нагрузки;
- последний прием пищи, напитков перед забором крови должен быть за 12 часов до исследования;
- проведение УЗИ, рентгена перед сдачей анализа запрещено.
Несоблюдение правил исказит результаты, что будет способствовать постановке ложного диагноза.
Анализ желчи
Лабораторное изучение выявляет отступления от стандартных величин в ее структуре. Нормы состава и секреции:
- базальная — прозрачная светло-желтая, плотность 1007-1015, слабощелочная;
- пузырная — прозрачная темно-зеленого цвета, плотность 1016-1035, pH 6.5-7.5;
- печеночная — прозрачная светло-желтая, плотность 1007-1011, pH 7.5-8.2.
Фракционное исследование позволит судить о нарушениях функционирования системы желчевыделения. Порции желчи, собранные при исследовании зондом, отправляют на биохимию, при необходимости – на гистологию и микроскопию. Пробы изучают на чувствительность к антибиотикам, микрофлору.
Если показатели анализа отклоняются от норм, можно диагностировать:
- Воспалительный процесс. Характеризуется снижением прозрачности желчи, увеличением лейкоцитов, присутствием цилиндрических клеток.
- Камни в протоках, застой желчи. Выявляются при повышенном холестерине, наличии кристаллов кальция.
Исследование желчи может выявить присутствие гельминтов в 12-перстной кишке, желчевыводящих путях.
Анализ печеночной пробы
Кровь на печеночные пробы показывает вид воспалительного процесса (острый, хронический), выявляет или подтверждает поражение органа.
Виды проб, их нормы (ммоль час/л):
- АЛТ — 0,1-0,68;
- АСТ — 0,1-0,45;
- ГГТ — 0,6-3,96;
- ЩФ — 1-3;
- билирубин — 8,6-20,5.
Повышенное содержание АЛТ, АСТ говорит о воспалении вирусной, токсической, лекарственной этиологии. Увеличение ГГТ можно обнаружить, когда состояние желчного пузыря, его тканей и холедохов не позволяет им полноценно работать. Излишки ЩФ подразумевают неправильный отток желчи, изменение в тканях органа.
Гипербилирубинемия – признак застоя желчи. Причина — нахождение камней в желчном пузыре. Повышенная концентрация билирубина в крови больного может указывать на патологические изменения в печени (цирроз, гепатиты, онкологическое заболевание).
[sc name=”rtb_content_mid”]Анализ мочи и каловых масс
Как желчный пузырь выполняет свою функцию, оценить можно по результатам проверки урины и кала пациента.
Главный показатель — количество билирубина в биоматериале. Низкое содержание вещества в испражнениях приводит к его накоплению в коже. Желтый оттенок дермы — прямое доказательство неправильного функционирования печени и желчного пузыря.
При холецистите может быть обесцвечивание кала. Копрограмма показывает много азотистых продуктов, жира, которые придают белесый оттенок. Причина — недостаток желчи в кишечнике из-за непроходимости холедохов (ЖКБ).
Анализ кала дает информацию о паразитарных поражениях печени, желчевыводящих каналов.
Какие должны быть анализы мочи при холецистите:
- цвет темно-коричневый;
- кислотность не выше 7 pH;
- билирубин 17-34 ммоль/л;
- превышена норма белка;
- присутствуют фосфаты;
- наличие слизи, бактерий.
Показатели мочи отражают воспаление в желчном пузыре, закупорку каналов оттока желчи.
Правила сбора:
- исключить из рациона продукты, меняющие ее цвет;
- за 2-3 дня прекратить прием витаминов, мочегонных лекарств;
- собирать мочу с утра, именно среднюю часть.
Контейнер для анализов должен быть стерильным. Хранить материал нельзя.
Ультразвуковое исследование и компьютерная томография
Чтобы дополнить анамнез, проводится УЗИ желчного пузыря. Ультразвук выявляет изменение размеров и формы органа, неравномерность стенок, присутствие внутри уплотнений, камней. Позволяет увидеть неравномерное накопление желчи, определить ее плотность.
Подготовка к скринингу:
- голодание 12 часов до процедуры;
- исключить напитки (чай, кофе), курение, жевательную резинку на 2-3 дня перед проведением УЗИ, КТ.
Обследование проводится в двух положениях: на спине, на левом боку.
Форма холецистита определяется компьютерной томографией, с помощью которой можно выявить – острая или хроническая фаза. Дополнительно информирует о новообразованиях, воспалении протоков (холангит), дискинезии, полипах и камнях в полости пузыря, его каналов. Лучевой способ дает больше информации о патологии органа, чем УЗИ.
[sc name=”rtb_content_down”]Специальная подготовка не требуется. При контрастном способе есть ограничение в последнем приеме пищи (за 4-5 часов). Во время процедуры пациент должен снять все украшения, чтобы не исказить результат. Положение – лежа на спине.
Для диагностики заболевания желчного пузыря комплексное инструментальное обследование наиболее информативно. Отличительная его черта — неинвазивность.
Исследование желчного пузыря специальным зондом
Исследовав методом гастродуоденального зондирования желчный пузырь, диагностируют изменения в работе органа. Подготовительный этап заключается в суточном голодании, приеме желчегонных средств.
Зондирование проходит поэтапно:
- Материал берется из 12-перстной кишки. Порция «A» собирается 10-20 мин.
- При помощи специального раствора, который вливается через зонд, стимулируется сжатие сфинктера Одди (3-5 мин).
- Желчь собирается из внепеченочных холедохов. Сбор длится около 3 мин.
- «B» берется из желчного пузыря в течение 20-30 мин.
- «C» забирается из печени. Заключительный этап длится 30 мин.
Полученный биоматериал проверяется по 2 направлениям:
- Микроскопия — для обнаружения слизи, кислот, лейкоцитов, микролитов и ряда других веществ. Наличие их в порции «B» говорит о воспалении органа.
- Биохимия — определяет уровни билирубина, лизоцима, белков, щелочной фосфатазы, иммуноглобулинов A и B. Отклонения от норм подтверждает диагноз холецистит.
Повторная процедура зондирования делается через 3 суток. Ее проводят с целью анализа желчных протоков на присутствие паразитов, а также для оценки сократимости путей, выводящих желчь.
Какие анализы сдают при холецистите, решает только врач. Комплекс исследований, применяемых в медицине, помогает дать точное заключение. Инструментальные способы проводятся разным оборудованием, но цель одна — определить патологии желчного пузыря и желчевыводящих протоков.
Лабораторная диагностика информирует о воспалительных процессах в органах, наличии болезнетворных бактерий и паразитов. Включает общий и биохимический анализ крови, печеночные пробы, анализ мочи, кала. После тщательного осмотра гастроэнтеролог найдет истинную причину недомогания с помощью анализов и исследований, проводимых ультразвуком (УЗИ) и лучевой томографией (КТ).
Холецистит доставляет неприятные ощущения, боль, ухудшение общего состояния. Часто маскируется под иные болезни в ЖКТ.
Источник: https://puzyr.info/analizy-pri-holecistite/
Холестатическая желтуха: симптомы, диагностика и лечение
Желтуха считается основным признаком патологического поражения печени и желчевыводящих протоков, и характеризуется окрашиванием в желтушный цвет кожи, склер глаза и слизистой оболочки мягкого неба больного.
Различают несколько разновидностей желтухи, отличающихся друг от друга способом проявления и причинами возникновения.
Сегодня разберемся, что такое холестатическая желтуха, каковы симптомы и причины ее возникновения, и какое требуется лечение при патологии.
Что собой представляет холестатическая желтуха
Холестатическая желтуха, или так называемый внутрипеченочный холестаз – это патологический процесс в организме больного, при котором желчь не поступает через печень в двенадцатиперстную кишку, а накапливается в крови, чем и вызвано желтушное окрашивание кожи и слизистых.
Данный тип желтухи является подвидом печеночной желтухи, которая возникает из-за поражения печеночных клеток-гепатоцитов, связывающих непрямой билирубин и выводящих его через желчные протоки в двенадцатиперстную кишку. Непрямой билирубин образуется в ретикулоэндотелиальной системе из гемоглобина, освобождающегося после распада красных кровяных клеток – эритроцитов.
Образование билирубина происходит ежесекундно, и вследствие нарушения функций печени по его выделению и переработке возникает застой билирубина в сыворотке крови и самой печени. Кожа при лекарственной желтухе может обретать оттенки от бледно-желтого до красноватого.
Продолжительное пребывание в тканях происходит окисление билирубина в биливердин, отчего кожа обретает зеленый оттенок.
Холестатическая желтуха может быть признаком как легкого нарушения клеточного обмена, так и опаснейшего заболевания печени и желчного пузыря с протоками, поэтому своевременное обращение в медицинское учреждение очень важно для больного.
Клиническая картина
Холестатическая желтуха сопровождается целым комплексом симптомов, характерных для функционального поражения печени и желчного пузыря.
Это:
- сильный зуд кожи, особенно интенсивный на голенях и предплечьях;
- быстрая утомляемость;
- слабость в теле;
- неприятный запах изо рта;
- тошнота и рвота, усиливающиеся после приема пищи;
- увеличение размеров печени, и редко – увеличение селезенки;
- плохая свертываемость крови, из-за которой часто возникают внутренние (желудочно-кишечные, маточные – у женщин) или внешние (носовые) кровотечения и кровоизлияния под кожу;
- образование ксантом и ксантелазмов – жировые скопления под кожей, чаще всего в уголках век;
- потеря аппетита, и как следствие, сильное снижение веса больного;
- асцит и сосудистые звездочки;
- реминерализация костей;
- темный цвет мочи и обесцвечивание каловых масс;
- периодическое повышение температуры тела;
- дискомфорт в области правого подреберья, который с развитием заболевания переходит в сильные боли;
Весь этот симптомокомплекс в сочетании с желтушностью называют холестатическим гепатитом.
Этиология
Так как основной причиной прогрессирования патологии является поражение печени лекарственными препаратами, ее называют лекарственной желтухой.
Препаратами, оказывающими токсическое воздействие на печеночные клетки и вызывающими нарушение метаболизма в печени, считаются:
- Аминазин – нейролептик, оказывает седативное действие на центральную нервную систему человека.
- Андрогенные стероиды – препараты с тестостероном, или его синтетическими заменителями.
- Анаболические стероиды – средства, ускоряющие обновление клеток и тканей организма, а также мышечных структур.
- Сульфаниламиды – противомикробные препараты.
Также причиной возникновения внутрипеченочного холестаза может стать обострение уже существующей хронической болезни печени.
Холестатическая желтуха может быть признаком таких опаснейших заболеваний:
- первичный билиарный цирроз печени;
- острые вирусные гепатиты;
- обострение хронических гепатитов;
- холестаз беременных;
- алкогольный и жировой гепатоз;
- инфекции: малярия; токсоплазмоз, сифилис;
- холецистоатония;
- интоксикация организма после отравления алкоголем, ядами, токсинами;
- болезнь Вильсона, чаще всего передающаяся по наследству;
Как развивается заболевание
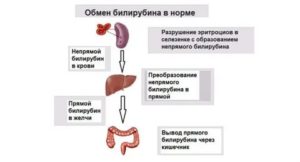
Непрямой билирубин – желчный пигмент, не растворяющийся в воде, который образуется в ретикулоэндотелиальной системе человека после распада гемоглобина, и вместе с кровью поступает в печень.
Гепатоциты осуществляют его захват и связывание с глюкуроновой кислотой, после чего образуется конъюгированный водорастворимый билирубин, который вместе с желчью выделяется в двенадцатиперстную кишку.
Большая часть билирубина в виде стеркобилиногена попадает в толстую кишку, где под действием ферментов превращается в стеркобилин и выделяется с каловыми массами. Остальной билирубин окисляется в уробилиноген, и выводится с мочой через почки.
При холестатическом гепатите паренхима печени не справляется со связыванием и трансформацией непрямого билирубина, из-за чего он накапливается в крови. Желчные кислоты в крови вызывают желтуху и интенсивный кожный зуд, который не проходит от антигистаминных препаратов или нанесения увлажняющих средств.
Нарушается приток желчи в двенадцатиперстную кишку, отчего ухудшается пищеварение, а испражнения содержат неусвоенный жир. Стеркобилиноген придает темный цвет испражнениям, потому и наблюдается светлый цвет кала при прекращении поступления билирубина в толстый кишечник.
В моче наоборот повышается уровень уробилина, чем объясняется потемнение ее цвета.
Лекарственная желтуха развивается медленно, но на фоне обострения или острой формы заболевания печени и желчевыделительной системы может быстро прогрессировать.
Это очень опасно для больного, так как может произойти полная дисфункция гепатоцитов по трансформации непрямого билирубина, и он накапливается в сыворотке крови.
Непрямой билирубин является очень токсичным для клеток и тканей человека, поэтому прогноз для больного может быть печальным, вплоть до летального исхода.
Диагностика патологии
Для точного определения патологии могут быть назначены как лабораторные, так и инструментальные исследования. Помимо визуально заметных симптомов, врач определяет увеличение размеров печени при пальпации живота больного.
Лабораторные исследования при лекарственной желтухе:
- биохимический анализ крови – определяет повышение уровня билирубина, щелочной фосфатазы и холестерина в крови;
- иммуноферментный анализ крови на выявление антител к различным инфекциям – позволяет обнаружить текущую или уже перенесенную инфекцию;
- общий анализ кала и мочи.
Инструментальные исследования проводят только при индивидуальной необходимости, когда другие методики не дали достаточной информации о заболевании.
Это могут быть:
- УЗИ печени и желчного пузыря.
- Рентгенография.
- МРТ гепатобилиарной зоны и КТ печени.
- Холецистография.
В случае крайней необходимости пациенту проводят пункционную биопсию печени, которая позволяет изучить морфологические изменения клеток печени.
Окончательный диагноз врач устанавливает после сравнения клинических симптомов, самочувствия больного и результатов проведенных исследований.
Лечение заболевания
Лечение при холестатической желтухе должно быть направлено в первую очередь на устранение причины ее возникновения, и назначается после установления точного диагноза. Если желтуха вызвана приемом лекарственных средств или попадания в организм токсинов, то необходимо немедленно прекратить их поступление.
Однако если заболевание протекает в острой воспалительной форме, больному назначают небольшие дозы преднизолона, который помогает замедлить прогрессирование патологии.
При нестерпимом зуде могут быть назначены препараты для нейтрализации действия желчных кислот.
Также больному могут ввести глюкозу или аскорбиновую кислоту, так как они оказывают положительное влияние на печеночную ткань и на несколько часов понижают уровень билирубина в крови.
Важно! Каким бы сильным ни было проводимое лечение, оно не даст положительного эффекта, если не соблюдать диету. При любых заболеваниях печени показан диетический стол №5, который предполагает исключение жирной, жареной и соленой пищи, и максимально щадящий рацион.
Профилактика и образ жизни
Прежде всего, нарушение работы печени вызвано неправильным образом жизни и питанием, поэтому необходимо заранее позаботиться о своем организме и стараться поменьше употреблять фастфуд и другие вредные для пищеварительного тракта блюда.
Постарайтесь исключить или довести до минимума алкоголь, ведь его употребление неизбежно приводит к разрушительным процессам печени.
Обратиться к врачу нужно при первом же появлении симптомов патологии, так как при своевременном обнаружении и лечении холестатическая желтуха полностью поддается лечению, и исход для больного вполне благоприятен.
Источник: https://lechitpechen.ru/zabolevaniya/holestaticheskaya-zheltuha.html
Холестаз желчного пузыря: симптомы застоя желчи, лечение сгустков и повышенного билирубина
Явление застоя желчи в желчном пузыре называется холестаз. Эта патология свидетельствует о серьезных нарушениях функционирования билиарной системы, в которую, кроме желчного пузыря, входит ещё и печень.
Однако такое отклонение от нормы может быть спровоцировано и другими заболеваниями внутренних органов.
В простых случаях помогает прием желчегонных препаратов, однако запущенные случаи требуют более сложного лечения.
При застое желчи обязательным условием эффективной терапии является соблюдение специальной диеты, которая не только ограничивает употребление некоторых видов пищевых продуктов, но и предъявляет определенные требования к режиму питания. Консервативное лечение холестаза подразумевает также медикаментозную терапию и проведение некоторых медицинских процедур (к примеру, тюбажей желчного пузыря).
Что собой представляет холестаз желчного пузыря?
При застое желчи в организме происходят негативные изменения, касающиеся, прежде всего, процесса пищеварения. В таких случаях желчь изменяет свой химический состав и расходуется не полностью, что значительно ухудшает её полезные свойства.
Систематизировать причины возникновения этой патологии достаточно непросто, однако именно от точного определения факторов, спровоцировавших появление застойных процессов, напрямую зависит выбор наиболее эффективной методики лечения.
К факторам, которые могут спровоцировать холестаз желчного пузыря, специалисты относят:
- злоупотребление алкогольными напитками;
- несбалансированный рацион питания, в котором жирная пища преобладает над белковой;
- сахарный диабет;
- длительный прием некоторых видов медикаментов (например, глюкокортикостероидов, противовоспалительных средств нестероидной группы, тетрациклинов);
- нарушения пищеварительных процессов;
- нарушения всасывания в кишечнике и желудке;
- наследственная предрасположенность.
Постановка точного диагноза находится в компетенции квалифицированных врачей (терапевтов и гастроэнтерологов).
Чем опасен застой желчи?
Основное назначение желчного пузыря заключается в накоплении, концентрировании и порционном вбросе в кишечник вырабатываемой печенью желчи, которая принимает активное участие в расщеплении тяжелых и помогает эффективному усваиванию углеводов и белков. Кроме того, желчь стимулирует выработку ферментов других органов системы пищеварения (например, поджелудочной железы) и обладает сильным антибактериальным действием, не позволяя размножаться болезнетворным микроорганизмам.
Нарушение нормального желчеоттока вследствие загустения и застоя желчи может привести к следующим патологиям:
- к остеопорозу, развитие которого провоцирует нарушение процессов, отвечающих за усвоение витаминов А и D, которые присутствуют в жирах;
- к нарушениям стула, при которых происходит чередование диареи и запоров, что на клеточном уровне нарушает кишечное всасывание, вследствие чего в клетки организма не поступает необходимо количество питательных веществ (пища как бы проходит через ЖКТ «транзитом»).
- густая желчь – первопричина камнеобразования в жёлчном пузыре и появления в нем песка (билиарный сладж);
- размножение болезнетворных микроорганизмов вследствие нарушения антибактериальных свойств желчи вызывает воспаления стенок желчного пузыря (холецистит в острой или хронической форме), а затем эта патология может вызвать развитие заболеваний поджелудочной железы (панкреатита) и гепатоза (билирубинового цирроза) печени;
Читать также: Как правильно делать гимнастику для желчного пузыря?
Появление в этом органе густой застойной желчи и/или застой желчи в желчных протоках проявляется определенными симптомами, которые возникают из-за нарушения нормального выведения из организма вредных отходов процесса метаболизма. В двенадцатиперстной кишке возникает дефицит желчи (из-за нарушения её текучести), что значительно замедляет и ухудшает переваривание пищи.
При застое желчи в желчном пузыре повышается уровень прямого билирубина и вредного холестерина, которые, выпадая в осадок и кристаллизуясь, приводят к появлению желчных камней.
Застой желчи и повышенный билирубин напрямую связаны между собой, так как чрезмерное накопление этого вещества в желчных протоках и печени приводит к его обратному всасыванию в кровь (эта патология называется билирубинемия). Наличие высокого уровня билирубина в крови приводит к общей интоксикации организма.
Холестаз – классификация и виды
Понятие «холестаз» (загущение желчи) в медицине скрывает многие изменения, возникающие в гепатоцитах (клетках печени), самом желчном пузыре и в системе желчевыводящих протоков.
По характеру своего проявления и течения холестаз бывает:
| 1 | безжелтушным |
| 2 | желтушным |
| 3 | внутрипеченочным (застой происходит в протоках печени и в самом органе) |
| 4 | внепеченочным (застой желчи в протоках пузыря и в полости этого органа) |
| 5 | острым |
| 6 | хроническим |
Для внутрипеченочного холестаза характерны следующие патологические процессы:
- появление клеточного билирубиностаза (когда желчь начинает скапливаться в определенных клетках печени, не попадая при этом печеночные протоки);
- возникновение каналикулярного билирубиностаза (когда небольшие капли желчи скапливаются в расширенных каналикулах).
Для внепеченочного холестаза характерно появление скоплений желчи в желчных междольковых протоках. Как правило, провоцирующим фактором в таком случае выступает наличие конкрементов в просвете общего желчного протока. Желчь в таких случаях скапливается в виде так называемых «желчных озер».
Для прогрессирующей фазы патологии характерно появление изменений в тканях, которые выражаются в формировании желчных тромбов (сгустки желчи в желчном пузыре и желчных протоках), клеточные мембраны повреждаются и клеточная проницаемость увеличивается. Для таких процессов характерно появление отечных тканей, а иногда – развитие микроабсцессов.
Факторы, влияющие на развитие этой патологии
Таких факторов достаточно много, например:
- гиподинамия (если человек ведет малоактивный образ жизни);
- постоянные нервные нагрузки, приводящие к многочисленным стрессам;
- заболевания тазовой области (патологии прямой кишки);
- болезни эндокринного характера и прочие патологии внутренних органов (гастриты, язвенная болезнь, кишечные инфекции, панкреатит и т.д.);
- неправильный режим и рацион питания;
- чрезмерное увлечение алкоголем;
- изменения общего гормонального фона при беременности;
- нарушения обменных процессов в организме (например, при сахарном диабете);
- патологии желудка;
- ожирение;
- атеросклероз.
Читать также: Что делать при воспалении желчного пузыря?
Помимо перечисленных факторов, риск возникновения холестаза повышается при:
- наличии врожденных патологий желчного пузыря;
- воздействии стрессовых гормонов (адреналина, кортизола и т.п.), которые подавляют сокращаемость стенок желчного пузыря, что вызывает в нем застойные процессы.
При холестазе происходит сгущение желчи в желчном пузыре и её плотность меняется. Густоту ей придает избыточный холестерин, который образуется при постоянном злоупотреблении жирными, жареными, острыми продуктами и алкоголем. Размеры желчного пузыря в этом случае увеличены.
Внешние признаки холестаза
Симптомы застоя желчи таковы:
- постоянное ощущение тошноты вплоть до рвотного рефлекса;
- отрыжка;
- горечь во рту;
- боли в области правого подреберья;
- неприятный запах из ротовой полости;
- пожелтение кожного покрова и глазных склер (характерно для запущенных стадий недуга).
Первым симптомом зачастую выступает появление кожного зуда. Затем, по мере развития патологии, изменяется цвет экскрементов – моча темнеет, а кал, наоборот, светлеет.
Если какой-либо симптом или симптомы из этого списка начинают беспокоить человека, необходимо как можно быстрее обратиться за медицинской помощью в целях предотвращения развития более серьезных заболеваний.
Для инструментальной диагностики, как правило, используют УЗИ, на результатах которого видны сгустки в желчном пузыре.
Методы лечения
Первое, о чем хотелось бы сказать – ни в коем случае нельзя заниматься самолечением! Только компетентный специалист может на основании данных анализов и инструментальных исследований поставить точный диагноз и назначить эффективную терапию.
Как правило, наилучший результат достигается при комплексном подходе к лечению холестаза, когда медикаментозная терапия применяется в сочетании со средствами народной медицины, диетой и физиотерапевтическими процедурами. Если холестаз приводит к тому, что уровень билирубина в крови повышается, то лечить нужно именно застой желчи, и этот уровень постепенно нормализуется.
Медикаментозная терапия этого недуга подразумевает прием следующих препаратов:
- антибиотики;
- холекинетики (лекарственные средства, стимулирующие моторику желчного пузыря и его протоков);
- холеретики (препараты, стимулирующие секрецию желчи);
- спазмолитики (устраняю болевой синдром);
- желчегонные лекарства и лекарственные растения;
- противорвотные препараты.
Наиболее известными желчегонными средствами от застоя желчи являются следующие медикаменты:
- «Холосас»;
- «Фламин»;
- «Холемакс»;
- «Сорбит»;
- Магнезия;
- «Маннитол»;
- «Берберин-Гоммакорд».
Кроме средств традиционной медицины, свою эффективность в борьбе с этим недугом доказали и народные лекарственные препараты на основе таких растений, как крушина (кора), мята перечная, горец птичий, расторопша.
бессмертник, полынь, зверобой (все – травы), шиповник (плоды) и кукурузные рыльца. На их основе готовят различные отвары, настои и фиточаи, с помощью которых также можно лечить застой желчи.
Эффективно и комплексно помогают справиться с застоем желчи травяные сборы на основе перечисленных растений.
Также стимулирует желчеотток нерафинированное кукурузное или подсолнечное масло. 20-ть – 30-ть грамм слегка подогретого растительного масла рекомендуется выпивать утром натощак (за полчаса до завтрака).
Читать также: Причины появления камней в желчном пузыре в молодом возрасте
Хорошо стимулирует желчевыведение свекольный сок или отвар. Для лечения холестаза в домашних условиях также можно использовать тюбаж («слепое» зондирование) желчного пузыря при помощи магнезии или минеральной воды.
Суть этой процедуры состоит в употреблении теплого раствора магнезии (одна столовая ложка на один стакан воды) или теплой минералки (от трехсот до пятисот миллилитров) натощак, с последующим прикладыванием в область правого подреберья теплой грелки и принятием лежачего положения на правом боку. Спустя рекомендованное врачом время нужно встать и походить. Подробнее о проведении тюбажа можно узнать у лечащего врача.
Кроме того, при холестазе полезно употребление сырых (не сушеных) тыквенных семян. Соблюдение диеты (она называется «Лечебный стол №5) – обязательное условие эффективного лечения.
Она подразумевает дробное питание (частый прием маленьких порций пищи через равные промежутки времени (по 5-7 раз в день). Пища должна быть теплой, приготовленной либо на пару, либо варкой, либо запеканием. Из рациона следует исключить алкоголь, жирные, жареные, острые, копченые, консервированные, маринованные и засоленные продукты, а также полуфабрикаты, фаст-фуд и газированные напитки.
Рекомендовано употребление нежирного мяса и птицы (телятина, курятина, индейка), нежирной рыбы (лучше – морской, но можно и речную), кисломолочных продуктов и творога, круп (гречки, овсянки и риса), свежих овощей и сладких фруктов, а также соков на их основе. Подробнее о такой диете расскажет лечащий врач или диетолог.
В качестве дополнительной терапии можно использовать (только – после консультации с врачом) специальную лечебную физкультуру, упражнения которой также помогают нормализовать желчеотток
Кроме того, хорошо зарекомендовала себя так называемая висцеральная терапия, при которой на область правого подреберья осуществляется давление кулаком самого пациента. Это позволяет глубоко промассировать внутренние органы и улучшить их моторику.
В заключении хочется сказать, что в подавляющем большинстве случаев холестаз – это результат неправильного питания и образа жизни. Поэтому, чтобы избежать этой неприятной патологии и связанных с ней осложнений, необходимо соблюдать сбалансированный рацион и регулярность приема пищи и вести здоровый активный образ жизни.
responded with an error: The request cannot be completed because you have exceeded your quota.
Источник: https://puzyrzhelchnyj.ru/bolezni-i-lechenie/holestaz-zhelchnogo-puzyrya-simptomy-zastoya-zhelchi-sgustki-v-zhelchnom-puzyre.html






