Первый скрининг при беременности: почему его обязательно нужно делать каждой
За время беременности женщина сдает немало анализов и проходит множество обследований. Исследования ей назначают не просто так. Задача врача-гинеколога — сохранить здоровье будущей мамы и малыша. И первый скрининг первого триместра беременности (его еще называют комбинированный двойной тест) нужен как раз для этого.
Ты наверняка прочитала немало противоречивых мнений насчет того, нужно ли делать первый скрининг при беременности или же это совершенно нецелесообразно. Бытует мнение, что его достоверность не слишком высока, да и в принципе без особых показаний он не нужен. Спешим уверить тебя в обратном.
Показатели, оцениваемые при УЗИ первого скрининга
Задача УЗИ во время скрининга первого триместра — изучить тело малыша, особенности его строения. Параллельно доктор смотрит на количество околоплодных вод, состояние матки, структуру плаценты, особенности развития пуповины.
Для того, чтобы проверить возможные пороки развития врач изучает определенные показатели.
- КТР (копчико-теменной размер). В норме он должен составлять 43-65 мм. Если показатели меньше, это может свидетельствовать о замедлении развития и генетических патологиях. Цифры выше нормы говорят о крупном плоде.
- Присутствие носовой кости. Ее отсутствие — определяющий фактор для диагностики синдрома Дауна.
- ТВП (толщина воротниковой зоны). В норме составляет от одного до трех мм. Если значение выше, это может свидетельствовать о тяжелых хромосомных патологиях.
В дополнение к этому ребенок проверяется на наличие/отсутствие:
- аномалий в строении переносицы;
- кисты плексус (доброкачественные образования в области сосудистых сплетений мозга);
- белых точек на сердце (утолщения в виде белых точек в правом, левом желудочках сердца плода) — такие точки со временем, как правило, самостоятельно исчезают;
- увеличения почечных лоханок;
- увеличения мочевого пузыря;
- аномального эхо УЗИ кишечника или слишком короткой бедренной кости.
Показатели, оцениваемые при анализе крови первого скрининга
Еще одна составляющая первого перинатального скрининга — анализ крови, который проводят после УЗИ. Это биохимическое исследование, которое нужно для определения в крови двух гормонов: свободного b-ХГЧ (хорионический гонадотропный гормон человека) и РАРР-А (плазменный белок А).
- Количество b-ХГЧ нарастает с начала беременности до десятой недели, а затем его уровень начинает постепенно снижаться. Если показатели выше средних значений (МоМ от 0,5 до 2), это может говорить о генетических патологиях плода, а если ниже — о хромосомных нарушениях или замершей беременности.
- РАРР-А вырабатывается плацентой. Его концентрация увеличивается с течением беременности. Максимального количества плазменный белок-А достигает к девятому месяцу. Низкий уровень этого гормона признак таких патологий, как синдром Дауна, Эдвардса, дефицит массы тела плода.
Что делать с результатами
Данные УЗИ и двойного теста доктор вносит в специальную компьютерную программу, которая высчитывает риски появления детей с аномалиями развития. Что делать, если риски развития патологий плода высоки?
Могут назначить инвазивную диагностику (если риски достаточно высоки) — она наиболее точно определят наличие тех или иных генетических патологий.
Безусловно, это исследование связано с определенным риском, ведь требуют вторжения в полость матки и нарушают целостность плодного пузыря.
Чтобы получить для исследования клетки будущего ребенка из плаценты, околоплодных вод или пуповинной крови, врачи извлекают их через микроскопический прокол.
Возможно, потребуется консультация генетика, который разъяснит будущей маме суть проблемы. А после, совместно с врачом-гинекологом, будет приниматься решение о дальнейшем ведении беременности.
Очень важно понимать, что перинатальный скрининг лишь определяет риски. Но это не окончательный диагноз! Для понимания полной картины важно учесть индивидуальные особенности женщины, течения ее беременности, а также пройти консультации у других специалистов.
Какие еще есть альтернативы
Не так давно у будущих мам появилась возможность пройти дополнительные тесты на скрининг возможных аномалий развития плода. Их несколько: Panorama, Harmoni, ДОТ-тест. Для них используется только кровь будущей мамы, плод при этом не трогают.
В специальном оборудовании из крови выделяется ДНК женщины и ДНК эмбриона. Точность варьируется в пределах 93-99%, а делать его можно с девятой недели. При этом в случае многоплодной беременности и ЭКО с использованием донорской яйцеклетки он будет неинформативен.
Еще один важный момент — в систему ОМС подобные анализы не входят, их можно сделать только в рамках частных медицинских клиник. Кому это важно? Прежде всего женщинам, у которых спонтанное прерывание беременности случалось несколько раз, а также в семьям, в которых есть случаи генетических нарушений.
Неплохо пройти такое исследование и тем, кто забеременел в 35 лет и старше. Как известно, риски появление детей с аномалиями развития с возрастом увеличиваются.
Источник: https://lisa.ru/moy-rebenok/beremennost/487892-pervyj-skrining-pri-beremennosti-imenno-poetomu-on-tak-vazhen-/
Три мифа о скрининге при беременности

Уже с первых недель беременности будущие мамы постоянно слышат слово «скрининг». Одних новое понятие пугает, другие остаются безразличными, самые осведомлённые уже в курсе: чтобы исключить возможные негативные сценарии развития будущего малыша, скрининг просто необходим.
Скрининг — это комплекс современных методов обследования плода, которые помогают убедиться, что ребёнок развивается нормально.
Уже почти 20 лет процедуры проводят планово для каждой беременной женщины. Скрининг при беременности также называют перинатальным. Он позволяет определить, возможно ли у будущего ребёнка появление синдромов Дауна, Эдвардса, Патау, Эдвардса и других пороков развития.
Перинатальный скрининг: основные методы диагностики
УЗИ. Позволяет обследовать плод и обнаружить маркеры аномалий хромосом.
Датчик вводят во влагалище либо помещают на живот (в зависимости от типа исследования). Врач изучает изображение на дисплее, оценивает общее состояние плода, делает необходимые замеры.
Допплеография. По сути является подвидом УЗИ и внешне выполняется точно так же. Этот метод помогает понять, насколько хорошо в пуповине работает кровоток, получает ли ребёнок необходимые питательные вещества.
Кардиотокография (КТГ). Проводится параллельно с одним из УЗИ. Датчик крепят на животе, там, где хорошо слышно сердцебиение плода. Аппарат регистрирует данные и выводит их на бумаге. Вся процедура занимает чуть больше получаса.
Биохимический метод. Определяет риск развития анализ кровиолезней ребёнка путём анализа числа отдельных видов белка в крови будущей матери.
Инвазивные методы. Применяются далеко не всегда, а только в тех случаях, когда результатам прочих методов есть высокая вероятность генетических аномалий.
В группе риска находятся женщины:
— от 35 лет;
— принимавшие лекарства и продукты, запрещенные при беременности;
— имевшие более 1 выкидыша;
— ранее рожавшие детей с хромосомными заболеваниями;
— забеременевшие от близкого родственника;
— попавшие под облучение перед зачатием (это правило распространяется также и на отца ребёнка).
Когда нужно делать скрининги при беременности?
Первый скрининг проходит в период с 10 по 14 неделю. Врач проводит общий осмотр, проверяет наличие острых и хронических болезней у женщины, замеряет её рост и вес, берет анализы мочи и крови.
Затем назначают УЗИ, в ходе которого изучают состояние яичников и матки; определяют уровень развития мозга, позвоночника и конечностей ребенка. Обстоятельное генетическое исследование пока не проводят, т.к. срок ещё слишком маленький. На данном этапе оно включает только измерение длины кости носа и толщины воротниковой зоны.
В результате можно сделать вывод, имеется ли риск развития самых распространенных хромосомных заболеваний — синдромов Дауна, Патау, Тернера, Эдвардса. После этого беременная проходит биохимический анализ крови, так называемый «двойной тест», в ходе которого оцениваются 2 показателя: свободный бета-ХГЧ и PPAP-A.
Если показатели отклоняются от нормы, то возрастает риск аномалий и выкидыша.
Второе скрининг-обследование проводят с 15 по 20 неделю. По его итогам опровергают или подтверждают ранее выявленные риски. Некоторые из них, к сожалению, вылечить нельзя, но целый ряд заболеваний вполне можно свести к минимуму или даже полностью устранить. Вероятность их выявления в случае наличия — свыше 90%.
Для диагностики проводят абдоминальное УЗИ. Изучают строение плода, объем головы, живота и грудины, длину конечностей и позвоночника, оценивают риски развития скелетной дисплазии. Биохимический анализ крови в этот раз представляет собой «тройной тест». При сопоставлении 3 показателей (уровень ХГЧ, АФП и свободного эстриола) определяют вероятность аномалий развития.
Во время третьего скрининга, который проводят на 30 — 34 неделе, могут быть обнаружены так называемые поздние пороки развития.
Именно в этот период оценивают риски осложнений при родах и принимают решение о необходимости кесарева сечения.
Опять же проводят УЗИ, аналогичное тому, которое было во 2 триместре, но теперь дополнительно исследуют амниотические воды, пуповину, плаценту и шейку матки.
Следующий этап — допплерометрия. С её помощью оценивают кровоток в сосудах ребёнка и матке; проверяют, не обвит ли плод пуповиной.
И, наконец, на кардиотокографии определяют двигательную активность, вероятность развития порока сердца, частоту сердцебиения, дают общую оценку деятельности сердца.
Как подготовиться к скрининг-обследованию?
Перед назначением процедуры скрининга женщина отвечает на общие вопросы о весе, возрасте, прошлых беременностях и родах, перенесенных заболеваниях и т.д.
Общие рекомендации при подготовке к скринингу следующие:
— Положительно настроиться и не волноваться. Излишние переживания и стресс негативно отражаются на работе всего организма и часто искажают результаты.
— Исключить половые контакты минимум за 4 дня до скрининга.
— Забор крови для биохимического анализа делают на голодный желудок, поэтому за 3 часа до него есть не следует.
— При абдоминальном исследовании за полчаса до процедуры необходимо выпить стакан воды.
Расшифровка результатов
Результаты скрининга расшифровывает врач. Иногда они оказываются ложным (как положительно, так и отрицательно). На это влияет наличие у женщины:
— состояния явного стресса;
— сахарного диабета;
— ожирения.
Также на результатах может сказаться:
— вынашивание двойни или тройни;
— беременность после экстракорпорального оплодотворения;
— проведение амниоцентеза за несколько дней до забора крови.
Чаще всего ложные результаты может выдать именно первый скрининг, т.к. срок беременности ещё очень маленький. Однако они обычно выявляются уже при последующих скринингах либо дополнительных исследованиях.
После расшифровки результатов будущие родители получают подробную консультацию и рекомендации по дальнейшим действиям. Им рассказывают о возможных опасностях, и только после этого принимают совместное решение о стратегии ведения беременности.
Риски
Все методы стандартного скрининг-обследования безопасны и, более того, уже давно являются стандартной процедурой при беременности согласно указаниям Министерства здравоохранения Российской Федерации.Перинатальный скрининг не имеет противопоказаний, но может быть отменен или перенесён из-за инфекции или простудного заболевания, т.к.
они искажают результаты.
С инвазивными методами диагностики дело обстоит несколько иначе. Они увеличивают вероятность выкидыша, т.к. являются по сути вмешательством в работу организма. Поэтому такие обследования проводят только в случае крайней необходимости, когда существует серьёзный риск хромосомных аномалий или угрозы здоровью женщины.
Мифы о скрининге
Зачастую страхи и негатив в отношении скрининга при беременности появляются на почве неосведомлённости людей об этой процедуре.
Миф: УЗИ опасно для ребёнка.
Реальность: уже давно не секрет, что современное оборудование абсолютно не влияет ни на ребёнка, ни на его мать, но позволяет получить крайне точные данные об их состоянии.Миф: если родители ребёнка и ближайшие родственники не имели особых проблем, то скрининг не нужен.
Реальность: во-первых, многие заболевания передаются через несколько поколений. Во-вторых, еще несколько десятилетий назад наука была не в состоянии определить отклонения у плода, потому и причины многих выкидышей не были известны.Миф: если болезнь развития уже есть, то невозможно ее вылечить
Реальность: целый ряд патологий можно свести к минимуму или устранить, если обнаружить их своевременно.
Таким образом, скрининг при беременности — абсолютно безопасная процедура. Более того, современные методы диагностики позволяют вовремя обнаружить и даже порой предотвратить нежелательные аномалии развития будущего малыша, сохранить его здоровье и счастье всей семьи.
#Грин Холл
Источник: https://zen.yandex.ru/media/id/59b6fc6d1410c3695d8b0d76/tri-mifa-o-skrininge-pri-beremennosti-59b8529b9044b5a4e51e60be
Первый скрининг при беременности: что показывает, когда делают – на каком сроке, каковы нормы и показатели УЗИ и анализов крови? | Чудо в животике
Первый скрининг – важное обследование, которое необходимо пройти всем женщинам в положении на 10-14-ой неделе беременности. Благодаря проведению комплекса процедур, можно определить будущих мам входящих в группу риска по возможному развитию генетических аномалий и патологий у ребенка.
Что такое первый скрининг, когда он проводится, каковы нормальные результаты – рассказано в этой статье.
Что такое скрининговое обследование и что в себя включает?
Скрининг – комплекс медицинских процедур, направленных на выявление и предупреждение развития различных заболеваний. Такое обследование проводится не только для женщин, ожидающих малышей, но и для других слоев населения.
Перинатальный скрининг за всю беременность проводится три раза и включает в себя:
- УЗИ, которое помогает увидеть, как развивается малыш в утробе матери.
- Взятие венозной крови для определения уровня гормона ХГЧ и белка PAPP-A.
Нужно ли делать?
Прохождение первого перинатального скрининга рекомендовано Министерством здравоохранения для всех беременных женщин, однако не является обязательной процедурой. То есть, если будущая мама откажется от анализов, принуждать ее сдавать кровь и делать УЗИ врачи не будут.
Но стоит ли отказываться? Ни в коем случае, ведь такое обследование поможет предупредить будущих родителей о возможных проблемах развития их малыша, таких как болезнь Дауна или Эдвардса, различных дефектах строения нервной системы и других патологиях, которые впоследствии могут повлечь за собой гибель ребенка или его рождение с инвалидностью.
Если же по результатам обследования будут обнаружены патологии плода не совместимые с нормальной жизнью, то врачи направят женщину на прерывание беременности по медицинским показателям. Лучше родить здорового ребенка, но позже, чем сейчас малыша, не способного к нормальному существованию.
Особенно рекомендовано прохождение первого перинатального скрининга следующим категориям беременных женщин:
- младше 18 и старше 35 лет – именно в этом возрасте велика вероятность невынашивания ребенка или развития у него врожденных пороков;
- ранее имевшим в анамнезе замершую беременность, самопроизвольное прерывание (выкидыш) или мертворождение;
- уже имеющим детей с генетическими отклонениями;
- имеющим в своей родословной наследственные заболевания или патологии;
- работающим на вредных производствах;
- принимающим лекарства опасные для плода (фетотоксичные препараты);
- в начале беременности перенесшим инфекционные заболевания (в том числе грипп, ОРВИ);
- имеющим пагубные привычки (алкоголь, курение, наркотики);
- забеременевшим в результате близкородственной связи.
Для перечисленных выше категорий женщин прохождение первого перинатального скрининга обязательно, так как все эти факторы, с большой вероятностью, могут вызвать отклонения в правильном развитии ребенка.
Когда делают – сроки проведения
Первый перинатальный скрининг проводиться в промежутке между 10-ой и 14-ой неделей беременности, но самый благоприятный период для процедуры – с 11-ой по 13-ую неделю. На этом сроке – в конце первого триместра беременности – заканчивается эмбриональный период развития малыша.
Именно в этот промежуток времени можно получить наиболее достоверные сведения о развитии ребенка с помощью ультразвукового исследования и определить важные параметры, такие как размер воротниковой зоны плода и копчико-теменной размер (КТР).
Также в этот период можно наиболее четко отследить уровень гормонов в сыворотке крови.
Возможно, вам будет полезно почитать про второй и третий перинатальный скрининг.
Нормы и показатели
Как уже было сказано выше, во время первого скрининга проводится два основных обследования: ультразвуковое исследование и сдача крови из вены.
Что определяют с помощью этих исследований, и каковы нормальные показатели? Рассмотрим далее.
Что показывает УЗИ?
Проведение ультразвукового исследования при первом скрининге направлено на определение следующих показателей:
- Расположения эмбриона в матке – для исключения внематочной беременности.
- Количества плодов – один ребенок или несколько, а также однояйцевая или разнояйцевая беременность.
- Жизнеспособности плода – в 10-14-ть недель, уже четко прослеживается сердцебиение малыша и его движения ручками и ножками.
- Копчико-теменного размера – этот показатель сверяется с данными о последней менструации будущей мамы, после чего определяется более точный срок беременности.
- Анатомии плода – в конце первого триместра у малыша на УЗИ четко прорисовываются кости черепа и лица, а также зачатки внутренних органов, в частности головного мозга.
- Толщины воротникового пространства (ТВП) – самый важный показатель, определяемый при первом скрининге. Его превышение может указывать на наличие генетических дефектов.
- Размера носовой кости – этот параметр также помогает в определении наличия генетических заболеваний.
- Состояния плаценты – определяются ее зрелость, способ крепления и другие показатели, которые могут вызвать самопроизвольное прерывание беременности.
Уровень гормонов
По результатам УЗИ проводится биохимический анализ крови для определения уровня гормонов ХГЧ и PAPP-A.
Повышенный уровень хорионического гонадотропина человека (ХГЧ) может указывать на:
- беременность двойней или близнецами;
- сахарный диабет у будущей мамы;
- наличие патологий у плода;
- неправильно установленный срок беременности.
Еще один гормон, уровень которого определяется при первом скрининге – белок PAPP-A. Он отвечает за правильную работу плаценты и его пониженный уровень может указывать на:
- наличие у плода синдрома Дауна или Эдвардса;
- развитие генетических патологий;
- замершую беременность.
Если результаты плохие
Если результаты первого скрининга являются не совсем благополучными – не стоит сразу же паниковать и расстраиваться.
Кроме скринингового обследования существуют несколько других способов определения патологий плода. После изучения результатов скрининга при необходимости их назначает врач-генетик. И только после проведения дополнительных исследований можно говорить о постановке какого-либо диагноза.
Кроме того, для подтверждения либо опровержения результатов первого скринингового обследования проводится второе, на 16 -20-ой неделе беременности. После его проведения ситуация станет более понятной.
Также всегда существует вероятность получения ошибочных результатов исследований, так как у каждой беременной женщины есть свои индивидуальные особенности, при которых результаты анализов и УЗИ могут отличаться от нормальных, но при этом малыш родится абсолютно здоровым.
Подробнее о первом перинатальном скрининге можно узнать из видео:
Источник: https://chudovzhivotike.ru/beremennost/pervyj-skrining.html
Что такое скрининг беременности? Обязательно ли его делать?
Дорогие читательницы, я рада снова приветствовать вас на своем портале, где мы можем обсудить все темы, связанные с материнством.
Совсем недавно я узнала, что скульпторы Древней Греции считали, что прекрасную богиню можно вылепить только по образу дважды рожавшей женщины. Древние мастера утверждали, что женская красота полностью раскрывается во время ожидания ребенка.
Времена меняются и сейчас, вместе с трепетностью и волшебством этого периода у женщины появляется масса новых забот и обязанностей перед собой и ребенком, в число которых входят своевременные медицинские обследования.
Сегодня мы поговорим с вами о том, что такое скрининг беременности, всегда ли он является необходимым, насколько он точен и когда назначается. Я думаю, что эта тема вам будет очень интересна.
Скрининг: в чем его суть
Давайте сразу разберемся, что такое первый скрининг? Некоторые врачи называют его двойным тестом. Процедура включает в себя расширенное УЗИ с обязательными замерами эмбриона и обследованием состояния матки, которое проводят абдоминальным или вагинальным способом, а также забор крови из вены на биохимию и содержание некоторых гормонов.
Получив листок назначения, некоторые беременяшки задаются вопросом: Обязательно ли делать скрининг? Ответ очевиден: Если будущие родители переживают о том, здоров ли зачатый ими малыш, то первый скрининг надо делать обязательно! Ну а если женщина не хочет знать никаких подробностей о вынашиваемой беременности, то принудить ее к данной проверке никто не имеет права.
Зачем нужен скрининг и когда врачи настаивают на его проведении? Обязательно делайте дополнительные анализы, если:
- Беременность наступила после исполнения 35 лет мамочке и 40 лет папочке. У деток зрелых родителей значительно выше вероятность развития хромосомных аномалий.
- В семье уже есть ребенок с генетической патологией.
- В первые недели после зачатия беременная перенесла инфекционное заболевание или принимала сильнодействующие лекарственные препараты.
- Брак является близкородственным, например мать и отец — троюродные кузены.
- Течение беременности сопровождается длительной угрозой выкидыша, мажущими выделениями.
- Один из родителей попал под действие радиоактивных или химических веществ перед зачатием.
Смотрим правде в глаза: что можно узнать наверняка из скрининга
Самое важное, что показывает скрининг — это серьезные патологии: синдром Эдвардса, синдром Дауна, аномалии нервной трубки, пороки сердца, пуповинную грыжу, триплодию и многое другое.
Сроки проведения обследования имеют огромное значение для получения достоверных и своевременных результатов.
Оптимальным для первого скрининга считается промежуток времени между 12-й и 13-й неделями, хотя допускается и более расширенный интервал (11-14 неделя).
УЗИ-скрининг: мать и дитя в полной безопасности
На первом УЗИ-скрининге специалист оценивает развитие ребенка по основным параметрам: обязательно определяют окружность головы, расстояние от лба до затылка и от виска до виска, которое называют бипариетальным замером головы (БПР).
БПР является важнейшим показателем правильного формирования головного мозга ребенка. Если значение существенно превышает стандартные нормы, то существует вероятность, что:
- Плод является крупным, а значит, другие параметры должны быть пропорционально увеличенными.
- Эмбрион скачкообразно растет, следовательно, через 14-20 дней произойдет выравнивание всех замеров.
- Присутствует мозговая грыжа или опухоль.
- Наблюдается гидроцефалия головного мозга.
Уменьшенный БПР также должен стать поводом для обоснованных тревог и усиленного мониторинга, так какв этом случае можно предположить, что некоторые участки головного мозга недостаточно развиты.
Доктор во время УЗИ обязательно замеряет длину эмбриона для того, чтобы установить точный срок беременности, а также выявить слишком стремительное развитие или, напротив, отставание пузожителя.
Слишком малый размер может сигнализировать о генетических аномалиях, которые так же дает возможность определить такой параметр как ТВП — толщина воротникового пространства.
Одного показателя ТВП недостаточно для точной диагностики, поэтому при малейших подозрениях исследуют кровь и дополнительно назначают биопсию хориона.
Нетерпеливым родителям, которые хотят точно знать пол ребенка придется подождать хотя бы до 15-й недели.
Во время первого скрининга обязательно отмечают частоту сердечных сокращений, которая наряду с двигательной активностью является важнейшим показателем нормальной жизнедеятельности эмбриона. Начиная с 11 недели, сердце малыша сокращается 140-160 раз в минуту. На это врачи тоже обращают внимание.
А вам давали послушать биение сердечка? Когда я проходила УЗИ, то врач включил динамик погромче, и я несколько минут с упоением слушала стук сердца моего ребеночка.
Особое внимание уделяется состоянию плаценты, которая не должна созревать слишком быстро, матки и яичников. Чтобы исключить преждевременные роды, обязательно осматривают шейку матки, длина которой на 10-14 неделе должна составлять не меньше 30 мм, если ожидается первый ребенок, и 25 мм при последующих беременностях.
Отклонения, выявленные при первом УЗ обследовании, не являются врачебным приговором, однако они предполагают более пристальное наблюдение за пациенткой. О врожденных патологиях на этом сроке более точно можно узнать только после повторного скрининга или прохождения еще дополнительных обследований, например биопсии хориона.
Развернутый анализ: о чем говорит биохимия крови
Давайте поговорим о том, как делают первый анализ-скрининг крови. Все просто, медики контролируют уровень двух веществ: бета-ХЧГ и РАРР-А. Повышенный показатель бета-хорионического гонадотропина может наблюдаться при:
- сахарном диабете;
- вероятности рождения ребенка с синдромом Дауна;
- гипертонии, которая сопровождается почечной недостаточностью;
- пороках развития.
Пониженное значение бета-ХЧГ сигнализирует о возможности развития у ребенка синдрома Эдвардса, угрозу срыва, недостаточное развитие плода и дисфункции плаценты.
Пониженный протеин А-плазмы, ассоциированный с беременностью, может сигнализировать о наличии генетических аномалий, выкидыше, недостаточной массе, развитии преэклампсии. Повышенный РАРР-А может быть при многоплодной беременности, плоде крупных размеров и низкойдислокации плаценты.
Показатели крови оцениваются только комплексно, однако после 14 недели уровень РАРР-А во внимание не принимается.
Как подготовиться к скринингу первого триместра
Если предстоит абдоминальное УЗИ, то мочевой пузырь должен быть наполнен, а при трансвагинальной процедуре не понадобится дополнительная подготовка. Сдавать анализ крови из вены необходимо натощак, а для большей достоверности за несколько дней до процедуры воздержитесь от употребления мясных жирных продуктов, шоколада, даров моря, пряностей, копченостей и, конечно же, алкоголя!
Сколько всего скринингов за беременность надо пройти? Не волнуйтесь, подобные обследования назначаются всего дважды.
Вот и все. Все основные моменты, связанные с первым скринингом я рассказала. Очень надеюсь, что теперь вы не забудете пройти вовремя это важное обследование.
Теперь же хочу снова поделиться с вами качественной находкой)) Девочки, несмотря на все тяготы и тревоги во время ожидания малыша, мы можем и должны оставаться красивыми и ухоженными.
Ведь от внутреннего состояния будущей мамочки очень зависит ее самочувствие! Я недавно купила себе профессиональный набор косметики и очень довольна! Теперь у меня есть вся декоративка отличного качества: роскошные палетки корректоров и теней, подводка и тушь, карандаш для бровей. И самое главное – никаких отдушек и красителей, вызывающих аллергические реакции! А ведь беременные барышни в первую очередь должны думать о том, какими средствами для ухода и макияжа они пользуются.
Очень надеюсь, что эта статья для вас была полезной и информативной. Пишите свои комментарии, вопросы, моменты которые вас беспокоят, и мы вместе обсудим их в следующем материале. Жду вас в гости, у нас впереди много интересных и актуальных тем. До новых встреч!
автор Бушель Инесса!
Источник: https://mamamum.ru/chto-takoe-skrining/
Какие патологии может показать 1 скрининг? — Лямусик
Скрининг, понятие обширное. Его назначают не только беременным женщинам, но и другим группам населения с целью выявления скрытых патологий или возможных заболеваний. Пренатальный скрининг проводится с этими же целями. Только всё внимание направлено на ещё не родившегося малыша. Давайте детальнее разберем для чего нужен 1 скрининг беременным женщинам.
Когда и как делают 1 скрининг
Примерно в 12 недель ребёнок переходит от состояния эмбриона в стадию плода. Поэтому, скрининг 1 триместра рекомендуют проводить в промежутке с 11 по 13 неделю. На более ранних сроках многие показатели ещё невозможно определить.
Исследование включает в себя ультразвуковое исследование и биохимический анализ крови. Кровь берется из вены, примерно 10 мл
УЗИ может быть проведено двумя способами:
- Трансабдоминальным (наружно, через брюшную стенку);
- Трансвагинальным (датчик вводится во влагалище).
Второй метод более информативен, но допустим только на первом скрининге.
Обязательно ли делать первый скрининг
Первый скрининг не является обязательной процедурой, но, как правило, его назначают всем беременным женщинам. Т.к. раннее диагностирование генетических отклонений позволяет максимально скорректировать последствия.
Также, обследование может дать основание внимательнее контролировать беременность, предотвращая развитие осложнений или возможный выкидыш. Если патологии серьёзны и несовместимы с жизнью, врач направляет женщину на прерывание беременности. Будущая мать, имеет право отказаться от скрининга, предоставив соответствующее заявление.
Но следует помнить, что существует группа риска, которым лучше проходить полное обследование. К ним относятся:
- Беременные женщины, не достигшие 18 лет или старше 35 лет;
- Женщины, перенёсшие во время беременности вирусные или инфекционные заболевания;
- Родители, имеющие генетические отклонения, или имеющие старших детей с патологиями в развитии;
- Женщины с вредными привычками;
- Будущие матери вынужденные принимать сильнодействующие препараты во время беременности или непосредственно перед её наступлением;
- Беременность, наступившая в результате близкородственной связи;
- Женщины, имевшие ранее замершие беременности, выкидыши.
Само обследование не несёт никакой угрозы здоровью будущей матери и эмбриона.
Как подготовиться к обследованию
При трансвагинальным УЗИ, мочевой пузырь следует опорожнить непосредственно перед началом обследования.
При трансабдоминальном исследовании мочевой пузырь должен быть наполнен. Рекомендуется выпить примерно литр негазированной воды и не посещать туалет за несколько часов до УЗИ.
Газообразование в желудочно-кишечном тракте может исказить результаты исследования поэтому лучше за сутки до скрининга не употреблять газообразующую пищу.
Биохимический анализ крови проводится после ультразвукового исследования. К нему тоже стоит подготовиться.
За день до забора крови, исключить продукты, которые могут вызвать аллергию и продукты нездорового питания (фастфуд, слишком жирная, острая, жаренная пища). Сдавать кровь необходимо на голодный желудок, с утра нельзя пить.
Для наиболее точного результата старайтесь накануне анализа, избегать стрессовых ситуаций, физических нагрузок
Что смотрят на 1 скрининге и биохимическом анализе крови
Скрининг первого триместра позволяет определить более точный срок беременности, место прикрепления к матке плодного яйца, состояние плаценты, матки, объём околоплодных вод, количество эмбрионов, и их параметры.
Что касается непосредственно ребёнка, то тут обращается внимание на:
- Копчико-теменной размер;
- Состояние внутренних органов (в т.ч. и симметричность развития полушарий головного мозга, размер сердца);
- Частота сердечных сокращений;
- Толщина воротниковой зоны;
- Размер носовой кости;
- Длина костей плода;
- Состояние и количество сосудов в пуповине.
Все полученные данные сравниваются с существующими нормами развития и делаются соответствующие выводы о протекании беременности и состоянии плода.
Главные показатели, на которые обращают внимание при анализе крови является концентрация в крови ХГЧ (хорионического гонадотропина человека) и PAPP-A – протеин-A.
Крайне важно проводить забор крови после УЗИ, т.к. состав крови беременной женщины меняется ежедневно. И понять, соответствуют ли анализы нормам, можно только точно зная срок беременности.
Какие проблемы можно обнаружить в ходе исследования на 1 скрининге?
По уровню содержания в крови определённых веществ врачи могут сделать предположения о проблемах, сопровождающих беременность.
Например, повышенный уровень ХГЧ может говорить о сахарном диабете матери, тяжёлом токсикозе или многоплодной беременности. В отношении плода, это может указывать на синдром Дауна.
При пониженном показателе можно заподозрить внематочную беременность, плацентарную недостаточность, риск выкидыша, у плода — синдром Эдвардса.
При оценке уровня протеина-А, важны только пониженные показатели. Они могут говорить о плохом функционировании плаценты, некоторых генетических аномалиях у плода или угрозе прерывания беременности.
При проведении ультразвукового исследования можно обнаружить следующие проблемы:
- Отклонение от нормы бипариетального размера головы помогает выявить замедленное развитие мозга или гидроцефалию;
- Несоответствие сроку копчико-теменного размера указывает на генетические патологии, замедленное развитие плода;
- Слишком большая толщина воротникового пространства считается признаком тяжёлых генетических отклонений (синдром Дауна или Эдвардса);
- Расположение хориона (внешней оболочки плода) на нижней стенке матки говорит об опасности выкидыша;
- Пороки развития сердца.
Возможны ли ложные результаты и почему
Данное обследование не является абсолютно точным. На его результат влияет множество факторов.
Среди них и человеческий фактор (ошибка врача), и элементарная неправильная подготовка к скринингу, которая может значительно исказить данные.
Также на полученные результаты влияет состояние здоровья будущей матери (например, сахарный диабет, лишний вес), способ оплодотворения (ЭКО), многоплодная беременность.
Если в результате первого скрининга появляются подозрения на какие-либо отклонения, всегда назначаются дополнительные обследования и консультации специалистов (генетика, кардиолога и пр.)
Источник: https://lyamusik.ru/beremennost/kakie-patologii-mozhet-pokazat-1-skrining/
Скрининг 2 триместра нужно ли делать исследование или стоит отказаться?
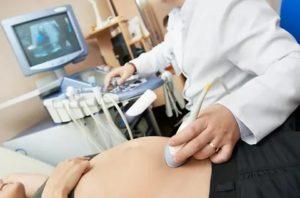
» УЗИ при беременности »
Диагностическое мероприятие, проводимое беременным женщинам, называется перинатальным скринингом. Его делают для того, чтобы определить имеются ли аномальное развитие плода у женщины, существует ли отклонение от нормы. Сколько раз делать перинатальный скрининг решает лечащий врач.
В такое исследование входит:
- УЗИ развития плода во время беременности.
- Биохимические анализы, для исследования крови.
Конечно, биохимический скрининг 2 триместра не поможет определить риск появления патологий, не сможет защитить от нарушения нормы. Чтобы получить точные результаты, требуется проведение дополнительной инвазивной диагностики.
Разновидности пренатального скрининга
Срок до 14 недель — 1 триместр. Делается двойной тест триместра беременности.Когда срок равен 20 неделям и более — скрининг 2 триместра. Делается тройной тест второго триместра, врачи смотрят и определяют динамику вынашивания, сравнивают с нормой.
После 30 недель, скрининг является комплексом исследований, проводится интегральный тест.
В принципе, при получении нормальных результатов, достаточно сделать три УЗИ. Однако нужно хорошо понимать, что организм каждой женщины индивидуален, поэтому, сколько необходимо пройти УЗИ подбирается гинекологом.
Нужно ли делать второй скрининг?
Одним из аргументов, чтобы не проводить скрининговую диагностику, становится боязнь получить точную информации о формировании ребенка, узнать информацию об отклонении от нормы.
Иногда результаты такой диагностики оказываются ложными, показывают неправильные отклонения от нормы. Это обязательно вызовет волнение матери, что может негативно отразиться на здоровье будущего малыша.
Вот почему, делать второй скрининг женщина решает самостоятельно.
Если у беременной женщине все показатели оказались в норме, когда отсутствуют отклонения, достаточно сделать одно УЗИ. Ей лучше не делать инвазивную диагностику.
Данные результатов повторного скрининга могут показать отклонения от существующих норм в развитии плода. Ребенок может появиться на свет с выраженной патологией. Результаты такого скрининга оказывают влияние на психику женщины. Учитывая это, в России уже два года запрещен второй скрининг.
Какие заболевания можно диагностировать у плода
Проведение второго скринингового триместра позволяет врачам диагностировать у плода вероятность нескольких заболеваний:
- Болезнь Дауна
- Синдром Эдвардса
- Нарушения работы нервной трубки
Показаниями к проведению исследования скринингом второго триместра, считаются:
- Когда возраст женщины больше 35 лет.
- Имеется угроза выкидыша.
- Уже есть ребенок, имеющий врожденные отклонения.
- Женщине необходимо принимать лекарство, противопоказанное во время протекания беременности.
- Когда при первом скрининге выявился риск возникновения патологических изменений плода.
Для проведения второго скрининга, требуется специальная подготовка к УЗИ, например, придется пить стакан воды.
Фетометрические показатели
Стандартными фетометрическими показателями нормального развития плода являются:
- Бипариетальный размер – БПР. Определяется диаметр головки плода
- Лобно-затылочные данные – ЛЗР
- Окружность головки – ОГ
- Размер животика и его округлость — ОЖ
- Величина длинных костей
Полученные результаты дают возможность врачу установить срок беременности. Кроме того, врачи смотрят анатомическое строение внутренних органов малыша, чтобы обнаружить возникновение врожденных пороков или отклонений от стандартной нормы.
Какие анализы требуются для второго скрининга
Для прохождения второго скрининга врач дает направление на проведение обязательных анализов:
- Биохимический скрининг или тройной тест. Определяется белковый уровень — ХГЧ, АФП, эстриола. Более подробная расшифровка этих значений дается в конце статьи.
- УЗИ. На 20 неделе это обследование может обнаружить отклонения, не соответствующие норме. Позднее это станет невозможным. Специалист определит насколько размер плода, соответствует сроку беременности, правильно ли проходит его развитие.
Кроме этого, проводится и несколько дополнительных анализов:
- Проводится изучение околоплодных вод.
- Изучается кровь плода. Делается кордоцентез, при котором кровь, берется из пуповины.
- Когда женщина страдает хроническими заболеваниями, проводятся дополнительные исследования.
Подготовка к исследованию
В принципе для проведения второго скрининга специальная подготовка не требуется. Перед проведением диагностики нужно соблюдать определенный рацион питания:
- принимать пищу можно за три часа перед началом скрининга
- в продуктах не должно находиться много жиров и холестерина
- запрещается пить газированные напитки
- не употреблять морепродукты
- не пить какао и кофе
Конечно, если появилось желание перекусить, полностью отказываться от этого беременной женщине не нужно. Когда делается второй скрининг, женщина может не соблюдать строгую диету. Только первый скрининг нуждается в соблюдении строжайшей диеты.
Проведение второго скрининга не требует, чтобы мочевой пузырь был полностью заполнен. В этот период уровень околоплодных вод вполне достаточен для проведения исследования.
Состояние желудочно-кишечного тракта не оказывает никакого влияния на проведение ультразвуковой диагностики. Под давлением матки, в этот период кишечник отодвинулся назад. И все же, врачи, чтобы получить максимально точные результаты, советуют женщинам не пользоваться вышеперечисленными продуктами за 24 часа до начала проведения процедуры.
Необходимо сказать, что проведение скрининга второго триместра во время беременности открывает возможность выявить группу риска. Он показывает имеющиеся патологии. Однако, подготовка к данному исследованию, независимо от триместра, остается одинаковой и неизменной.
Главной задачей беременной женщины является исключение волнения, сохранение нормального психологического состояния, желание получить позитивный результат.
Методика проведения диагностики
Такое исследование после 20 недели может происходить и в присутствии супруга будущей матери. Для проведения УЗИ используется абдоминальный способ. Пациентка должна лежать на спине, можно использовать кушетку, подложив валик под её правый бок.
Живот должен быть открытым до лобка. Датчик устанавливается на его переднюю часть, предварительно смазанную гелем.
Проводя исследование, после 20 недели, сонолог изменяет местонахождение ультразвукового трансдюсера. Женщина при этом не ощущает дискомфорта. Ребенок в это время шевелиться намного активнее.
Тройной тест
На 20 неделе беременности, каждая женщина, наблюдаемая в женской консультации, должна в обязательном порядке сделать «тройной тест». Проведение такой процедуры, подразумевает анализ крови, сдаваемый рано утром натощак. Определяется несколько показателей.
Уровень ХГЧ
Расшифровывается как хорионический гонадотропин человека, относится к группе гормонов. Он обладает несколькими свойствами:
- Не позволяет исчезнуть желтому телу при беременности. Этот гормон усиливает синтез эстрогенов в начале беременности.
- Занимается изменением анатомического строение организма будущей матери.
- Предотвращает отторжение клеток плода материнским иммунитетом.
- Стимулирует половые железы.
- Усиливает работу надпочечников плода.
Что такое АФП (альфа-фетопротеин)
Белок или альфа-фетопротеин вырабатывается в печени и желудочно-кишечном тракте плода. Он транспортирует питательные вещества к появившемуся плоду. Защищает эмбрион от иммунной системы матери. Предотвращает отторжение плода. Концентрация АФП во время беременности постоянно увеличивается в крови матери и будущего ребенка.
Свободный эстриол
Эстрогенный гормон, вырабатывается в женском организме в небольших количествах.
После наступления беременности роль свободного эстриола резко повышается. Под его воздействием матка подготавливается к питанию плода, к его будущему росту. Подготавливаются и раскрываются молочные протоки, чтобы в будущем проводить грудное вскармливание малыша.
Эти три показателя дают возможность специалистам определить, имеются ли у ребенка патологии развития на 20 неделе беременности, все ли в норме. В результате можно будет понять, имеется ли у малыша порок сердца, синдрома Дауна, и другие патологии развития.
Надо сказать, что иногда даже «отрицательные» результаты тройного теста не всегда точно говорят, что плод развивается неправильно.
Источник: http://uzilife.ru/uzi-pri-beremennosti/skrining-2-trimestra.html






