О чем говорит шишка во влагалище?
Шишка во влагалище сильно пугает любую женщину, но панике сразу поддаваться не стоит.
Внутри влагалища могут появиться различные выпячивания, и они могут быть неопасной реакцией в виде физиологического процесса, что характерно, например, во влагалище после родов.
Нельзя, конечно, и сильно упрощать ситуацию, особенно при наличии других тревожных признаков. В любом случае, не стоит рисковать и при появлении шишек лучше обратиться к гинекологу для выяснения причин этого явления.
Особенности проблемы
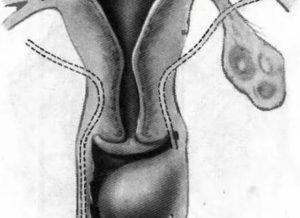
Под понятие «шишка во влагалище» попадает любое возвышенное образование на стенке влагалища, во входной и выходной зоне. По форме это может быть прыщ, фурункул, пустула, узел, киста, опухоль и т. д. Консистенция такого образования может быть также различной, мягкой или в виде уплотнения.
Причины появление шишек внутри влагалища могут носить физиологический или патологический характер. Бывают случаи, когда за опухоль принимают шейку матки при опущении влагалищных стенок.
Шишка может прощупываться в результате закупорки толстой кишки каловыми массами, когда она выпирает через стенки внутрь влагалищной полости.
Особенно широк диапазон различных дефектов после родов, когда могут наблюдаться самые разные бугорки, рубцы, вздутия.
Наиболее часто физиологические причины этого явления связаны с механическим травмированием — в процессе родов, при половом контакте, пальцем при прощупывании стенок, натирании. Любые механические повреждения приводят к образованию рубцов разного размера, которые могут ощущаться как шишки.
Патологическая этиология
Шишки на стенке или входе влагалища могут иметь патологическую природу и указывать на наличие различных заболеваний.
Можно выделить наиболее распространенные патологии:
Бартолинит. Бартолинит представляет собой воспалительную реакцию большой железы во влагалищном преддверии. Болезни подвержены женщины любого возраста, но наиболее распространено воспаление в возрасте 22-28 лет.
Основные возбудители — микроорганизмы, передающиеся половым путем. В числе основных виновников находятся гонорея, трихомониаз, хламидиоз. Спровоцировать болезнь способны стафилококки, стрептококки, гриб Кандида, кишечная палочка.
Провоцирующие причины:
- нарушение норм гигиены;
- микроскопические травмы;
- тесное белье;
- неразборчивость в сексуальной жизни;
- снижение иммунитета;
- переохлаждение;
- дефицит витаминов;
- нервный стресс;
- наличие очагов хронических заболеваний в других органах.
Лечение заболевания подразумевает системную и местную терапия, а также физиотерапевтические процедуры. При обострении самый надежный способ — ледяной компресс.
Для продолжительного лечения используются мази и гипертонические компрессы. Системная терапия предусматривает прием антибиотиков широкого спектра или направленного действия.
Среди физиотерапевтического воздействия выделяются УВЧ и магнитотерапия.
Парауретрит или скинеит. Парауретрит или скинеит характеризуется воспалительной реакцией в железе Скина. Болезнь, как и предыдущая патология, порождается патогенными микроорганизмами и микроскопическими травмами.
Помимо шишек можно наблюдать следующие симптомы: учащение мочеиспускания, признаки цистита (особенно после полового контакта) и болевые ощущения во время полового акта. Заболевание способно вызвать серьезные осложнения в поражении мочеполовой системы.
Лечение зависит от тяжести протекания патологии и ее запущенности. Могут применяться консервативные и оперативные методы лечения.
Опухоли доброкачественного характера
Доброкачественные образования представляют собой пролиферацию мышечной, жировой или соединительной ткани с формированием таких патологий, как миома, липома или фиброма. Обычная локализация таких опухолей — под слизистой оболочкой влагалищных стенок. Характерная форма — единичные узелки на длинной ножке или основании с достаточной подвижностью. При пальпации ощущается уплотнение.
Одним из самых распространенных доброкачественных образований считается ретенционная киста. Киста, как правило, имеет округлую форму. Болевой синдром, как правило, отсутствует. По консистенции такие шишки могут быть мягкими и эластичными. Доброкачественные образования развиваются медленно в течение длительного срока, постепенно вдавливаясь в мягкие ткани, но не прорастая в них.
Злокачественные образования
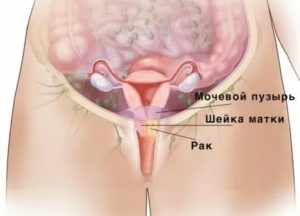
Наиболее опасный вариант шишек — онкология, т. е. злокачественные новообразования. Карцинома влагалища развивается крайне редко и чаще обнаруживается у женщин после 50 лет.
Рак может иметь первичный или вторичный характер. В первом случае он возникает непосредственно во влагалище, на его стенках, а во втором — является метастазом опухолей в других органах.
Чаще всего обнаруживается вторичная патология, а развивается она в нижней части влагалища и в районе сводов. Лечение опухоли этого типа проводится хирургическим путем или методом облучения. Химиотерапия может оказаться эффективной только на самых ранних стадиях болезни.
Шишки во влагалище могут возникнуть по разным причинам, в т. ч. не связанным с какими-либо заболеваниями. В то же время они могут сигнализировать о наличии больших проблем. В любом случае необходимо провести тщательное обследование и выяснить реальную этиологию этого явления.
Главное, нельзя пускать патологию на самотек. Не рекомендуется заниматься и самолечением, так как это может вызвать обратный эффект и серьезные осложнения.
Источник: http://SilaLedi.ru/ginekologicheskie/shishka-vo-vlagalishhe.html
Опухоли во влагалище: причины, признаки и последствия
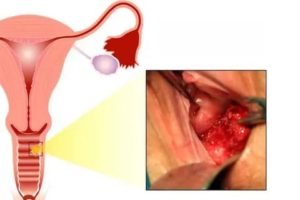
Как известно, опухоли могут появиться в любом органе. Среди женского населения наблюдается широкое распространение рака шейки матки. Эта локализация злокачественных образований занимает второе место после опухолей молочной железы.
В запущенных случаях раковые клетки переходят с шейки матки на влагалище. Первичные опухоли этого органа встречаются редко. Все новообразования делятся на добро- и злокачественные. В первом случае клетки, из которых состоит опухоль, имеют идентичную структуры с органом.
То есть, они являются нормальными. Злокачественные новообразования состоят из «атипичных» клеток. В норме они не должны встречаться в организме, так как их дифференциация (деление) полностью не завершена. Опухоли во влагалище могут быть как добро-, так и злокачественными (рак).
В зависимости от размера образования и структуры его клеток, подбирается метод лечения.
Распространённость опухолей влагалища
Редко встречаются первичные злокачественные опухоли во влагалище. Зачастую они метастазируют из других органов. В большинстве случаев рак прорастает в стенки влагалища нисходящим путём. То есть, первичной локализацией злокачественного процесса является шейка матки.
Иногда во влагалище прорастает рак вульвы (половые губы). Реже – опухоль метастазирует из злокачественного новообразования другого (отдаленного) органа. Первичный рак влагалища составляет лишь 1-2% среди онкологических патологий женской половой системы.
Он может возникнуть в любом возрастном периоде. Пик заболеваемости приходится на 50-60 лет. Опухоли во влагалище развиваются раньше, если в анамнезе у женщины имеется большое количество родов. Чаще всего встречается плоскоклеточный гистологический вариант рака.
Это новообразование развивается из недифференцированной эпителиальной ткани.
Доброкачественные опухоли влагалища встречаются чаще, чем рак. Они развиваются из соединительной, жировой и мышечной ткани. В отличие от раковых опухолей, доброкачественные образования чаще возникают в фертильном возрасте. Зачастую, их диагностируют у женщин 20-50 лет. Несмотря на то, что они не склонны к распространению, лечение этих образований необходимо.
Причины появления опухоли во влагалище
Почему может возникнуть опухоль внутри влагалища? Несмотря на быстрое развитие онкологии, причины развития рака до сих пор неизвестны. Считается, что каждый гистологический вариант новообразования может иметь различное происхождение.
К примеру, развитие светлоклеточной аденокарциномы связывают с неблагоприятным воздействием диэтилстильбэстрола (ДЭС). Данное вещество относится к синтетическим женским половым гормонам, созданным в первой половине 20 века.
Ранее ДЭС назначали женщинам при различных нарушениях менструального цикла, в качестве противозачаточного средства, а также для предотвращения выкидышей. Тем не менее, позже выяснилось, что данный препарат обладает тератогенным влиянием на плод.
У женщин, которые были подвержены воздействию ДЭС в период внутриутробного развития, риск развития рака влагалища значительно повышен. Данный провоцирующий фактор приводит к возникновению светлоклеточной аденокарциномы в молодом возрасте (19-24 года).
Помимо этого, выделяют следующие причины развития первичного рака влагалища:
- Вирус папиломы человека. Существует множество разновидностей данного возбудителя. Некоторые из них обнаруживаются в клетках опухоли.
- Аденоз влагалища. Данная патология характеризуется замещением плоского эпителия железистыми клетками. В некоторых случаях такая трансформация отмечается после начала менструации у здоровых женщин.
- Хроническое воспаление влагалища. Зачастую связано с применением маточных колец. Также может развиваться при запущенных инфекционных процессах бактериальной и вирусной этиологии (вагиниты).
- Курение.
- Ранее начало половой жизни и частая смена партнеров.
- Воздействие радиации на организм.
Какие доброкачественные образования могут развиться во влагалище?
Доброкачественная опухоль влагалища не является онкологическим заболеванием. Она развивается из нормальных клеток организма. Чаще всего доброкачественные опухоли половых органов диагностируют у женщин с нарушенным гормональным фоном. Выделяют следующие виды образований:
- Липома влагалища. Эта доброкачественная опухоль происходит из жировой ткани. Встречается реже других новообразований.
- Фиброма влагалища. Возникает в результате пролиферации соединительной ткани.
- Миома влагалища. Развивается из-за роста гладкомышечных элементов.
- Фибромиома. Это образование сочетает в себе клетки гладкой мускулатуры и соединительной ткани. Встречается чаще других существующих опухолей влагалища.
- Гемангиома. Возникает на слизистой оболочке органа. Она может состоять из капилляров или вен.
Помимо этого, к доброкачественным опухолям, развивающимся во влагалище, относят папилломы и кисты. Первые – возникают из-за пролиферации сосочкового слоя эпителия. Они обнаруживаются у женщин, зараженных ВПЧ. Кисты влагалища развиваются из железистой ткани. Эти образования представляют собой полости, заполненные жидкостью.
Злокачественные образования: разновидности
Существует несколько классификаций рака влагалища. Злокачественные опухоли влагалища отличаются по гистологическому строению, форме роста, стадии. В зависимости от вида рака определяется прогноз и тактика лечения. По гистологии злокачественные опухоли во влагалище делят на следующие варианты:
- Плоскоклеточные образования. Этот вид рака встречается в 95% случаев. Зачастую он развивается постепенно на фоне предопухолевых процессов. Чаще всего рак локализован в месте перехода влагалища в шейку матки.
- Меланома. Это образование относится к пигментным опухолям. Оно отличается выраженной агрессивностью, быстрым развитием и склонностью к метастазированию. Зачастую, меланома прорастает во влагалище из вульвы. Реже, является первичной опухолью.
- Светлоклеточная аденокарцинома. Встречается у женщин молодого возраста. Относится к ДЭС-зависимым опухолям.
- Вторичные аденокарциномы. Эти новообразования являются метастазами опухолей из других органов.
- Саркома. Зачастую, это опухоль стенки влагалища. Она может развиваться из гладкой или поперечнополосатой мускулатуры (встречается у детей раннего возраста).
- Герминогенная опухоль влагалища. Данный гистологический вариант рака характеризуется тем, что атипичные клетки формируются в зародышевом периоде из половых желез. Может встречаться в любом возрасте, чаще – у детей.
В зависимости от характера роста выделяют эндо- и экзофитные новообразования. Первые – развиваются в стенке органа. Экзофитный рак растёт наружу, то есть – в полость влагалища. Считается, что этот вариант реже распространяется гематогенным путем (метастазирует).
Опухоль влагалища: симптомы патологии
Рак влагалища может длительное время никак не проявляться. Иногда отмечаются такие симптомы, как боль внизу живота, возникновение кровянистых выделений во время полового акта, бели.
Когда опухоль достигает большого размера, может появиться чувство инородного тела во влагалище, нарушение мочеиспускания, дефекации. Подобные симптомы отмечаются как при добро-, так и при злокачественных образованиях. Помимо травматизации и кровоточивости может развиться воспаление опухолевого узла.
При этом основным симптомом является боль, гиперемия слизистой оболочки, возможно – гнойное отделяемое (изъязвление, некроз).
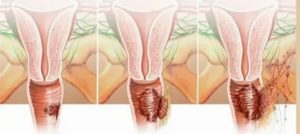
Стадии рака влагалища
Начальной стадией считается предрак. То есть, перерождение клеток уже имеется, но в толщу ткани они еще не проникли. Первая стадия характеризуется тем, что размер опухоли не превышает 2 см в диаметре. Рак не прорастает в глубокие слои стенки влагалища и не распространяется на лимфатические узлы.
При второй стадии размеры опухоли составляют более 2 см. При этом глубокие слои не инфильтрированы, регионарных метастазов нет. Если помимо опухолевого узла имеется паравагинальный инфильтрат, то это третья стадия рака влагалища. Могут поражаться лимфатические узлы, стенки малого таза.
При четвертой стадии опухоль прорастает в близлежащие органы или имеются отдаленные метастазы.
При экзофитных образованиях уже на основании гинекологического осмотра можно поставить первоначальный диагноз опухоли влагалища. Фото этой разновидности рака можно увидеть в специальной литературе. Внешне экзофитные опухоли напоминают цветную капусту.
Установить клеточный состав образования возможно только после проведения биопсии с дальнейшим гистологическим и цитологическим исследованием. Таким образом выясняется происхождение опухоли.
Только после гистологического заключения врач может точно сказать: имеется ли у пациентки рак или нет.
Методы лечения доброкачественных образований
Если имеется доброкачественная опухоль около влагалища и на его стенках, тактика лечения зависит от размера образования. Зачастую в первые 3 месяца врач только наблюдает пациентку.
При увеличении размера опухоли или появлении каких-либо симптомов проводится лечение. Чаще всего папилломы и сосудистые образования подвергаются криодеструкции, электрокоагуляции, лазерному удалению.
Если опухоль имеет широкое основание, её иссекают хирургическим путём.
Лечение рака влагалища
При злокачественных опухолях влагалища 1-2 стадии проводят радикальное хирургическое лечение (удаление влагалища, иногда – с маткой и придатками). Помимо этого, применяется химио-, фотодинамическая и лучевая терапия. При запущенном онкологическом процессе выполняют паллиативные операции. Если имеются отдалённые метастазы, назначают лишь симптоматическое лечение.
Профилактика появления опухолей во влагалище
Что избежать возникновения и развития опухолей во влагалище необходимо периодически посещать гинеколога (не менее 1 раза в год).
Также не следует самостоятельно приступать к лечению гормонами, так как препараты должен назначать только врач. При появлении каких-либо признаков патологии, стоит пройти гинекологический осмотр.
Если имеется риск развития рака, стоит отказаться от курения, наладить питание.
Прогноз при опухолях во влагалище
Прогноз зависит от происхождения опухоли, а также от общего состояния женщины. При наличии доброкачественных новообразований стоит постоянно наблюдаться у гинеколога.
В случае необходимости – удалить опухоль. Прогноз при раке влагалища зависит от стадии онкологического процесса.
В среднем пятилетняя выживаемость составляет 50-60% у пациенток, подвергшихся радикальному лечению и лучевой терапии.
Источник: https://FB.ru/article/289248/opuholi-vo-vlagalische-prichinyi-priznaki-i-posledstviya
Опухоль (новобразование) во влагалище: виды и симптомы
С опухолью во влагалище может столкнуться любая женщина. Образования в области влагалища могут формироваться из эпителиальной или фиброзной ткани слизистого слоя, а также сосудов.
Женские болезни в виде новообразований доброкачественного характера могут длительное время протекать без каких-либо симптомов, но когда шишка увеличивается, то женщина ощущает инородное тело, появляется боль при половом акте, нарушается отток мочи.
Иногда новообразование может достигать размеров куриного яйца, шишка может иметь ножку или широкое основание. Также бывают случаи, когда доброкачественная опухоль малигнизирует.
При злокачественных образованиях возникают метастазы, рак может захватить ткани вульвы, шейку матки, матку, яичники и даже отдаленные органы, если не начать лечение.
Удалению доброкачественные новообразования должны подвергаться обязательно, поскольку они несут потенциальную опасность ракового перерождения клеток.
Причины
Встретить новообразования доброкачественного и злокачественного роста можно у женщин в возрасте от двадцати до пятидесяти лет, но бывают случаи, когда с патологией деления клеток сталкиваются и молодые девушки, а также женщины после наступления менопаузы. Учеными не выяснены точные причины, которые приводят к развитию болезни, однако есть факторы, способные спровоцировать рост и деление атипичных клеток. К ним относятся:
- вагинит и воспалительные заболевания мочеполовой системы хронического течения;
- ВПЧ (вирус папилломы человека);
- курение и алкоголизм;
- воздействие на организм химикатов;
- раздражение слизистой оболочки влагалища инородными предметами (пессарий, тампоны, менструальные капы, интимные игрушки и т.д.);
- сбои в работе эндокринной системы;
- иммунодефицитные состояния;
- частые стрессы;
- ранее начало половой жизни;
- частая смена половых партнеров;
- ранняя (до 18-ти лет) или поздняя (после 30-ти лет) первая беременность;
- большое количество абортов.
Часто патология развивается первично, но возможно также возникновение опухоли по причине метастазирования из других органов, чаще при раке шейки матки.
Классификация
Женщины чаще сталкиваются с фибромами, миомами, липомами и другими доброкачественными опухолями влагалища, однако иногда возникают и онкологические новообразования, которые намного опаснее.
Доброкачественные же, в свою очередь, могут нагноиться, может произойти некроз, они могут малигнизировать. Врачи подбирают терапию в зависимости от вида образования.
К опухолям доброкачественного типа относятся:
- Папиллома. Новообразование формируется из эпителиальных тканей, имеет вид сосочков. Возникает по причине инфицирования ВПЧ.
- Гемангиома влагалища. Мягкое новообразование из сосудов. Цвет опухоли красный или синий, она может прорастать сквозь окружающие ткани.
- Фиброма начинает свое формирование из соединительной ткани на стенках матки из-за гормональных сбоев и прорастает во влагалище.
- Миома. Формируется, когда начинается деление одной клетки мышечной ткани. Миоматозные узлы могут локализоваться на любой стенке органа.
- Липома влагалища. Такое новообразование образуется на шейке матки из жировых тканей. Жировики появляются из-за закупорки сальных протоков, и не несут серьезной угрозы организму, но могут приводить к нарушению мочеиспускания и другим осложнениям.
- Бартолинит. Опухоль, которая возникает на входе во влагалище по причине бактериального инфицирования.
- Киста влагалища. Шишка, заполненная тканями эпителия или жидкостью. Возможен врожденный или травматический тип кисты.
Рекомендуем к прочтению Опухоли печени: симптомы, виды и лечение
Помимо доброкачественных образований возможно также развитие карциномы влагалища. Речь идет о раке – опасном для жизни заболевании.
В основном доктора имеют дело с вторичной карциномой, то есть с метастатическим раком влагалища, который метастазировал из матки или ее шейки. Сама по себе карцинома тоже может пускать метастазы.
Если доброкачественные опухоли могут только прорастать в окружающие структуры, и то не всегда, то рак отличается метастазами в паховые лимфоузлы, а также в другие органы.
Симптомы
Если речь идет о доброкачественных опухолях влагалища, то они практически никогда не сопровождаются какими-либо признаками, поэтому часто выявляются лишь на плановом приеме у гинеколога. Опухоли при входе во влагалище женщина может обнаружить сама. Только когда новообразование сильно увеличивается в размере, оно может выдать себя такими признаками:
- ощущение инородного тела;
- периодические болезненные ощущения;
- кровь в моче или после полового акта;
- отек входа во влагалище;
- затруднения в использовании тампонов и при занятиях сексом;
- выделения с гнойным запахом и цветом;
- затруднение мочеиспускания и дефекации.
При метастазировавшей карциноме к вышеописанным признакам можно отнести боли в животе как во время менструаций, кровянистые выделения между циклами, раковая интоксикация. По каким симптомам можно обнаружить патологию, необходимо знать каждой женщине, чтобы своевременно обратиться к доктору и пройти обследование.
Диагностика
Для того чтобы понять, какую природу имеют наросты на стенках, доктором проводятся различные исследования: инструментальные, физикальные, лабораторные. Сначала гинеколог узнает, какие жалобы имеет пациентка, а также проводит сбор анамнеза.
Далее следует осмотр влагалища на гинекологическом кресле с помощью расширительных зеркал и пальпаторное исследование. Во время осмотра врач берет мазок выделений из влагалищных стенок, чтобы провести микроскопию, бактериологический посев, анализ ПЦР.
Также берется мазок на цитологическое исследование.
Для более детального изучения опухоли проводится кольпоскопия. Во время процедуры доктор использует расширяющие влагалище зеркала и осматривает стенки и само новообразование через кольпоскоп с многократным увеличением.
После этого больную отправляют на биохимический анализ крови, чтобы определить, нет ли инфекционных заболеваний, например, вируса папилломы человека, а также на исследование крови, на наличие онкомаркеров.
Если врач подозревает рак влагалища, необходимо проведение прицельной биопсии, при которой проводится забор небольшого кусочка опухоли для дальнейшего гистологического исследования. После диагностики рака влагалища врач назначает лечебные мероприятия.
Лечение
Лечение доброкачественных опухолей влагалища, если они не растут и не приводят к нарушению функциональности мочеполовых органов, заключается в наблюдении. В других случаях проводится консервативная терапия или оперативное вмешательство:
- при папилломах применяется Солковагин;
- врач также может иссекать или вылущивать опухоль из подслизистого слоя;
- может проводиться лигирование или пересекание ножки новообразования, если она имеется;
- если существует угроза повреждения окружающих тканей, то стенка кисты может иссекаться частично, после чего края оставшейся части лигируются, а образовавшаяся полость дренируется;
- применение криодеструкции помогает разрушить новообразование при помощи жидкого азота;
- с помощью электрокоагуляции или плазмокоагуляци опухоль и ее сосуды прижигаются или выпаиваются;
- проведение склеротерапи проводится для того, чтобы купировать сосуды, питающие опухоль, специальными препаратами.
Для полного удаления шишки может применяться радиоволновая терапия, лазеротерапия или стандартная операция скальпелем. После проведения лечения врач назначает пациентке необходимые медикаменты (витамины, антибиотики, иммуностимуляторы). После лечения рекомендуется в течение двух месяцев воздерживаться от половой близости и физических нагрузок.
Лечение рака влагалища зависит от общего состояния больной, ее возраста, стадии распространения онкологического процесса на окружающие органы, а также от наличия метастазов. Злокачественная опухоль обязательно подлежит хирургическому удалению. Операция может проводиться несколькими способами в зависимости от распространения опухоли:
- удаляется верхняя часть влагалища (частичная вагинэктомия);
- иссекается всё влагалище и окружающие лимфатические узлы (радикальная вагинэктомия);
- удаляется влагалище, матка, яичники, мочевой пузырь, кишечник, регионарные лимфоузлы (экзентерация органов МТ).
Также назначаются химиотерапия и лучевая терапия. Они же могут быть альтернативой операции, если пациентка имеет противопоказания к хирургическому вмешательству, или на четвертой стадии рака, когда операция уже не проводится.
- Химиотерапия. Данный метод может проводиться до оперативного вмешательства и позволяет уменьшить размер новообразования. Лечение химическими препаратами после удаления опухоли помогает убить ее остатки и отдаленные метастазы. К сожалению, такой метод лечения убивает не только злокачественные клетки, но и здоровые, приводя к ряду негативных эффектов. У женщины выпадают все волосы на голове и на теле (в том числе и брови с ресницами), может возникнуть вздутие, тошнота, рвота, головная боль, отечность. После химической терапии падает иммунная система женщины, и она становится подверженной инфекционным заболеваниям. Поэтому врач обязательно назначает пациентке иммуномодуляторы и витаминные комплексы.
- Лучевая терапия. Облучение проводится в комплексе с химиотерапией, что повышает его эффективность. Такая процедура может поводиться местным путем, когда лучи направлены именно на новообразование, или локальным, когда облучается вся женщина, что помогает удалить метастазы. Локальная лучевая терапия обладает теми же побочными эффектами, что и химиотерапия, но в менее выраженной степени.
- Гормональная терапия. Лечение с применением гормональных препаратов назначается, если женщине было проведено радикальное хирургическое вмешательство по удалению органов малого таза, в частности, яичников. В таком случае назначается пожизненная заместительная гормональная терапия.
После лечения рака требуется некоторое время на восстановление организма, поэтому женщина должна четко выполнять все врачебные предписания и придерживаться рекомендаций.
При помощи народной медицины новообразования во влагалище любого характера вылечить невозможно.
Народные средства могут только убрать некоторую симптоматику, в том числе часть побочных эффектов после прохождения химиотерапии. После того как была проведена вагинэктомия, врачи проводят реконструктивную операцию, в ходе которой берут из бедра или ягодицы лоскут кожи, формируют из него влагалище и проводят приживление на место удаленной.
Профилактика и прогноз
Доброкачественные влагалищные новообразования имеют благоприятный прогноз при своевременном обращении к доктору. После оперативного удаления опухоли женщина может успешно забеременеть, выносить и родить ребенка.
Если опухоль была злокачественная, то прогноз будет зависеть от того, какую стадию имела патология на момент начала лечения, какими способами проводилась терапия.
После вигинэктомии женщина уже не сможет испытать вагинальный оргазм, но при сохранении клитора пациентка во время секса будет испытывать клиторный оргазм.
После облучения вагина может укорачиваться и сужаться, что может потребовать использования гормональных увлажняющих средств перед половым контактом.
Прогноз жизни после полного удаления органов малого таза составляет пятьдесят процентов, а при лечении рака на ранних стадиях пятилетняя выживаемость около восьмидесяти пяти процентов.
Чтобы предотвратить возникновение вагинальных опухолей, необходимо сократить факторы риска, а также дважды в год проходить плановый осмотр у гинеколога.
Источник: https://rakuhuk.ru/opuholi/vo-vlagalishche
Не торопитесь бить тревогу: шишку во влагалище надо лечить!
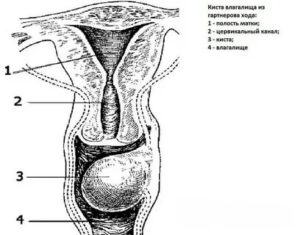
Киста во влагалище развивается без каких-либо симптомов и чаще обнаруживается на профилактических осмотрах. Если киста достигает больших размеров, она может нагнаиваться и препятствовать половой жизни.
Форма – овоидная или круглая, консистенция чаще мягкая, реже – тугоэластичная. Киста может выходить в полость влагалища, а может быть и в глубине мягких тканей. При пальпации кисты болезненных ощущений нет.
Киста – это доброкачественная опухоль. Различают врожденные и приобретенные кисты. Врожденные возникают еще в утробе матери. Приобретенные кисты возникают после травм влагалища.
Киста во влагалище
Встретить новообразования доброкачественного и злокачественного роста можно у женщин в возрасте от двадцати до пятидесяти лет, но бывают случаи, когда с патологией деления клеток сталкиваются и молодые девушки, а также женщины после наступления менопаузы. Учеными не выяснены точные причины, которые приводят к развитию болезни, однако есть факторы, способные спровоцировать рост и деление атипичных клеток. К ним относятся:
- вагинит и воспалительные заболевания мочеполовой системы хронического течения;
- ВПЧ (вирус папилломы человека);
- курение и алкоголизм;
- воздействие на организм химикатов;
- раздражение слизистой оболочки влагалища инородными предметами (пессарий, тампоны, менструальные капы, интимные игрушки и т.д.);
- сбои в работе эндокринной системы;
- иммунодефицитные состояния;
- частые стрессы;
- ранее начало половой жизни;
- частая смена половых партнеров;
- ранняя (до 18-ти лет) или поздняя (после 30-ти лет) первая беременность;
- большое количество абортов.
Часто патология развивается первично, но возможно также возникновение опухоли по причине метастазирования из других органов, чаще при раке шейки матки.
Опухоль во влагалище
Опухоль развивается бессимптомно. Чаще опухоль во влагалище – это миома, фиброма, липома и фибромиомы. Бывает, что при росте опухоли возникают тянущие боли, боль при половом акте, дискомфорт во влагалище, нарушение мочеиспускания, чувство инородного тела. Величина опухли, может достигать размеров куриного яйца.
Шишка у входа во влагалище
Однажды совершая обычные гигиенические процедуры, женщина обнаруживает, что у нее шишка возле влагалища. Конечно, такая находка вызовет испуг, ведь в голову сразу лезут самые разные мысли. Некоторые даже попытаются самостоятельно удалить нарост, отковыривая его ногтем или еще чем-то, на что хватит фантазии. Делать этого нельзя ни в коем случае!
Для начала важно разобраться, что из себя представляет шишка у входа во влагалище, а поможет вам в этом только врач. Либо он тут же успокоит пациентку, либо же после обследования предложит схему лечения.
В любом случае стоит посетить своего гинеколога, дабы не истязать себя мрачными мыслями.
В данной статье мы расскажем, какие бывают уплотнения и какие симптомы их сопровождают, а также как специалист проводит диагностику.
Бартолинит
Чаще всего возникает именно бартолинит — воспаление, при котором поражаются бартолиновы железы, находящиеся у основы половых губ. И проявляется болезнь как шишка на входе во влагалище, из-за того, что в закупоренном протоке скопился гной.
Появление экссудата связано с размножением бактерий, таких как микоплазмы, трихомонады, хламидии, гонококки. В более простых случаях речь идет о кишечной палочке, стафилококках, стрептококках или же об известных многим грибах кандида. В таком случае шарик около влагалища не что иное, как абсцесс.
Основные симптомы бартолинита:
- гиперемия кожных покровов около пораженного участка;
- набухание железы;
- боли при прикосновении или движении;
- повышенная температура тела;
- вход во влагалище временно перекрыт.
Абсцесс может быть как ложным, так и истинным. Если возле влагалища уплотнение вызвано истинным абсцессом, тогда ткани, где находится железа, как бы расплавляются, усиливая перечисленные выше симптомы.
При таком гнойном воспалении близлежащие лимфоузлы тоже увеличиваются, могут отекать наружные половые губы. Общее самочувствие нарушается — женщина ощущает слабость, особенно если повышена температура.
Вскрытый абсцесс может опорожниться не полностью, тогда есть риск рецидивов.
При переходе бартолинита в хроническую форму во время месячных происходит обострение. Кроме того, шишка у входа во влагалище появится вновь при ослабление иммунитета или при наличии других хронических заболеваний.
Когда минует острый период, на месте образования может появиться киста — уплотнение, напоминающее о себе легким дискомфортом во время смены положения тела или при перемещениях.
Итак, мы выяснили, что бартолинит — это болезненная шишка около влагалища, причиной появления которой являются микробы, вызывающие воспаление желез.
Киста
Довольно редко новообразование представляет собой кисту, но узнать особенности данной патологии не будет лишним. Киста — это полость, заполненная либо жидкостью, либо тканями эпителия.
Шарик на входе во влагалище имеет стенки и содержимое. Появиться он может из-за травмы или же с самого рождения. Женщина узнает о своей проблеме на осмотре, поскольку киста ее никак не беспокоит благодаря своим небольшим размерам. Если же уплотнение большое, то тогда могут возникнуть следующие симптомы:
- чувство, что что-то мешает;
- неприятные ощущения при занятиях сексом;
- проблемы с мочеиспусканием и дефекацией.
При осмотре киста такая же, как и остальная кожа — гладкая и безболезненная. При присоединение бактерий появятся боли и выделения из нее. Она может вскрыться самостоятельно в таком случае.
Опухоли
Шишка при входе во влагалище может быть липомой, фибромой или же фибромиомой. Эти новообразования носят доброкачественный характер. Появляются они из влагалищных стенок. Признаков усиленного роста не демонстрируют. Симптоматика обычно отсутствует, если размер опухоли небольшой. Их обнаруживают при осмотре на передней части влагалища.
Карцинома
Самая опасная шишка рядом с влагалищем — карцинома. Она представляет собой раковую опухоль. Чаще всего карцинома вторична и распространяется из матки, шейки посредством метастаз. Некоторые пациентки не предъявляют жалоб. Обычно же для карциномы характерны такие симптомы:
При разрастании опухоли могут появиться нарушения процесса дефекации и мочеиспускания. Конечно, общее состояние женщины также страдает из-за интоксикации. Если у вас возле влагалища опухоль, первым делом исключите карциному. Особенно в том случае, если вы достигли менопаузы.






