Очаги в головном мозге на МРТ при каких заболеваниях, глиоз, пятна
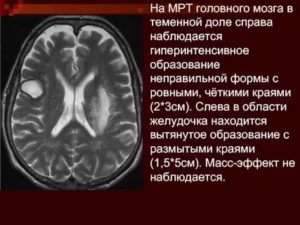
Что обеспечивает жизнь человека — это правильное функционирование головного мозга. Именно от его работы зависит деятельность каждого органа. Любая травма и болезни могут привести к тяжелой форме заболевания, к параличу и даже летальному исходу.
Предупредить развитие болезней, правильно назначить лечение при травмах различных степеней тяжести, обеспечить жизнедеятельность всего организма человека, а не только мозга — это задача посильна только квалифицированным специалистам.
Значителен по количеству набор диагностических исследований и современных приборов, с помощью которых можно проникнуть в сам мозг и увидеть, что там происходит.
Еще совсем недавно единственным способом увидеть патологические изменения, очаги в головном мозге можно было только с помощью рентгеновского обследования.
Порой и этот метод не давал точных результатов, и хирурги уже во время операции встречались с последствиями травмы или болезни.
Чтобы предотвратить последствия такой «неожиданности», врачам приходилось прямо на месте решать, что делать дальше, и никто при этом не давал гарантии благоприятного исхода.
МРТ (магнитно-резонансная томография) стала своего рода панацей в вопросе обследования головы человека без вмешательства хирургов, без нарушения целостности костей черепа, без риска подвергнуть человека рентгеновскому облучению.
Сравнительно молодая методика за последние десять лет стала весьма востребованной.
Это один из самых точных и безопасных способов обследования организма человека, определяющий патологические очаги в головном мозге на МРТ, при каких заболеваниях они появляются.
Расшифровка — это ряд снимков, число их не менее 6. Получается поэтапный ряд снимков во всю толщину мозга начиная с его поверхности. Так можно увидеть последствия травмы или болезни, объем и месторасположения.
Для специалиста — это ценная информация, логически выстроенная цепочка. Также в МРТ изображение может быть и объемным.
Такой снимок дает возможность в проекции посмотреть, где и как расположены повреждение или включения.
Правильно прочитать результат магнитно-резонансной томографии и расшифровать его может только узкий специалист — врач лучевой диагностики при наличии длительного практического опыта. Без специального медицинского образования и долговременной практики сделать правильные выводы, глядя на результаты магнитно-резонансной томографии, практически невозможно.
Особенности проведения МРТ
Магнитно-резонансная томография любого органа в виде результата обследования выдается на руки пациенту. Расшифровку данных представляет специалист.
Существует множество медицинских книг, в которых могут содержаться изображения с наиболее типичными возникающими патологиями. Но необходимо понять, что не бывает двух идентичных заболеваний головного мозга, как двух абсолютно одинаковых людей.
Поэтому каждый результат магнитно-резонансной томографии — это единственный случай.
Постановка диагноза любого заболевания сама по себе требует знаний и опыта, что же говорить о постановке диагноза заболеваний головного мозга.
Магнитно-резонансная томография в этом случае играет важную роль, позволяет собрать самые сложные «пазлы» и понять картину всего течения болезни. Также необходимо сказать, что МРТ — это не приговор.
Для постановки точного анализа нужно магнитно-резонансная томография и ряд других анализов, развитие болезни, его симптоматика.
Существует множество болезней, которые можно выявить с помощью этой диагностики:
- повреждения и заболевания коры головного мозга;
- нарушения кровообращения, приводящие к глиозу сосудистого генеза и инсульту, закупоренности сосудов;
- новообразования, воспалительные процессы;
- патологические очаги в головном мозге на МРТ;
- степень повреждения мозга и последствия после полученных травм;
- нарушения движения жидкости головного мозга и другое.
Норма магнитно-резонансной томографии
Что значит «норма на МРТ головного мозга» — это результаты МРТ здорового человека. Оцениваются данные по нескольким параметрам:
- структуры развиты правильно и полноценно, нет смещений;
- магнитно резонансный сигнал в норме;
- извилины и борозды в норме, не имеют включений, воспалений и изменений в структуре;
- такие части мозга, как турецкое седло, гипофиз четко видны и не имеют патологий;
- периваскулярное, субарахноидальное пространство развито нормально и не имеет патологий;
- желудочковая система имеет нормальные стандартные размеры (ни увеличена и ни уменьшена), патологий нет;
- слуховые проходы, носовые пазухи, а также глазницы четко визуализируются, имеют нормальные размеры и правильные формы;
- общая оценка — это когда нет очаговых изменений, мозговые ткани развиты в норме, сосуды головного мозга правильной формы, не имеют диффузных изменений, равномерно заполнены, нет кровотечений, тромбов и гнойных образований различного размера.
Магнитно-резонансная томография никак не влияет на сам мозг, не изменяет его структуру. В отличие от рентгена МРТ не ограничивается в частоте проведения, можно делать так часто, как потребуется.
Противопоказаний явных нет, к тому же, МРТ назначается только по направлению врача, выдаваемое после обследования.
К противопоказаниям можно отнести, к примеру, невозможность спокойно лежать около получаса (30 минут).
Это может быть по причине психического состояния человека или других заболеваний, не позволяющих лежать неподвижно продолжительное время.
Нельзя проводить МРТ, если у пациента есть какие-либо металлические имплантаты, инсулиновый насос или кардиостимулятор. На сам аппарат МРТ это не повлияет, а функции металлических элементов в теле человека могут быть нарушены.
Патология на МРТ, очаги глиоза в головном мозге
Патология может иметь различный характер: это могут быть отдельные включения, изменения в развитии целого отдела головного мозга, различные осложненные состояния, образовавшиеся после полученной травмы.
Глиоз — это отдельная патология мозга, которую можно определить только с помощью МРТ (количество образований, где расположены очаги и каким образом они локализованы). Глиоз — одно из заболеваний, не имеющее четко выраженных симптомов, поэтому МРТ может дать ответ, обследовав мозг и объяснив появившиеся недомогания, упростив поиск причин осложнений, появляющихся на фоне глиоза.
Глиоз представляет собой шрамы, черные точки от патологически разрастающихся глиозных клеток, которые со временем могут расширяться и уплотняться. Клетки глии замещают поврежденные нейроны.
И это неестественное изменение: когда так происходит, значит, это образования патологические. Обычно глиоз развивается на фоне перенесенных заболеваний.
Чаще всего он определяется случайно, при обследованиях общего плана или после перенесенных серьезных болезней или травм.
На снимке очаги глиоза выглядят как белые пятна, или черные пятнышки и точки. Количество таких включений можно подсчитать с помощью числа клеток ЦНС (центральной нервной системы) и клеток глии на одну единицу объема. Число клеток уже образовавшихся подобных разрастаний прямо пропорционально объему заживленных повреждений в области мягких тканей головы.
Образование глиоза, как уже говорилось выше, может происходить вследствие ряда заболеваний, к ним можно отнести энцефалит, эпилепсию, гипертонию (продолжительную), энцефалопатию, рассеянный склероз, туберкулезный склероз — заболевания, связанные с ЦНС.
Важно! Глиоз может образоваться и после родов у ребенка вследствие кислородного голодания, но, как правило, это не влияет на развитие самого малыша в первые дни жизни.
Если глиоз есть, то проявится он на 2–6-м месяце жизни ребенка в виде неправильного психического и физического развития, также может пропасть ряд жизненно важных рефлексов (глотательный, к примеру).
Затем ситуация только усугубляется, и такие детки не доживают до 2–4-х лет.
Симптоматика глиоза неточная, но можно выявить ряд наиболее характерных проявлений, а именно:
- скачки давления;
- постоянные головные боли, носящие хронический характер;
- развитие и проявление болезней ЦНС.
Последствия очагов такого типа следующие:
- нарушение кровообращения в головном мозге, а также нарушение кровообращения во внутренних органах и тканях;
- появление и прогрессирование рассеянного склероза;
- гипертонические кризы;
- болезнь Альцгеймера.
Важно также заметить, что абсолютной нормы развития человеческого мозга нет ни у одного человека. Фактически врачи, формируя диагноз, отталкиваются от ряда детальных результатов МРТ:
- наличие образований, их количество, форма, контуры и расположение;
- четкость образования и пятен;
- образующиеся тени и просветления;
- возможные дефекты и интенсивность самого снимка магнитно-резонансной томографии;
- учет особенностей отдельно взятой болезни головы, и каким образом она отображается на снимке (рентгенологические синдромы).
МРТ — один из методов обследования, но благодаря магнитно-резонансной томографии можно уже на ранних стадиях распознать развитие болезни мозга, поставить верный диагноз и подобрать наиболее правильную тактику лечения.
Источник: https://mrtu.ru/golovnoj-mozg/ochagi-v-golovnom-mozge-na-mrt-pri-kakih-zabolevaniyah.html
Причины появления пятен на МРТ головного мозга
Получая на руки снимки после МРТ головного мозга, пациент рассматривает их, несмотря на то, что у него нет специальных знаний для расшифровки результатов обследования. Но даже ему становится понятно, что есть какие-то патологии, если он видит точки или пятна белого цвета, резко выделяющиеся на общем фоне. Выясним, какие могут быть причины белых пятен на МРТ снимках головного мозга.
Периваскулярные пространства Вирхова-Робина
Периваскулярными пространствами называют жидкость, скапливающуюся вдоль кровеносных сосудов, питающих головной мозг. Другое их название – криблюры. Они есть у каждого человека, но обычно они маленькие и не визуализируются на снимках исследуемого органа.
При нарушении мозгового кровообращения криблюры расширяются. Поскольку они заполнены ликвором –спинно-мозговой жидкостью. В них содержится большое количество атомов водорода. И в этой области сигнал отклика будет высокой интенсивности, что видно на снимках как пятно белого цвета.
Расширенные периваскулярные пространства выявляются у многих пациентов. Чаще всего они неопасны. Точно определить, опасны ли криблюры в частных случаях, сможет невролог.
Демиелинизирующие патологии
Демиелинизация – это патологический процесс, поражающий миелиновую оболочку нервных волокон. Характер повреждений зависит от их причины. Она может быть:
- Врожденной (наследственная предрасположенность к болезни).
- Приобретенной (демиелинизация развивается в результате воспалительных процессов в головном мозге).
Вот при каких заболеваниях видны демиелинизирующие очаги в головном мозге на МРТ:
- Миелинопатия;
- Лейкоэнцефалопатия;
- Рассеянный склероз.
Обычно, демиелинизирующие очаги выглядят как множественные белые точки. Пациент может воспринять их за криблюры, потому что они похожи. Отличить их друг от друга может только специалист по степени выраженности и локализации повышенного сигнала.
Глиоз в мозговом веществе
Глиозом головного мозга называют процесс замещения нейронов глиальными клетками. Это не самостоятельное заболевание, а следствие других болезней.
Патология в виде очагов глиоза на МРТ обычно обнаруживается при следующих заболеваниях:
Глиальные клетки выполняют работу, которую должны были выполнять погибшие нейроны. Именно благодаря им восстанавливаются функции нервной системы после перенесенных травм.
Единичные мелкие очаги можно обнаружить только на МРТ. Обычно при этом нет никаких других симптомов.
Если же основная болезнь продолжает убивать нейроны, вырисовывается клиническая картина, а на МР-снимках видны уже множественные патологические очаги головного мозга.
МРТ помогает выявить наличие глиоза, но в большинстве случаев не говорит, чем изменения были вызваны. Особенно трудна дифференциальная диагностика дисциркуляторной энцефалопатии с рассеянным склерозом. Для расшифровки результатов понадобится помощь как минимум двух специалистов с большим опытом: невролога и нейрорадиолога.
Отеки мозгового вещества
Белые пятна на МРТ могут свидетельствовать об отеках мозговой ткани. Они развиваются на фоне:
- опухолей;
- травм;
- ишемии;
- воспаления;
- кровоизлияния.
На начальной стадии заболеваний с помощью МРТ обнаруживаются признаки перифокального отека в виде светлых пятен в зоне пораженного участка органа.
Если не восстановить нормальное кровообращение, то развивается генерализированный отек. Головной мозг набухает.
На МРТ это видно по смазанной картине, на которой не просматриваются структуры органа, так как все они подают томографу сигнал высокой интенсивности.
Очаги болезни Альцгеймера
С помощью МРТ можно диагностировать и следить за течением болезни Альцгеймера. Очаговые образования при этом заболевании окрашиваются не в белый, а в почти черный цвет. Это связано с атрофическими процессами, происходящими в органе, который начинает уменьшаться в размерах.
Пораженные области плохо откликаются на посылаемый им радиосигнал, поэтому их называют участками с низкой интенсивностью сигнала. Особенно хорошо визуализируется дистрофия задних отделов головного мозга.
Магнитно-резонансная томография выявляет структурные нарушения головного мозга.
Поэтому данный метод исследования полезен при диагностике заболеваний, вызывающих изменения в структуре органа и пронизывающих его кровеносных сосудов.
Отличить снимок здорового головного мозга от снимка с патологическими очагами может любой человек. Но поставить диагноз сможет только врач после длительного изучения результатов МРТ.
Источник: https://diagme.ru/mrt/golova-i-sheya/ochagi
Очаговое поражение головного мозга что это такое?
Разрушение структур ЦНС бывает очаговым и диссеминированным, то есть имеющим множественные зоны повреждения. Определить, как идет процесс, позволяет МРТ (магнитно-резонансная томография). С помощью нее врач-диагност визуально (по снимкам) оценивает состояние нервной ткани.
Очаговое поражение головного мозга – что это такое и как оно проявляет себя? В первую очередь – это симптом патологии, из-за которой на одном из участков органа происходит нарушение работоспособности соответствующих структур, о чем сигнализирует появление неврологических отклонений.
Типы
Снимки МРТ позволяют выявить все патологии, которые затрагивают ткани головного мозга. Зоны поражения определяю по изменению окраски, эхогенности отдельных участков коры или других структур органа. С помощью полученных данных специалисты измеряют площадь разрушенного участка, а также прогнозируют процесс развития патологии.
Очаговое поражение головного мозга может быть следствием:
- Демиелинизации;
- Наличия новообразований;
- Отека тканей;
- Нарушения кровообращения;
- Глиоза (замещение функциональных клеток глиальной тканью).
Проявления патологии зависят от места расположения очага поражения. Поэтому МРТ-диагностика считается самым информативным методом выявления заболеваний ЦНС.
По характеру расположения очаги поражения головного мозга бывают:
- Юкстакортикальные;
- Перивентрикулярные;
- Лакунарные.
Юкстакортикальные очаги поражения нервной ткани характерны для рассеянного склероза. В этом случае они располагаются максимально близко к коре головного мозга.
При описании МРТ-картины специалисты рекомендуют употреблять именно это определение, так как термин «подкорковые» не может передать полностью характер распространения патологии – он описывает любые изменения в белом веществе вплоть до желудочков.
Перивентрикулярное расположение очагов разрушения диагностируется при гипоксически-ишемическом поражении вещества мозга. В этом случае они располагаются вблизи желудочков.
Лакунарные очаги поражения являются следствием повреждения глубинных артерий. Они располагаются в толще белого вещества вдоль кровеносных сосудов. Обычно их диаметр варьируется в пределах 1–20 мм.
Демиелинезация
Характеризуется наличием областей разрушения миелиновой оболочки нервных волокон. Из-за этого на участке головного мозга нарушается передача нервных импульсов между нейронами, что негативно сказывается на работоспособности ЦНС.
Разрушение тканей по этому типу наблюдаются при рассеянном склерозе, мультифокальной лейкоэнцефалопатии, болезни Марбурга, остром диссимулирующем энцефаломиелите, болезни Девика.
При этих заболеваниях Мрт-картина идентична: на снимках хорошо визуализируются единичные или множественные белые пятна, которые располагаются в одном или нескольких отделах мозга. Размер областей зависит от степени заболевания, что подтверждается наличием и силой неврологических отклонений.
Пространства Вирхова-Робина
На данный момент единого представления о периваскулярных пространствах нет. Некоторые ученые считают, что они окружают только артерии, а другие – все крупные кровеносные сосуды, пронизывающие головной мозг. Одни описывают их, как пространство, которое располагается между стенкой сосуда и нервной тканью, другие – как естественное продолжение подпаутинной и мягкой мозговой оболочки.
Первикулярные пространства выполняют сразу несколько функций:
- Участвуют в циркуляции ликвора;
- В них происходит обмен веществ между ликвором и тканями мозга;
- Являются частью гематоэнцефалического барьера;
- Содержат иммунокомпетентные клетки, то есть с помощью них происходит иммунорегуляция в тканях органа.
Периваскулярные пространства занимают небольшой объем, поэтому у здорового человека на МРТ-снимке их не видно.
При опасных состояниях, например, перед инсультом, у заболевшего повышается ВЧД за счет увеличения объема спинномозговой жидкости. Это ведет к расширению полости между сосудами мозга и нервной тканью. Вместе с этим процессом повышается эхогенность участка, что на Мрт-снимке проявляется в виде возникновения белого пятна.
Отек мозгового вещества
Характеризуется накоплением жидкости в клетках головного и межклеточном пространстве. За счет этого увеличивается объема органа и повышается внутричерепное давление.
В зоне поражения на МРТ-снимке присутствует светлое пятно, которое по мере усугубления процесса увеличивается и постепенно охватывает весь орган.
Очаги глиоза
Появляются в результате замещения функциональных структур головного мозга на соединительную ткань. Являются следствием дегенеративных процессов в ЦНС – недостатка кислорода, энцефалопатии, рассеянного склероза, энцефалита.
Причины
О том, какие очаги в головном мозге на МРТ при каких заболеваниях выявлены может рассказать только врач. И поэтому, необходимо проведение диагностики и получения данных после исследования.
Очаги поражения нервной ткани в головном мозге присутствуют на МРТ-снимках при следующих заболеваниях:
- Атеросклероз;
- Ангиопатия;
- Гипертония;
- Рассеянный склероз;
- Васкулит;
- Болезнь Бенье;
- Нейросифилис, клещевой боррелиоз;
- Прогрессирующая мультифокальная лейконцефалопатия;
- Рассеянный энцефаломиелит.
Их наличие может быть следствием отравления угарным газом, ЧМТ, ее осложнений, контузии.
У маленьких детей хромосомный сбой, гипоксия, неправильный образ жизни беременной также могут спровоцировать появление множественных очагов поражения головного мозга.
Симптомы
Патологии ЦНС, которые характеризуются наличием очагов поражения, проявляют комплекс схожих симптомов:
- Цефалгия, или головная боль. Отмечается в большинстве случаев, носит постоянный характер и усиливается по мере усугубления заболевания.
- Быстрая утомляемость, заторможенность, ухудшение концентрации внимания, снижение памяти, интеллекта.
- Отсутствие эмоций, апатия. Заболевшего перестают радовать прежние источники удовольствия, постепенно теряется интерес к жизни.
- Нарушаются процессы «сон-бодрствование».
- При наличии очагов возбуждения отмечаются эпилептические припадки.
В зависимости от места расположения патологического участка у пациента могут наблюдаться:
- Отсутствие самоконтроля и самокритики (при разрушении лобной части больших полушарий);
- Нарушение социальных норм (очаги располагаются в толще органа);
- Появляется раздражительность, злость, поведение выходит за рамки нормального: больной ведет себя вызывающе, странно, импульсивно.
По мере усугубления заболевания проявления поражения структур ЦНС усиливаются.
Диагностика
Обнаружить очаги поражения вещества головного мозга позволяет МРТ-диагностика. В процессе ее проведения врач-диагност получает серию снимков послойного изображения структур органа, по которым впоследствии ставится диагноз.
Также с ее помощью можно выявить причину произошедших изменений:
- Если единичный очаг поражения располагается в правой лобной доле, то это указывает на хроническое повышение артериального давления или на перенесенный ранее гипертонический криз.
- Наличие мелких диффузных изменений в коре свидетельствует о развитии заболеваний сосудистого генеза.
- Если очаги демиелинизации находятся в теменной зоне полушарий, то это означает, что у заболевшего нарушено кровообращение в позвоночных артериях.
- При болезни Альцгеймера или болезни Пика на снимках отмечается наличие множества черных точек. Они свидетельствуют о некрозе нервной ткани.
- Ярко-белые точки сигнализируют об остром нарушении кровоснабжения органа.
- Одиночные очаги глиоза свидетельствуют об эпилепсии, гипоксии, хронической гипертонии, родовой травме.
- Единичные субкортикальные гиподенсные очаги регистрируются после инфаркта и ишемии головного мозга.
Подтверждается диагноз во время приема невролога. Он, проводя специальные тесты, оценивает работу ЦНС: реакцию, рефлексы, координацию движений, синхронность мышц-сгибателей и разгибателей. Психиатр изучает психическое состояние заболевшего: восприятие окружающего мира, когнитивные способности.
Лечение
Терапия при очаговом поражении головного мозга направлена на устранение причины возникновения изменений и восстановление функций органа.
Например, если патологию вызвало заболевание, характеризующееся повышением артериального давления, то пациенту предписывается прием препаратов, снижающих АД. Это могут быть мочегонные, блокаторы кальциевых каналов, или бета-адреноблокаторы.
Восстановление мозговой активности и устранение патологических явлений осуществляется с помощью препаратов, повышающих метаболизм в нервных тканях: ноотропов. Также применяются средства улучшающие кровоснабжение, реологические свойства крови, понижающие потребность к кислороду.
Симптоматическое лечение направлено на снижение проявлений патологии: прием противосудорожных, противоэпилептических препаратов, антидепрессанты, при чувстве тревоги – транквилизаторов.
Источник: https://GolovaiMozg.ru/zabolevaniya/nevrologiya/ochagovoe-porazhenie-golovnogo-mozga-chto-eto-takoe
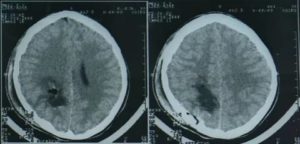
Затемнение в головном мозге что это — Лечение гипертонии
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Медицинский термин «сосудистый генез» возник от религиозного учения о генезисе (происхождении, зарождении). Смысл привязан к причинам и механизмам развития заболеваний артерий и вен головного мозга.
По артериальным сосудам кровь поступает из бассейна сонной и позвоночной артерии. А вены образуют систему оттока отработанных шлаков из клеток и межклеточного пространства.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Любые нарушения сосудистого характера влекут за собой более или менее тяжелые изменения в функционировании мозга (диффузные и очаговые).
Внутри головного мозга кровообращение поддерживается посредством виллизиева и спино-вертебрального кругов. К корковому слою и подкорковому белому веществу полушарий отходят самые крупные ветки мозговых артерий:
- передняя,
- средняя,
- задняя.
Между ветками существуют анастомозы, которые образуют вспомогательное коллатеральное снабжение, если по какой-то причине не справляются основные артериальные стволы.
Такая организация сосудистой структуры позволяет компенсировать на первых порах недостаток поступления крови при поражении основных артерий.
Серое вещество головного мозга снабжено сосудами в 4–5 раз больше, чем белое (особенно III, IV и V слои коры). Мелкие капилляры обеспечивают постоянный интенсивный метаболизм в нейронах.
Отток начинается с венозной части капилляров и направляется в венозные синусы, затем в яремную и верхнюю полую вену. Важно, что по этому пути осуществляется сброс лишней жидкости из желудочков. Затруднения венозного генеза могут вызвать повышение внутричерепного давления и гидроцефалию.
Что происходит с сосудами?
Наиболее частым повреждениям подвергаются артерии. Изменения возникают внезапно (остро) или формируются долгие годы (хронически). При гистологическом исследовании обнаруживают:
- гиперплазию (разрастание) внутренней оболочки;
- уменьшение эластических свойств за счет потери в структуре стенки соответствующих волокон;
- атеросклеротические бляшки на разной стадии развития;
- внутрисосудистые тромбы и эмболы;
- аневризматические расширения с образованием кист;
- разрыв артерий и вен с образованием гематом;
- воспаление стенок (васкулит).
Изучение процессов аутоаллергии при системных коллагенозах, диатезах выявило изменения мозговой ткани и сосудов аллергического характера, вызванные комплексами антител.
Коронарография с контрастным веществом позволила выявить:
- врожденные или посттравматические изменения в виде гипоплазии (недоразвития);
- атипичное расположение и направление;
- уменьшение диаметра артерий, затрудняющее развитие анастомозов;
- зависимость тока крови от механических препятствий, образованных опухолью, сдавлением.
Вены чаще всего страдают от флебитов и тромбозов. Они являются последствием травм головы. Развиваются при восходящем тромбообразовании или сдавлении яремной и верхней полой вен. Воспалительный процесс часто переходит с околоносовых синусов при гайморите, фронтите, утяжеляя основное заболевание.
Какие морфологические последствия вызывают сосудистые изменения?
Изменения артериального русла всегда сопровождаются сужением просвета сосудов. Это могут быть атеросклеротические бляшки, спазм, разрастание оболочек, тромбы. В результате головной мозг недополучает кислород и питательные вещества. Нарушенное кровоснабжение приводит к ишемии отдельных участков.
Если патология развивается остро, то коллатерали не успевают полностью раскрыться и взять на себя компенсацию очаговых потребностей. Ишемическое поражение характеризуется потерей в тканях аденозинтрифосфорной кислоты и фосфокреатинина, что снижает возбудимость клеток коры, лишает их энергии.
При хронической патологии процесс ишемизации идет более медленно, что дает возможность защитить нейроны лекарственными препаратами, развиться вспомогательному кровообращению.
Клинически это выглядит как:
- преходящее нарушение мозгового кровообращения;
- острый ишемический инсульт;
- хроническая мозговая недостаточность.
Венозный застой способствует повышению внутричерепного давления в желудочках мозга. Этот фактор также ведет к набуханию и сдавлению тканевых структур. Без лечения неизбежна потеря части функций мозговых ядер.
Причины сосудистых проблем
Генез повреждения сосудов неотделим от механизма развития основного заболевания и провоцирующих факторов. «Толчком» для начала повреждения артерий мозга могут быть:
- артериальная гипертензия и гипотония;
- сахарный диабет с метаболическими нарушениями;
- курение и алкоголизм, наркотики;
- стрессовые ситуации;
- нарушение обмена липидов, липопротеинов, ожирение;
- дистония вегетативной нервной системы;
- склонность к метеозависимости;
- черепно-мозговая травма;
- двигательная пассивность.
Очаговые нарушения кровообращения обнаруживаются в мозге при:
- системных васкулитах;
- болезнях крови;
- заболеваниях сердца врожденного и приобретенного характера;
- аневризматическом расширении сосудов;
- шейном остеохондрозе.
Как клинически проявляются сосудистые поражения мозга?
Болезни мозга сосудистого генеза в зависимости от степени поражения артериального русла могут вызывать обратимые (транзиторные) симптомы или формировать с помощью компенсаторных возможностей организма клинические проявления, указывающие на локализацию очага максимальных разрушений.
При ишемической болезни мозга начальные изменения нервных клеток вызывают малозаметные нарушения высших корковых функций:
- психики;
- работы органов чувств;
- координации движений;
- вегетатики (потливость, тахикардия).
Они выявляются в случаях нервного перенапряжения, волнения, при стрессовых ситуациях. Затем расстройства принимают характер дисциркуляторных.
Наиболее распространенными проявлениями являются:
- головные боли — очень интенсивные и тупые, локализованные в затылке, надбровьях или по всей голове;
- чувство «шума в голове или в ушах»;
- головокружение;
- ощущение пульсации крови в голове;
- светобоязнь;
- тошнота и рвота;
- слабость в левых, правых или во всех конечностях;
- зябкость рук и стоп;
- затруднение речи;
- нарушение зрения;
- расстройство памяти;
- бессонница.
Объективными признаками являются:
- парезы и параличи мышц;
- асимметрия носогубных складок;
- «парусящее» дыхание;
- патологические рефлексы на руках и ногах.
При венозной недостаточности у пациента наблюдается дополнительно:
- цианотический оттенок губ, носа, ушей, щек;
- отечные нижние веки;
- очаговая симптоматика выражена менее резко.
Головные боли беспокоят после ночи, при наклоне головы (ухудшается отток).
В тяжелых случаях:
- пациент находится без сознания (мозговая кома);
- дыхание хриплое из-за пареза дыхательной мускулатуры и ых связок, аритмичное;
- лицо багровое и одутловатое (при кровоизлиянии в мозг);
- очаговые симптомы зависят от локализации гематомы.
Зависимость клиники от пораженного сосуда
Ишемические признаки отличаются по пораженным веткам артерий мозга.
Закупорка передней мозговой артерии проявляется:
- парезом руки и ноги с противоположной стороны (преобладают симптомы в стопе и кисти руки);
- повышением тонуса мышц сгибателей;
- возможны нарушения речи;
- больной вялый, сознание спутано, реже — болтлив и возбужден.
При нарушенном кровотоке в средней мозговой артерии симптоматика делится на поражение:
- глубоких ветвей, питающих подкорковые центры;
- длинных артериальных веток, снабжающих кору больших полушарий.
Поэтому признаки проявляются различно:
- потерей движений и чувствительности половины тела;
- парезом взора;
- если очаг слева — невозможностью говорить, писать, исчезновением практических навыков.
Закупорка в задней артерии отличается:
- сильными головными болями;
- потерей чувствительности и моторной функции;
- резким снижением памяти;
- зрительными нарушениями.
Психические изменения сосудистой природы
Часто пациенты с сосудистыми нарушениями мозга предъявляют жалобы особого характера, указывающие на изменения психики. Сохраненная критичность сменяется ее потерей, тогда об изменении характера больного человека можно судить по отзывам сотрудников на работе, родственников.
Наиболее типичны:
- нарушения сна (кратковременный, поверхностный);
- постоянная усталость;
- непереносимость яркого света, громких звуков, запахов;
- повышенная раздражительность;
- снижение памяти;
- тревожность, мнительность.
Как подтвердить сосудистые изменения в мозге?
Диагностика начинается с осмотра пациента. контакта с родственниками. Современные аппаратные методы помогают верифицировать диагноз. Применяются:
- ультразвуковое исследование, допплерография сосудов шеи;
- магниторезонансная томография (МРТ);
- реоэнцефалография;
- ангиография на фоне МРТ;
- компьютерная томография.
Подробнее узнать об особенностях диагностики сосудистых заболеваний мозга можно из статьи.
Что такое очаги в белом веществе головного мозга человека
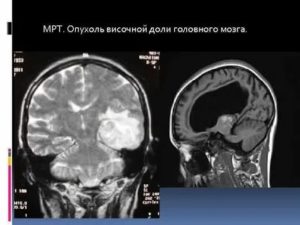
20.03.2019
Очаги в белом веществе головного мозга – это зоны поражения мозговой ткани, сопровождающиеся нарушением психических и неврологических функций высшей нервной деятельности.
Очаговые области вызываются инфекциями, атрофией, нарушением кровоснабжения и травмами. Чаще всего зоны поражения вызываются воспалительными заболеваниями. Однако области изменений могут иметь и дистрофическую природу.
Это наблюдается преимущественно по мере старения человека.
Очаговые изменения белового вещества головного мозга бывают локальными, одноочаговыми, и диффузными, то есть умеренно поражается все белое вещество. Клиническая картина определяется локализацией органических изменений и их степенью. Единичный очаг в белом веществе может и не повлиять на расстройство функций, однако массовое поражение нейронов вызывает нарушение работы нервных центров.
Группы риска
В группы риска входят люди, подвержены таким факторам:
- Артериальная гипертензия. У них повышается риск развития сосудистых очагов в белом веществе.
- Неправильное питание. Люди переедающие, избыточно употребляющие лишние углеводы. У них нарушается обмен веществ, вследствие чего на внутренних стенках сосудов откладываются жировые бляшки.
- Очаги демиелинизации в белом веществе появляются у пожилых людей.
- Курение и алкоголь.
- Сахарный диабет.
- Малоподвижный образ жизни.
- Генетическая предрасположенность к сосудистым заболеваниям и опухолям.
- Постоянный тяжелый физический труд.
- Отсутствие занятий интеллектуальным трудом.
- Проживание в условиях загрязнения воздуха.
Лечение и диагностика
Основной способ найти множественные очаги – визуализировать мозговое вещество на магнитно-резонансной томографии. На послойных
изображениях наблюдаются пятна и точечные изменения тканей. На МРТ видно не только очаги. Этим методом также выявляется причина поражения:
- Единичный очаг в правой лобной доли. Изменение указывает на хроническую гипертензию или перенесенный гипертонический криз.
- Диффузные очаги по всей коре появляются при нарушении кровоснабжения вследствие атеросклероза сосудов головного мозга или.
- Очаги демиелинизации теменных долей. Говорит о нарушении поступления крови через позвоночные артерии.
- Массовые очаговые изменения в белом веществе больших полушарий. Такая картина появляется вследствие атрофии коры, которая формируется в старости, от болезни Альцгеймера или болезни Пика.
- Гиперинтенсивные очаги в белом веществе головного мозга появляются вследствие острого нарушения кровоснабжения.
- Мелкие очаги глиоза наблюдаются при эпилепсии.
- В белом веществе лобных долей единичные субкортикальные очаги преимущественно формируются после инфаркта и размягчения мозговой ткани.
- Единичный очаг глиоза правой лобной доли проявляется чаще всего как признак старения мозга у пожилых людей.
Магнитно-резонансная томография также проводится для спинного мозга, в частности для шейного и грудного его отдела.
Смежные методы исследования:
Вызванные зрительные и слуховые потенциалы. Проверяется способность затылочной и височной области генерировать электрические сигналы.
Люмбальная пункция. Исследуются изменения в цереброспинальной жидкости. Отклонение от нормы указывает на органические изменения или воспалительные процессы в ликворопроводящих путях.
Показана консультация у невролога и психиатра. Первый изучает работу сухожильных рефлексов, координацию, движения глаз, мышечную силу и синхронность мышц-разгибателей и сгибателей. Психиатр исследует психическую сферу больного: восприятие, когнитивные способности.
Очаги в белом веществе лечатся несколькими ветвями: этиотропной, патогенетической и симптоматической терапией.
Этиотропная терапия направлена устранение причины заболевания. Например, если вазогенные очаги белового вещества головного мозга вызваны артериальной гипертензией, пациенту назначается антигипертензивная терапия: набор препаратов, направленных на понижение давления. Например, мочегонные, блокаторы кальциевых каналов, бета-адреноблокаторы.
Патогенетическая терапия направлена на восстановление нормальных процессов в головном мозгу и устранение патологический явлений. Назначаются препараты, улучшающие кровоснабжение мозга, улучшающие реологические свойства крови, понижающие потребность мозговой ткани к кислороду. Применяются витамины. Для восстановления работы нервной системы необходимо принимать витамины группы B.
Симптоматическое лечение устраняет симптомы. Например, при судорогах назначаются противоэпилептические препараты, устраняющие очаги возбуждения. При пониженном настроении и отсутствии мотивации больному дают антидепрессанты.
Если очаги в белом веществе сопровождаются тревожным расстройством, пациенту назначаются анксиолитики и успокаивающие.
При ухудшении когнитивных способностей показан курс ноотропных средств – веществ, улучшающих метаболизм нейронов.
Не нашли подходящий ответ?
Найдите врача и задайте ему вопрос!
Источник: https://sortmozg.com/zabolevaniya/ochagi-v-belom-veshhestve-golovnogo-mozga






