Дисплазия шейки матки: симптомы и способы лечения
Дисплазия шейки матки — это атипическое изменение тканей эпителия влагалища, предшествующее раковому состоянию. Ранняя диагностика способна предотвратить необратимые изменения и онкологию. Обратитесь в КДЦ «ИнтеграМед» (ранее «НДЦ») для проведения диагностики и лечения.
Что такое дисплазия шейки матки
Дисплазия поражает ткани шейки матки на клеточном уровне (этим она отличается от эрозии, появляющейся при поверхностном травмировании). Это заболевание свидетельствует о предраковых процессах в женских органах репродуктивной системы и делится на несколько разновидностей по степени запущенности патологии.
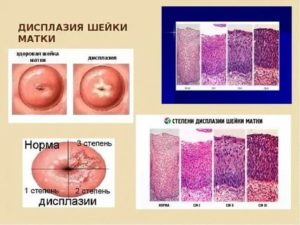
Болезнь нарушает структуру клеток, начиная с самого глубокого слоя (базальтового) и до поверхности слизистых. По локализации поражения дисплазия шейки матки делится на три стадии. Чем глубже пораженный слой, тем тяжелее степень патологии.
- 1 ст. (cin 1) – слабовыраженные изменения строения клеток. Очаг болезни в нижней трети эпителиальных тканей;
- 2 ст. (cin 2) – средняя степень дисплазии, затрагивающая плоский эпителий в нижней и средней его третях;
- 3 ст. – тяжелая дисплазия шейки матки. Это рак, поражающий все слои клеток ткани эпителия.
Причины клеточных структурных изменений
Самая частая причина – это вирусная папиллома по онкогенному типу (на нее приходится до 98% диагностированной дисплазии). Продолжительное бесконтрольное нахождение инфекции папилловируса (до 1,5 лет) провоцирует структурные преобразования в клетках, а некоторые факторы могут ускорить этот процесс:
- иммунодефицит (хронические болезни, прием медикаментов, стрессы, плохое питание и т.д.);
- никотин (в т.ч. пассивный) увеличивает риск болезни вчетверо;
- гормональные нарушения (климакс, беременность, гормонотерапия);
- ранние роды;
- травмы шейки матки.
Симптомы заболевания
Как самостоятельная патология дисплазия шейки матки почти не имеет симптомов и выраженного болевого синдрома. Чаще всего к болезни присоединяется микробное поражение (кольпит, цервицит) и на их фоне появляется некоторая симптоматика:
- зуд, жжение;
- выделения странной консистенции и запаха;
- кровяная примесь.
Также дисплазия нередко сопровождает половые инфекции (гонорею, хламидиоз) и остроконечную кондилому на наружных половых органах и заднем проходе. Отсутствие симптомов затрудняет диагностику и упускается время, когда определить болезнь можно на 1 стадии.
Диагностика (клиническая, инструментальная, лабораторная)
Диагностические мероприятия включают целый комплекс исследований:
- гинекологический осмотр с влагалищными зеркалами;
- кольпоскопия. Аппаратный осмотр с проведением проб;
- цитология. Микроскопическое изучение мазков с разных участков шейки матки;
- гистология. Изучение образца ткани, взятой при биопсии;
- ПЦР. Анализ ДНК-клеток на онкогенные штаммы и вирусы.
Лечение дисплазии на разных стадиях
Терапия заболевания зависит от степени ее развития, возраста пациентки, размеров очага, наличия сопутствующих патологий и желания женщины иметь возможность беременеть в будущем.
Способы лечения дисплазии:
- Медикаментозное лечение – иммуномодулирующие препараты, интерфероны, индукторы.
- Хирургическое лечение:
- удаление шейки матки частичное (в области поражения);
- ампутация шейки матки при дисплазии 3 степени (полное удаление органа);
- деструкция очага небольшого размера методом криотерапии, радиоволн, аргона и т.д. при лечении дисплазии слабой степени.
При 1 и 2 степени, когда размер очаговых поражений слабый, а возраст пациентки молодой, предпочтение отдается выжидательной тактике с расчетом на регрессивное течение дисплазии шейки матки, вероятность чего достаточно высока. Ежеквартальная цитология с получением двух подряд положительных анализов ставит вопрос об операции. 3 стадию дисплазии лечат онкогинекологи с применением наиболее подходящего случаю хирургического вмешательства.
Предоперационная подготовка включает противовоспалительный курс для санации инфекций, после чего болезнь часто переходит в более легкую степень или исчезает вовсе.
Реабилитация после хирургического вмешательства
После операции восстановительный период занимает около 1 месяца и сопровождается такими симптомами:
- ноющие боли нижнего отдела живота до суток;
- выделения (обильно, возможен запах);
- течение крови, температура, сильная боль требуют безотлагательного осмотра врача.
Для быстрейшего восстановления после резекции противопоказана половая жизнь, спринцевание, ношение тяжестей, применение тампонов.
Наблюдение и прогноз
После удаления и/или лечения проводят контроль через 3-4 месяца (цитология) и затем ежеквартально на протяжении одного года. При отрицательных результатах пациентку переводят на плановые годовые осмотры.
Прогноз дисплазии в условиях современной медицины достаточно оптимистичен. При раннем обнаружении и качественном лечении риска развития рака практически нет. До 95% пациенток получают полное излечение после оперативных мероприятий. Без медицинской помощи у половины больных дисплазия шейки матки переходит в инвазивную раковую опухоль.
Для проведения диагностических и лечебных мероприятий обратитесь в Консультативно-Диагностический центр «ИнтеграМед» (ранее «Национальный Диагностический Центр»). Запишитесь у операторов нашего call-центра, узнайте подробную информацию по стоимости процедур.
Источник: https://ndc-mrt.ru/ginekologiya/displaziya-sheyki-matki-stepeni-zabolevaniya-simptomi/
Дисплазия щитовидной железы
Развитие различных заболеваний, поражающих щитовидную железу, могут спровоцировать такие факторы: наследственность, неправильный рацион питания, дефицит в рационе микроэлементов, белков и витаминов, наличие инфекции в организме, интоксикация.
Развитие различных заболеваний, поражающих щитовидную железу, могут спровоцировать такие факторы: наследственность, неправильный рацион питания, дефицит в рационе микроэлементов.
Любые патологии, связанные с поражением щитовидной железы, основываются на таких направлениях:
- Гипотериоз, гипертиреоз – патологические процессы, изменяющие функциональность железы;
- Аутоиммунные и воспалительные процессы – влияют на изменение структуры тканей;
- Узловая дисплазия, неопластика, паренхиматозный зоб, смешанная форма дисплазии, кистозная дисплазия – заболевания, которые вызывают нарушения структуры щитовидной железы.
Немного о термине
Дисплазия – очень распространённый диагноз, который ставят сейчас специалисты. Тем не менее, он постоянно пугает пациентов. В данной статье Вы узнаете о том, что такое дисплазия и как её побороть.
Термин произошел от греческих слов: dys – нарушение, plaseo – образую. Исходя из этого означает нарушенное развитие щитовидной железы.
Симптоматика и виды проявлений
Любой орган, клетка или ткань может быть подвержен дисплазии.
Во многих случаях, данное заболевание формируется после рождения или при эмбриональном развитии. Редкие случаи, когда дисплазия развивается у взрослого человека.
Один из самых частых диагнозов – это дисплазия шейки матки.
К любым патологическим процессам, в основе которых есть дисплазия, применяют термин “диспластический”. Самыми частыми являются такие диагнозы:
- Дисплазия тазобедренного сустава;
- Дисплазия твердых тканей зуба;
- Фиброзная дисплазия;
- Дисплазия шейки матки;
- Дисплазия соединительных тканей.
Также очень часто для дисплазии характерно возникновение клеток, которые внешне очень похожи на злокачественные новообразования. Развитие метаплазии достаточно часто провоцирует формирование диспластических изменений. В широком понимании диагноза дисплазия, необходимо подразумевать не только различные предраковые изменения, но и инвазивный рак.
Какая же разница между понятиями “рак”, предраковое состояние и “дисплазия”? Развитие ракового процесса влияет на работу клеток и изменение её нормальной структуры. Он отличается от дисплазии только тем, что он более агрессивен и достаточно быстро распространяется.
Исходя из вышеуказанного можно сказать, что дисплазия – это первые стадии формирования онкологических заболеваний. Но, не все виды дисплазии приводят к развитию предраковых состояний или развитию опухолей.
К предраковым состояниям некоторых органов, термин “дисплазия” не применяется.
Под диспластическими нарушениями структуры ЩЖ в эндокринологии обозначают объемные образования щитовидной железы.
Самого понятия “дисплазия” для патологий щитовидной железы не существует.
Под диспластическими нарушениями структуры ЩЖ в эндокринологии обозначают объемные образования щитовидной железы, относящиеся к различным нозологическим формам.
Они могут быть злокачественными и доброкачественными.
Узловая дисплазия может быть связана с узловым зобом и даже раком.
Факторы риска
К причинам, которые могут спровоцировать нарушение структуры ЩЖ относят:
- Недостаток в организме микроэлементов;
- Чрезмерное потребление лекарственных препаратов;
- Вредные привычки (курение, алкоголизм);
- Генетическую предрасположенность;
- Экологическую среду;
- Постоянные стрессовые ситуации;
- Наличие хронических бактериальных или вирусных инфекций в организме.
Диагностика
Так как развитие объемных новообразований на ранних этапах не имеет никаких симптомов, поэтому его достаточно трудно определить самостоятельно.
При пальпации сам больной не сможет нащупать наличие узлов. Это должен выполнять лечащий врач.
При пальпации невозможно нащупать наличие узлов. Диагностику должен проводить специалист. В основном, диагноз ставят после проведения УЗИ и компьютерной томографии. По той причине, что только эти виды диагностики способны выявить наличие узлов в щитовидной железе.
Также врач может Вам назначить сдачу анализов, для того чтобы узнать, как функционирует щитовидная железа и опровергнуть факт злокачественности узлов (при их наличии).
Анализы, которые необходимо сдать:
- Общий анализ крови – используют для определения уровня тиреоидного гормона в организме.
- При чрезмерном количестве тиреоидного гормона необходимо сделать снимок. Для этого используют видеокамеру и радиоактивный материал (показывает функциональность щитовидной железы).
- УЗИ проводят для определения количества и размеров узлов.
- Для определения качества узлов проводят биопсию.
Лечение узловой дисплазии
После диагностирования (если узлы не злокачественные), специалист должен их тщательно обследовать.
Если развитие узлового зоба провоцирует формирование гипертиреоза, то специалист может Вам порекомендовать приём радиоактивного йода (выпускается в форме жидкости). Также, чтобы замедлить выработку гормонов, могут назначить противозобные таблетки.
Чтобы замедлить выработку гормонов, могут назначить противозобные таблетки.
Перед началом лечения радиоактивным йодом. Требуется нормализация уровня тиреоидного гормона.
Злокачественный узел или его большой размер, который вызывает трудности при дыхании и глотании – должен быть удалён хирургическим путём.
После этого также понадобится использование радиоактивного йода, чтобы предотвратить дальнейшее развитие раковых клеток.
Проведение оперативного вмешательства, повлечет за собой пожизненный приём тиреоидных средств.
Если вы обнаружили у себя какие-либо отклонения в работе щитовидной железы, не откладывайте с лечением. Сразу же обращайтесь к специалисту за помощью. Помните, что своевременное обращение за помощью к врачу, поможет Вам избежать проведения операции.
Источник: https://oshhitovidke.ru/zabolevaniya/displaziya
Дисплазия шейки матки, причины заболевания, симптомы, анонимное лечение, прием врача — «МеседКлиник»
Дисплазия шейки матки – это патологический процесс, протекающий с нарушением характерного клеточного строения поверхностного слизистого слоя шейки матки.
С точки зрения современной медицины данное заболевание является предраковым состоянием, требующим своевременного лечения.
Для понимания, патологических процессов, происходящих при дисплазии шейки матки, необходимо составить представление об особенностях ее анатомо-физиологического строения.
Виды дисплазии шейки матки
В норме клетки базального слоя округлой формы, с одним крупным круглым ядром. Постепенно созревая и перемещаясь в промежуточный и поверхностный слои, форма базальных клеток уплощается, а ядро уменьшается в размере. Достигнув поверхностного слоя, клетки становятся уплощенными с очень маленьким ядром.
Плоский эпителий окрашен в бледно-розовый цвет и имеет многослойную структуру, состоящую из:
• Базально-парабазального слоя — самого нижнего, глубокого слоя эпителия, образуемого базальными и парабазальными клетками. Базальный слой плоского эпителия граничит с нижерасположенными тканями (мышцами, сосудами, нервными окончаниями) и содержит молодые клетки, способные к размножению путем деления; • Промежуточного слоя; • Функционального (поверхностного) слоя.
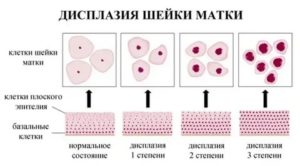
В норме клетки базального слоя округлой формы, с одним крупным круглым ядром. Постепенно созревая и перемещаясь в промежуточный и поверхностный слои, форма базальных клеток уплощается, а ядро уменьшается в размере. Достигнув поверхностного слоя, клетки становятся уплощенными с очень маленьким ядром. Дисплазия шейки матки характеризуется нарушениями в строении клеток и слоев плоского эпителия. Измененные эпителиальные клетки становятся атипичными – крупными, бесформенными, с множественными ядрами и исчезновением разделения эпителия на слои. Дисплазия шейки матки может затрагивать различные слои клеток плоского эпителия. Выделяют 3 степени дисплазии шейки матки в зависимости от глубины патологического процесса. Чем больше слоев эпителия поражено, тем тяжелее степень дисплазии шейки матки.
По международной классификации выделяют:
• Легкую дисплазию шейки матки (CIN I, дисплазия І) – изменения в строении клеток выражены слабо и затрагивают нижнюю треть многослойного плоского эпителия.
• Умеренную дисплазию шейки матки (CIN II, дисплазия ІІ) – изменения в строении клеток наблюдаются в нижней и средней трети толщи плоского эпителия.
• Тяжелую дисплазию шейки матки или неинвазивный рак (CIN III, дисплазия ІІІ) – патологические изменения встречаются во всей толще эпителиальных клеток, но не распространяются на сосуды, мышцы, нервные окончания, как при инвазивном раке шейки матки, затрагивающем эти структуры.
Причины дисплазии шейки матки
• Инфицирование вирусом папилломы человека; • Генетическая предрасположенность; • Многократное травмирование шейки матки (частые роды или аборты); • Пренебрежение правилами личной гигиены; • Ранняя половая жизнь (до завершения окончательного формирования слизистой оболочки шейки матки); • Снижение иммунитета; • Хроническое воспаление урогенитального тракта; • Гормональные расстройства.
Симптомы дисплазии шейки матки Опасность данного заболевания заключается в том, что оно протекает практически бессимптомно. Только в том случае, если к дисплазии шейки матки присоединяется воспалительный процесс, возможно появление субъективных признаков (зуда, жжения и наличия выделений). Иногда в процессе полового акта или при использовании тампонов у женщины может появляться сукровица.
Методы диагностики
• Осмотра шейки матки при помощи влагалищных зеркал – с целью обнаружения видимых глазом, клинически выраженных форм дисплазии (изменение окраски слизистой, блеск вокруг наружного зева, пятна, разрастание эпителия и др.
);
• Кольпоскопии – осмотра шейки матки кольпоскопом – оптическим аппаратом, увеличивающим изображение более чем в 10 раз и одновременное проведение диагностических проб — обработки шейки матки раствором Люголя и уксусной кислоты; • Цитологического исследования ПАП-мазка – при дисплазии шейки матки исследование под микроскопом соскоба, полученного с разных участков, позволяет выявить атипичные клетки. Также с помощью ПАП-мазка обнаруживаются клетки-маркеры папилломавирусной инфекции, имеющие сморщенные ядра и ободок, являющиеся местом локализации вируса папилломы человека; • Гистологического исследования биоптата – фрагмента ткани, взятого в ходе биопсии шейки матки из зоны, подозрительной на дисплазию. Является наиболее информативным методом выявления дисплазии шейки матки; • Иммунологических ПЦР-методов – для выявления ВПЧ-инфекции, установления штаммов вируса и вирусной нагрузки (концентрации вируса папилломы в организме). Выявление наличия или отсутствия онкогенных типов ВПЧ позволяет определить выбор метода лечения и тактику ведения пациентки с дисплазией шейки матки.
Лечение дисплазии шейки матки
Выбор способа лечения дисплазии шейки матки определяется степенью дисплазии, возрастом женщины, размером зоны поражения, сопутствующими заболеваниями, намерениями пациентки сохранить детородную функцию.
Ведущее место в лечении дисплазии шейки матки занимают:
• Иммуностимулирующая терапия (иммуномодуляторы, интерфероны и их индукторы) – показаны при обширных поражениях и течении дисплазии шейки матки, склонном к рецидивам.
Методы хирургического вмешательства:
• Деструкция (удаление) атипичного участка с помощью криотерапии (воздействия жидким азотом), электрокоагуляции, радиоволновой терапии, аргонового или углекислого лазера;
• Оперативное удаление зоны дисплазии шейки матки (конизация) или всей шейки матки (ампутация).
При степени дисплазии І и ІІ, небольших размерах измененной зоны, молодом возрасте пациентки часто выбирается выжидательная тактика ввиду высокой вероятности самостоятельного регресса дисплазии шейки матки. Проведение повторных (каждые 3-4 месяца) цитологических исследований и получение двух положительных результатов, подтверждающих наличие дисплазии шейки матки, является показанием к решению вопроса о хирургическом лечении. Лечение дисплазии ІІІ проводят онкогинекологи, с использованием одного из хирургических способов (включая конусовидную ампутацию шейки матки). Перед проведением любого из способов хирургического лечения дисплазии шейки матки назначается курс противовоспалительной терапии, направленной на санацию инфекционного очага.
Хирургическое лечение дисплазии шейки матки
После проведения хирургического лечения дисплазии шейки матки период реабилитации длится около 4 недель. В это время могут отмечаться:
• Боли ноющего характера внизу живота на протяжении 3-5 дней (длительнее всего – после деструкции лазером); • Выделения из половых путей — обильные, иногда с запахом на протяжении 3-4 недель (длительнее всего — после проведения криодеструкции); • Обильное, длительное кровотечение из половых органов, интенсивные боли внизу живота, подъем температуры тела до 38 °С и выше – служат показаниями для немедленной медицинской консультации.
С целью скорейшего выздоровления, более быстрого заживления и предотвращения осложнений, необходимым является соблюдение полового покоя, исключение спринцеваний, подъема тяжестей, использования гигиенических тампонов и точное выполнение всех рекомендаций и назначений врача.
Профилактика дисплазии шейки матки
Первый контроль излеченности дисплазии шейки матки проводится спустя 3-4 месяца после хирургического лечения. Берутся цитологические мазки с последующими ежеквартальными повторами в течение года.
Отрицательные результаты, показывающие отсутствие дисплазии шейки матки, позволяют в дальнейшем проводить обследование планово, при ежегодных диспансерных осмотрах.
Для профилактики дисплазии шейки матки и ее рецидивов рекомендуется:
• Включение в рацион питания всех микроэлементов и витаминов, в особенности витаминов А, группы В, селена; • Своевременная санация всех очагов инфекций; • Отказ от табакокурения; • Применение барьерной контрацепции (при случайных половых контактах);
• Регулярное наблюдение гинеколога (1-2 раза в год) с исследованием цитологического соскоба с шейки матки.
Лечение и анализы АНОНИМНО!
Источник: https://mesedclinic.ru/ginekologiya/zabolevaniya-sheyki-matki/displaziya-sheyki-matki/
Эндемический зоб (Диффузный зоб)
Йод – жизненно важный микроэлемент. Он требуется для образования гормонов щитовидной железы. Организм получает йод вместе с:
При недостатке этого микроэлемента в организме начинает развиваться зоб щитовидной железы.
Что такое эндемический зоб?
Эндемический зоб – увеличение щитовидной железы, в основе которого лежит недополучение человеком йода из пищи и воды или незначительного количества этого микроэлемента в окружающей среде.
Это заболевание грозит развитием очень многих патологий:
- У детей оно приводит к отставанию в интеллектуальном и физическом развитии.
- У беременных может привести к множествам аномалий, а также самопроизвольному выкидышу.
- Увеличение размеров щитовидки может спровоцировать нарушение репродуктивной системы.
Именно поэтому, при появлении уплотнения на шее, нужно незамедлительно посетить врача для проведения диагностики.
Диффузный зоб – это аутоиммунная болезнь, при этом щитовидная железа вырабатывает чрезмерное количество тиреоидных гормонов, в результате чего происходит отравление организма. Многие путают его с тиреотоксикозом. Однако это неправильно, так как тиреотоксикоз выступает только проявлением или следствием зоба, но может быть при других болезнях.
Симптомы диффузного зоба
Классификация болезни определяется тяжестью ее протекания, а также особенностью симптоматики. Существует несколько стадий этой патологии, которые обязательно учитываются при проведении лечения:
- 1 степень характеризуется легким протеканием болезни. Человек часто жалуется на раздражительность и снижение веса. Иногда при 1 степени появляется утомляемость, повышенная потливость, тахикардия. Визуально определить наличие диффузного зоба невозможно.
- При 2 степени заболевания симптоматика становится более выраженной, значительно повышается нервная возбудимость, человек еще больше теряет в весе, а усталость присутствует постоянно. Возможно при протекании 2 степени эндемического зоба появление отечности ног. Внешне изменения щитовидки все еще не заметны.
- 3 степень считается самой тяжелой. Человек очень сильно худеет, вплоть до истощения, не может нормально заниматься профессиональной деятельностью, у него развивается сердечная недостаточность, наблюдаются нарушения в нервной системе. Железа заметно увеличена, что определяется даже без прощупывания. При протекании 3 степени болезни в патологический процесс вовлекаются другие органы и системы.
При первой степени диффузного зоба симптоматика недостаточно выражена, но постепенно начинают проявляться такие признаки как:
- общая слабость;
- нервозность;
- учащенное сердцебиение;
- дрожание пальцев;
- нарушения со стороны нервной системы;
- изменения со стороны глаз.
При возникновении первых признаков протекания болезни, обязательно нужно обратиться к врачу для прохождения диагностики и последующего лечения. Для определения патологии на первой степени, человеку с аутоиммунными заболеваниями нужно постоянно контролировать уровень гормонов.
Причины появления диффузного зоба
Существует несколько различных форм диффузного зоба, которые подразделяются по уровню активности гормонов, а именно:
- гипертиреоз;
- гипотиреоз;
- эутиреоз.
Гипертиреоз характеризуется повышенным содержанием гормонов в организме, при гипотиреозе наблюдается их недостаточность, а эутиреоз выступает отдельным заболеванием и гормональный уровень на него совершенно никак не влияет.
Существует несколько причин, по которым развивается заболевание, среди которых нужно выделить:
- ослабленную иммунную систему;
- наследственный фактор;
- применение некоторых медикаментозных препаратов;
- частые стрессы;
- хронические инфекционные и воспалительные болезни;
- злокачественные новообразования;
- дефицит йода в организме;
- врожденные патологии выработки гормонов.
Для женщин провоцирующим фактором диффузного зоба могут стать беременность, период менопаузы, неправильно подобранные контрацептивы, аборт. В группе риска также находятся люди в возрасте 45 лет, так как в этом возрасте наблюдается активность иммунной системы.
Осложнения при диффузном зобе
При неправильном или несвоевременном лечении диффузного зоба могут возникать различного рода опасные осложнения. Самым опасным проявлением болезни считается тиреотоксический криз. Он характеризуется значительным усилением симптоматики и зачастую возникает после неполного удаления щитовидной железы.
Провоцирующими факторами также может быть:
- сильный стресс;
- инфекции;
- повышенные физические нагрузки.
При протекании криза в кровь больного поступает чрезмерное количество тиреоидных гормонов. Человек при этом становится нервным, легко возбудимым, у него повышается давление, появляется рвота, расстройство стула и сильный тремор конечностей. После впадения в ступор человек теряет сознание. В особо тяжелых случаях он может впасть в кому, что зачастую приводит к необратимым последствиям.
Помимо этого, могут быть и другие осложнения, в частности, такие как:
- воспаление измененной ткани щитовидки;
- злокачественная опухоль;
- тиреотоксическая миопатия;
- нарушение речи, подвижности шеи и глотания;
- болезни печени;
- дерматологические проблемы;
- сильное сдавливание трахеи.
Очень опасен диффузный зоб при беременности, так как он может спровоцировать множество осложнений, самым основным из которых является невынашивание. Практически у половины женщин, страдающих от этого заболевания, наблюдается самопроизвольный аборт или преждевременные роды.
Это связано с тем, что переизбыток тироксина отрицательно влияет на прикрепление и развитие плодного яйца. Помимо этого, присутствует риск возникновения врожденных аномалий плода.
Профилактика эндемического зоба
Эффективной профилактикой йододефицита является использование в пищу поваренной йодированной соли. Важно помнить, что подсаливать нужно уже приготовленную пищу, так как при термической обработке этот микроэлемент разрушается. Рацион обязательно должен быть сбалансированным и разнообразным. В него должны входить водоросли ламинария, морепродукты.
Помимо этого, для профилактики рекомендуется принимать йодид калия, суточная дозировка которого определяется индивидуально, все зависит от возраста больного. Профилактика должна продолжаться на протяжении нескольких лет, а иногда даже всю жизнь.
Также для предотвращения развития эндемического зоба, можно применять йодированное масло в капсулах. Одна такая капсула обеспечивает человека требуемым количеством йода на целый год.
Какой врач лечит диффузный зоб
Диагностика и лечение диффузного зоба осуществляется врачом-эндокринологом. При появлении первых симптомов обязательно нужно обратиться к доктору, который сможет определить:
- повышение тиреотропина в крови;
- увеличение тиреоглобулина;
- показатели поглощения радиоактивного йода.
Помимо лабораторных исследований назначается УЗИ щитовидной железы, которое поможет определить эхогенность этого органа. После проведения диагностики эндокринолог может назначить комплексное лечение.
Какое питание рекомендуется при эндемическом зобе?
При эндемическом зобе важно питаться продуктами с высоким содержанием йода. Важно избегать тех продуктов, которые провоцируют недостаток этого микроэлемента. Также рекомендуется вести здоровый образ жизни.
Диета назначается только лечащим врачом, в зависимости от поставленного диагноза и сложности протекания болезни. Обязательно в свой привычный рацион нужно включить большое количество морской рыбы, водоросли ламинария, морепродукты. Важно исключить зобогенные продукты, в частности, такие как капуста.
Любому человеку, в особенности, страдающему от этой патологии показано потребление большого количества воды. В день нужно выпивать не менее 2 литров чистой воды. Диета с большим количеством воды поможет:
- нормализовать обмен веществ;
- устранить отечность;
- справиться с запорами;
- вывести лишнюю соль из организма.
При наличии эндемического зоба рекомендуется дополнительно потреблять в пищу йодированную соль.
Будьте на связи. Наш менеджер свяжется с Вами для подтверждения записи.
Мы перезвоним Вам для подтверждения заявки
* Поля обязательные для заполнения
Источник: https://www.omega-kiev.ua/ru/endokrinologiya/diffuznyj-zob.html
Дисплазия шейки матки – причины, симптомы, лечение болезни
Поставленный диагноз «дисплазия шейки матки» — это сигнал женского организма, который требует внимания и помощи. Женский организм не в силах в одиночку преодолеть критические пороги заболевания.
Женщины часто дисплазию шейку матки сравнивают с эрозией.
Действительно, эрозию шейки матки и дисплазию шейки матки могут вызывать похожие этиологические факторы, но тактика ведения и лечения данных заболеваний принципиально разная.
Дисплазию шейки матки относят к предраковым состояниям эпителия шейки матки. Однако это не значит, что дисплазия шейки матки обязательно реализуется в рак. На вопрос можно ли вылечить дисплазию шейки матки, ответ очевиден: можно, если вовремя и правильно начать лечение!
Что же такое дисплазия шейки матки? Как образно и понятно объяснить диагноз простой женщине. Постараемся Вам помочь.
Представьте, что в норме эпителий, покрывающий шейку матки, имеет строгую слоистость. Слои эпителия располагаются строго последовательно. Нижний слой (базальный), затем идет парабазальный, промежуточный, поверхностный слои эпителия. Представьте свою шейку матки в виде салата « под — шубой».
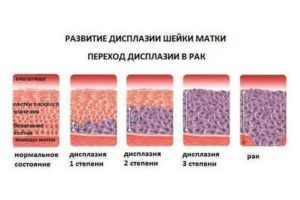
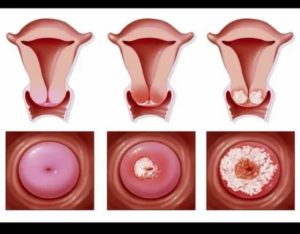
Когда слои неправильно располагаются, возникает хаотический, диспластический процесс. В зависимости от выраженности изменений в эпителии шейки матки различают легкую, умеренную и тяжелую дисплазию шейки матки.
Дисплазию 1 степени ставят при выявлении полиморфных клеток с особыми (гиперхромными) ядрами и высоким ядерно-цитоплазматическим соотношением, а также при нарушении дифференцировки в нижней трети пласта многослойного плоского эпителия. Дифференцировка в верхних двух третьих эпителия происходит нормально.
Дисплазия шейки матки 2 степени характеризуется наличием клеточного атипизма и многочисленных митозов (делений клеток) в нижней половине эпителиального пласта. В верхней половине дифференцировка клеток не изменена.
Дисплазия шейки матки 3 степени характеризуется клеточным атипизмом в двух третях толщины эпителия..
Рак на месте или по латыне «cancer in situ» — состояние, когда все слои эпителия шейки матки поражаются полностью.
Среди причин, способствующих возникновению дисплазии шейки матки, различают экзогенные: (ВПГ, вирус простого герпеса и др. половые инфекции) и эндогенные факторы (хронические воспалительные заболевания органов малого таза и мочеполовых органов, нарушение гормонального гомеостаза, снижение иммунного ответа и др.) и смешанные факторы.
Исследования последних лет доказано, что в 50-80 % образцов умеренной и тяжелой дисплазии эпителия шейки матки обнаружен ВПЧ высокой степени онкогенного риска (преимущественно 16 и 18 типов).
Дисплазия шейки матки, симптомы
При дисплазии шейки матки как самостоятельном заболевании жалобы больных и симптоматика чаще отсутствуют. Боли внизу живота и кровянистые выделения из половых путей появляются только в особо запущенных случаях, когда заболевание развивалось на протяжении нескольких лет.
Дисплазия шейки матки может быть выявлена на обычном профилактическом осмотре. Надо отметить, что дисплазия шейки матки — это полностью предотвратимое заболевание для женщины, которая регулярно следит за своим здоровьем и выполняет обязательное цитологическое исследование на профилактическом визите у врача гинеколога или специально обученной медицинской сестры.
Если у женщины выявлены изменения в цитологии, указывающие на дисплазию 1 , 2 или 3 степени далее проводится углубленное обследование по протоколу лечения, утверждённому Министерством здравоохранения.
При сочетании дисплазии с фоновым заболеванием шейки матки больные могут предъявлять жалобы на бели, зуд наружных половых органов и т.д. В данной ситуации выполняется исключение половых инфекции, в том числе гонореи, ВПЧ, герпеса. Проводится противовоспалительное лечение с учетом диагностических находок.
С помощью специального прибора (кольпоскопа) уточняют характер данной болезни, выявляют наличие, распространенность и степень выраженности кольпоскопических проявлений дисплазии шейки матки с последующим забором материала из очага поражения для прицельного цитологического исследования. Цитология мазков позволяет установить степень выраженности дисплазии.
Для дальнейшего установления диагноза прицельно берут биопсию шейки, делают эндоцервикальный соскоб и их гистологически исследуют. Результаты исследования являются решающими в постановке диагноза дисплазии или рака шейки матки!
Что такое биопсия шейки матки?
Биопсия шейки матки – это инвазивный метод обследования шейки. С подозрительного участка шейки матки берется 1 или несколько участков ( кусочков) ткани шейки матки специальным инструментом. В медицинском центре Гармония биопсия шейки матки выполняется радиоволновым методом с помощью американского аппарата Сургитрон специальной радиоволновой петлей.
Манипуляция выполняется бескровно (используется два режима радиоволнового воздействия аппарата Сургитрон: разрез и коагуляция сосудов шейки матки) и безболезнено.
Полученный материал помещается в специальную пробирку с формалином, фиксируется и далее передается для углубленного исследования в гистологическую лабораторию, где помещается в парафиновую среду.
Далее парафиновые блоки исследуются врачом патоморфоологом под особым микроскопом. Врач патологоморфолог выносит окончательный диагноз.
Медикаментозное лечение
Чаще всего показано больным легкой дисплазией. При ее назначении используют два методологических подхода: выжидательную тактику и немедленную локальную деструкцию. В нашем медицинском центре мы используем радиоволновой метод лечения.
Выжидательная тактика основана на том, что у 30-60 % больных возможна спонтанная регрессия поражения шейки матки. Тогда необходимы постоянные цитологическое исследования в динамике (1-3 мес.
), медикаментозное купирование воспалительного процесса, подавление пролиферативных изменений, регуляция менструального цикла.
Если нет эффекта (регресса дисплазии) в течение 3 месяцев, следует изменить тактику лечения в сторону более радикальных мер.
Медикаментозное лечение показано также больным с легкой дисплазией назначают средства, подавляющие пролиферативную активность, обладающие противовирусным и иммуномодулирующим эффектом.
Ретиноиды (предшественники и аналоги витамина А) подавляют пролиферацию, стимулируют киллеры и активность цитотоксических клеток. Подофиллин, трихлоруксусная кислота малоэффективны и токсичны. Они способны также подавлять патологические митозы с эффективностью 86 %.
5-Фторурацил применяют по методике лечения плоских папиллом или в форме мази (крема), которую наносят на поверхность шейки матки 2 раза в день на протяжении 2 нед.
Интерферон стимулирует активность лимфоцитов, повышает уровень иммуноглобулинов, обладает антипролиферативной и антивирусной активностью. Его назначают в инъекциях, местно в виде геля или мази до 4 раз в сутки на протяжении 20 дней.
Второй методологический подход заключается в локальном удалении (деструкции) патологического очага или радикальной терапии.
Хирургическое устранение дисплазии независимо от метода разрушения патологической ткани должно быть достаточной глубины. Обычно крипты в цервикальном канале бывают глубиной до 7,8 мм, в среднем 3,4 мм.
Поражение крипт тяжелой дисплазией и внутриэпителиальным раком бывает протяженностью до 5,2 мм (средняя глубина их проникновения по криптам − 3,2 мм).
Поэтому при деструкции на глубину 3 мм полностью разрушается весь патологический очаг у 95 % больных, а на глубину 4 мм − у 99 %.
Криогенное воздействие − идеальное и оптимальное лечение легкой и умеренной дисплазии, особенно патологических очагов размером до 2,5−3 см. Криотерапия тяжелой дисплазии допускается, но не является методом выбора.
Обычно используют большие температурные режимы при экспозиции 8−10 мин. Процедуру проводят в два этапа.
Однако когда нужно промораживать более половины длины шейки матки и невозможен гистологический контроль после операции, от такой деструкции лучше отказаться.
В нашем медицинском центре Гармония мы используем современный метод лечения дисплазии шейки матки- радиоволновую терапию (РВТ).
РВТ показана больным легкой и умеренной дисплазией. Перед РВТ женщину полностью обследуют по регламентирующим протоколам. Исключают половые инфекции, сифилис, ВИЧ, гепатит С и В. Выполняют УЗИ органов малого таза, биопсию шейки матки, кюретаж цервикального канала, аспират из полости матки или РДВ. Шейку матки обрабатывают маркерами (раствором Люголя) для определения границ поражения.
Основные условия для проведения радиоволновой терапии
- нет данных (цитологической-эндоскопического скрининга), свидетельствующих о раке шейки матки;
- лечение должен проводить специалист, знающий основы кольпоскопии.
При дисплазии 3 степени вопрос лечения дисплазии решается совместно с онко-гинекологом. В последнее время достаточно часто проводят хирургическое лечение дисплазии.
Ампутация шейки матки по Штурмдорфу показана больным, у которых дисплазия сочетается с элонгацией шейки при опущении матки.
Основные показания к хирургическому лечению:
- возраст больных старше 50 лет,
- отсутствие условий для конизации вследствие анатомических изменений,
- атрофии шейки,
- сглаживание сводов,
- тяжелая дисплазия на всем протяжении эндоцервикса;
- неэффективность предшествовавшего лечения либо невозможность иного лечения.
Согласно методическим рекомендациям белорусских онкогинекологов, целесообразно лечить дисплазии индивидуально в зависимости от клинической картины болезни и возраста женщины.
У женщин моложе 40 лет с умеренной дисплазией допустимо радиоволновое лечение шейки матки.
Больным, у которых умеренная дисплазия сочетается с обширным эктропионом, деформацией шейки матки, а также старше 45 лет необходима диатермоэлектроэксцизия шейки матки либо операция типа операции Штурмдорфа, Эммета.
Хирургическое вмешательство следует расширять до удаления шейки матки с телом матки у больных с сопутствующими умеренной дисплазии опухолями и опухолевидными образованиями матки и придатков (особенно у женщин в климактерический и менопаузальный периоды).
Дисплазия шейки матки может сочетаться с раком в начальных стадиях. Тогда в основном выполняют конусовидное иссечение или ампутацию шейки матки.
Вследствие сглаженности влагалищных сводов, атрофических изменений полового аппарата у женщин старше 45-50 лет невозможно выполнить органосохраняющие вмешательства, поэтому операцию следует расширить до простой гистерэктомии (удаление шейки матки и тела матки).
Наблюдение за оперированными пациентками проводят акушеры-гинекологи общей лечебной сети путем контрольных осмотров с кольпоскопическим и цитологическим исследованиями.
Больную легкой дисплазией достаточно осмотреть 2 раза в году. Женщине с умеренной дисплазией контрольные осмотры необходимы каждые 3 месяца, а с тяжелой дисплазией − не реже 1 раза в месяц.
Оперированных снимают с диспансерного учета при получении трех отрицательных результатов кольпоскопического и цитологического исследований, но не ранее чем через 2 года.
Если после специального лечения вновь выявляют признаки дисплазии, женщину нужно направить к онкогинекологу для углубленного обследования и лечения в онкологическом учреждении.
Информация, расположенная на сайте носит строго информационный характер и не может быть использована самостоятельно.
Получить квалифицированную помощь можно у наших врачей гинекологов, прошедших специальную подготовку по патологии шейки матки. Запись по контактным телефонам или на сайте.
Задать вопрос специалисту
Источник: https://garmonya.by/blog/displaziya-sheyki-matki
Дисплазия шейки матки
Шейка матки – орган, соединяющий матку и влагалище, ввиду своего особого расположения, более всего подвержен механическим повреждениям (в родах, например) и другим негативным процессам (действию агрессивных веществ и развитию воспалительных процессов). Поэтому предрак и рак шейки матки являются наиболее распространенными из всех онкологических заболеваний женской репродуктивной системы.
Дисплазия шейки матки считается предраковым процессом.
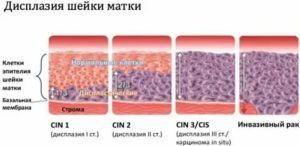
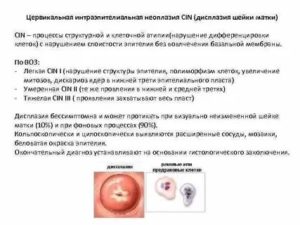
Сейчас это заболевание принято называть цервикальная интраэпителиальная неоплазия (CIN), а патолочгические процессы в многослойном плоском эпителии – сквамозные интраэпительальные повреждения (SIL).
Причины и симптомы дисплазии шейки матки
Дисплазия шейки матки – это очень часто встречающееся у женщин заболевание, вызывающее структурные изменения слизистой, и возникающее вследствие инфицирования папилломавирусной инфекцией, вирусом герпеса и другими видами хронических половых инфекций. Кроме того, к развитию дисплазии шейки матки может привести раннее начало половой жизни, ранние роды, курение, иммунодефицит, а также травмирование тканей шейки матки. Заболевание проявляется в основном у женщин среднего и старше среднего возраста.
Так как дисплазия шейки матки часто протекает бессимптомно, то огромное значение имеют профилактические осмотры у гинеколога, которые могут помочь выявить болезнь на ранних этапах.
Иногда дисплазия шейки матки сопровождается кольпитом или цервицитом со всеми присущими этим заболеваниям симптомам: ощущение зуда или жжения, выделения с кровью, боль во время интимных контактов. Часто фактором развития болезни становятся остроконечные кондиломы, гонорея, хламидиоз, поэтому при выявлении этих заболеваний стоит особенно внимательно «прислушиваться» к своему организму.
По различным данным, причиной возникновения клеточной атипии (первой ступени к раку) считаются регулярные механические повреждения эпителия, хронические воспалительные процессы, простейшие (трихомонады, хламидии), вирусы герпеса и папилломы человека 16 и 18 серотипа в 70% случаев. Присутствие вируса папилломы в последнее время считается наиболее доказанной причиной возникновения и развития ракового процесса.
Степени дисплазии шейки матки
Одной из серьезных причин развития шеечной патологии считается также то, что шейка матки имеет два вида эпителия, а 90% всех патологических изменений клеток происходит именно на границе этих эпителиальных зон («зона бурь»).
Дисплазия шейки матки нарушает структуру слизистой и в зависимости от степени этих нарушений выделяется три формы (степени тяжести) заболевания: I – легкая, II – умеренная, III – тяжелая.
Увеличение числа пораженных слоев делает течение болезни более тяжелым.
Переход тяжелой дисплазии в рак in situ происходит в течение 2-10 лет.
Дисплазия шейки матки в большинстве случаев протекает бессимптомно, поэтому при подозрении на ее присутствие, необходимо дальнейшее обследование.
Диагностика дисплазия шейки матки
Для диагностики этой серьезной патологии шейки матки, требующей в дальнейшем пристального наблюдения и лечения из-за возможности развития рака, используются различные методы:
Гинекологическое исследование (осмотр) – классический и самый простой вариант, достаточно информативный для оценки общего состояния шейки матки, но для обнаружения минимально выраженных патологических процессов, требует более серьезных исследований;
Проба Шиллера – окрашивание области шейки матки раствором Люголя. Если обнаруживаются неокрашенные участки (йодонегативные), то можно говорить о наличии патологического процесса в эпителии;
Кольпоскопия – осмотр шейки матки при помощи кольпоскопа (увеличение в десятки раз) – значительно улучшает возможность наблюдения особенностей патологических процессов эпителия и кровеносных сосудов. Бывает простой (обзорной) и расширенной (с использованием дополнительных красителей и веществ (ацетоуксусный тест);
Цервикоскопия — осмотр при помощи гистероскопа непосредственно цервикального канала с последующим выскабливанием его слизистой.
По результатам цитологических, гистологических и иммунологических (ПЦР метод) исследований мазков с шейки матки, применяющееся как скрининговое , обладает недостаточной чувствительностью (60-70%), поэтому в случае сомнения обязательны другие виды исследования.
Наиболее информативной продолжает оставаться прицельная биопсия с последующим морфологическим исследованием, но к ней прибегают в редких случаях, только если другие исследования не дают четкого диагноза.
Для уточнения некоторых параметров используют также УЗИ, а при активном онкологическом процессе широко используется МРТ, КТ, ангио- и лимфография – для уточнения степени распространенности процесса.






