Послеродовой Гипотиреоз: Причины + Симптомы + Лечение | Щитовидка

Послеродовая депрессия или серьезные проблемы со здоровьем.
Гипотиреоз называют послеродовым, в случае если патология была обнаружена после рождения ребенка. Послеродовой гипотиреоз проявляется на фоне иммунного воспалительного процесса неинфекционного характера.
По классификации патологию относят к широкой группе аутоиммунного тиреоидита. Отличие меж патологиями состоит в том, что гипотиреоз проходит после курса терапии.
Стоит заметить, что патология проявляется у 7-10 % женщин в послеродовом периоде, в течение первых 6 месяцев после рождения ребенка.
Особенности проявления патологии
Отличительной особенностью щитовидной железы от других органов эндокринной системы является ее способность скапливать в тканях большое количество тиреоидных гормонов.
Симптомы гипотиреоза могут не проявляться.
Внимание! Гипотиреоз после родов проявляется в результате интенсивной потери гормонов. Происходит выброс веществ из слоев пораженного органа в кровь.
Опасность патологии заключается в том, что ткани щитовидной железы поражаются в связи с транзиторной аутоиммунной агрессией. На фоне такого нарушения организм человека запускает процессы продуцирования антител к клеткам железы под воздействием некоторых факторов.
Почему происходит сбой после беременности?
Иммунная система женщины в период беременности сильно угнетается. Связано это с естественными процессами, обеспечивающими развитие плода. После родов иммунные клетки активируются, но в результате сбоя они начинают атаковать ткани своего же организма.
Своевременное обследование – лучший метод профилактики патологии.
Внимание! Агрессия иммунных клеток может быть направлена не только на органы эндокринной системы, но и на соединительные ткани организма, почки, печень и другие органы.
Конечно, гипотиреоз проявляется не у всех женщин, а лишь только при наличии предрасположенности. Доказано, что риск развития патологии повышается для обладательниц антител к тиреоидной пероксидазе на 50 %. при последующих беременностях вероятность проявления патологии планомерно возрастает.
Основные симптомы
В медицинской классификации выделяют три стадии развития патологии:
- тиреотоксикоз;
- гипотиреоз;
- период восстановления.
Разобраться с особенностями проявления симптомом патологии поможет приведенная таблица.
Проблемы со здоровьем могут омрачать радость материнства.
| Стадии послеродового гипотиреоза | |
| Стадия | Основные характеристики |
| Тиреотоксикоз (первая стадия) | Первые признаки проявляются через 14 недель после родов. В крови женщины проявляется снижение концентрации ТТГ и повышение показателей свободного Т4. симптомы нарушения могут не проявляться. Крайне редко женщины жалуются на повышенную раздражимость и списывают ее на проявления послеродового кризиса. Лечение на этом этапе не назначается, в некоторых случаях иммунные нарушения восстанавливаются самостоятельно и патология не прогрессирует.В случае, когда состояние сопровождается выраженным учащением сердцебиения, применяют бета-блокаторы. грудное вскармливание при этом не отменяют. Женщине показано обследование, позволяющее исключить вероятность проявления диффузного токсического зоба. Если диагноз подтверждаются, используются радиофармпрепараты. Своими руками и подручными средствами исправить ситуацию не удастся – помощь специалиста – необходима. |
| Гипотиреоз (вторая стадия) | Проявляется спустя 19 недель с момента родов. Клинические проявления чаще всего отсутствуют, наблюдаются изменения в показателях лабораторных испытаний: повышается концентрация ТТГ, свободный Т4 приходит в норму. При тяжелых случаях патологии ТТГ повышается существенно до 50 мЕд/л.Для лечения патологии применяется гормонозаместительная терапия с использованием L-тироксина. Инструкция по применению составов предупреждает, что использовать их можно только под контролем доктора. Состояние пациента в течение 9-12 месяцев должно стабилизироваться. После нормализации самочувствия препарат отменяют. Если концентрация ТТГ после отказа от гормонов стремительно растет прием гормонов, необходим постоянно. |
| Этап восстановления | Симптомы патологии проявляются через 6-8 месяцев с момента родов. Патология часто не требует медикаментозного вмешательства, но женщине следует сдать анализы на содержание ТТГ в крови. Методика обследования позволит исключить вероятность развития аутоиммунного тиреоидита. |
Характерные симптомы развития патологии часто отсутствуют, потому определить наличие недуга без лабораторных тестов невозможно. Симптомы гипотиреоза видны на фото.
Постоянная усталость как симптом гипотиреоза.
Некоторые девушки отмечают проявление следующих изменений:
- гипергидроз;
- изменение частоты сердечных сокращений;
- повышенная раздражимость;
- тремор конечностей.
Опасность состоит в том, что многие молодые мамы связывают проявление таких симптомов с хронической усталостью и недосыпом.
Факт! Случаев, когда женщина родила с гипотиреозом – достаточно. Критическим является этап 6-8 недель из-за высокого риска выкидыша. В течение всей беременности подобным пациенткам необходима гормональная поддержка. Стоит учитывать и то, что роды при гипотиреозе могут быть осложненными, часто проявляется слабость родовой деятельности.
Будущие мамы должны помнить о том, что контроль показателей гормонов в крови до беременности, в течение процесса гестации и после родов – необходим. Такие значения являются информативными и врач, зная их, может своевременно предпринять необходимые меры. в этой статье расскажет о скрытых опасностях гипотиреоза.
Основные принципы терапии
Женщине при среднем и тяжелом течении патологии назначают гормоны. Лечение производится под контролем эндокринолога. Госпитализация пациентки не требуется, но присутствует необходимость проведения регулярных лабораторных тестов и обследований.
Если патология проявилась после родов и протекает без осложнений, гормоны не применяют, при этом тщательно контролируют состояние женщины.
Внимание! Если гипотиреоз проявляется выраженно, производят отказ от грудного вскармливания и проводят обследование на предмет выявления токсического зоба.
Длительность курса терапии при послеродовом тиреоидите составляет около года. Если на этапе отмены лекарственных составов проявляется ухудшение самочувствия пациента и показатели гормонов начинают стремительно расти диагностируют истинное воспаление щитовидки. Такая патология требует постоянной медикаментозной поддержки и контроля.
Болезнь или депрессия?
Гипотиреоз у молодых мам часто путают с периодом послеродовой депрессии. Симптомы действительно схожи: женщина ощущает постоянную подавленность и усталость.
Если ухудшение самочувствия связано с депрессией, то состояние женщины нормализуется в течение полугода. Если симптомы не исчезли или напротив стали проявляться с большей интенсивностью – следует посетить врача.
Девушка должна пройти обследование у эндокринолога во время беременности.
Также женщинам следует обратить внимание на следующие факторы:
- Если поставлен диагноз послеродовой тиреоидит, обследования следует проходить регулярно. Анализы на содержание гормонов следует сдавать 1 раз в 6 месяцев.
- При повторной беременности показатели контролируют в течение всего срока гестации.
- Если функции щитовидной железы не нарушены, процесс восстановления займет не более 18 месяцев.
Девушкам следует помнить о том, что консультация эндокринолога необходима всем без исключения будущим мамам, а анализ на определение гормонов полезно сдать на этапе планирования малыша. Цена обследования даже в частной лаборатории не высока – но это залог успешного вынашивания.
Постоянный контроль над состоянием женщины позволит предотвратить развитие серьезных проблем, связанных со сбоями эндокринной системы. Гипотиреоз после родов часто проявляется при наличии определенных проблем со щитовидной железой до беременности.
.
Источник: https://Schitovidka.su/zabolevaniya/beremennost/poslerodovoj-gipotireoz-211
Гипотиреоз при беременности – что нужно знать каждой молодой женщине
Гипотиреоз при беременности — явление не редкое и очень опасное. Это эндокринное заболевание, причиной которого является стойкое снижение уровня гормонов щитовидной железы. Запустить механизм заболевания может множество различных факторов.
Болезни щитовидной железы у женщин встречаются в 10–15 раз чаще, чем у представителей мужского пола. Основная социальная проблема болезни заключается в нарушении репродуктивной функции женщин, даже при бессимптомном течение заболевания. Гипотиреоз выявляется у каждой 3-ей женщины с бесплодием.
Нельзя не отметить, что порой беременность и сама может спровоцировать развитие заболеваний щитовидной железы, чаще происходит это в районах эндемичных по йоду.
Причины
Все причины условно можно разделить на 2 категории — первичные и вторичные.
Первичный гипотиреоз. В данном случае причина заболевания находится в самой щитовидной железе.
Например:
- врожденные пороки развития щитовидной железы;
- воспалительный процесс, в том числе аутоиммунный тиреоидит. В начале аутоиммунный тиреоидит протекает бессимптомно, далее появляются симптомы гипотиреоза;
- нарушение структуры железы после воздействия радиоактивного йода;
- новообразования;
- послеоперационные последствия — болезнь развивается из-за уменьшения размеров органа.
Вторичный гипотиреоз. Является осложнением заболеваний другого органа, при этом сама щитовидная железа полностью здорова. Причинами вторичного гипотиреоза являются болезни гипофиза, в результате которых вырабатывается недостаточное количество тиреотропного гормона (ТТГ), либо тиреотропного-релизинг гормона, с помощью которого гипоталамус регулирует выработку ТТГ.
Заболевания гипофиза:
- опухоли;
- нарушение кровообращения;
- хирургическое повреждение или удаление части гипофиза;
- врожденные пороки развития гипофиза;
- длительное лечение Глюкокортикоидами (Дофамином в больших дозах).
Классификация
По степени тяжести различают 3 формы гипотиреоза:
- СУБКЛИНИЧЕСКИЙ. Характеризуется отсутствием признаков и симптомов заболевания. В крови может быть нормальное содержание гормонов щитовидной железы, но всегда повышенный уровень ТТГ. Субклинической формой гипотиреоза страдает не более 20% женщин.
- КЛАССИЧЕСКИЙ ИЛИ МАНИФЕСТНЫЙ. Всегда сопровождается ухудшением здоровья. В крови понижен уровень гормонов, но повышен ТТГ.
- ТЯЖЕЛЫЙ. Характеризуется длительным течением заболевания при отсутствии адекватного лечения. Как правило исход — кома.
Клиника
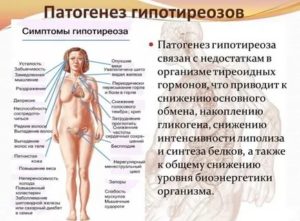
Гипотиреоз во время беременности является причиной сниженного обмена веществ. Поскольку рецепторы к гормонам щитовидной железы расположены практически по всему организму, то наблюдается нарушение работы многих органов и систем.
Степень тяжести зависит от уровня гормональной недостаточности.
Именно по этой причине заболевание тяжело заподозрить на ранней стадии, а ведь для плода очень важно получать нужное количество щитовидных гормонов именно в первые 12 недель беременности, во время формирования внутренних органов.
| Кожа и слизистые | Бледность порой с желтушным оттенком, отек и одутловатость лица. Сухая, холодная и потная кожа. Выпадение волос на голове и по краям бровей. |
| Органы дыхания | Приступы одышки во время сна, возможно скопление экссудата в плевральной полости. |
| Сердечно-сосудистая система | Снижение частоты пульса менее 60 ударов в минуту, повышенное или чаще пониженное давление, сердце сокращается редко и вяло, тоны глухие. Из-за это женщина может жаловаться на слабость и одышку. |
| ЖКТ | Плохой аппетит, ослабленный вкус к еде, нарушение функциональности желчных путей, нарушение оттока желчи, камни в желчном пузыре. |
| Органы выделения | Застой жидкости в организме, нарушение возврата биологических веществ из мочи обратно в кровь. |
| Кости и суставы | Воспаление суставов, разрушение костной ткани. |
| Кроветворение | Малокровие, нарушение процессов свертывания крови. |
| ЛОР-органы | Тугоухость, осиплость, симптомы затрудненного дыхания через нос. |
| Нервная система | Нарушение сна, снижение памяти, депрессивное состояние. |
| Прочее | Из-за малоподвижного образа жизни и сниженного обмена веществ женщины набирают вес, у них пониженная температура тела, сухая, холодная на ощупь кожа. |
Ведение беременной женщины с гипотиреозом
Если у беременной женщины выявлено заболевание щитовидной железы, ей назначается отдельный план ведение беременности:
- Решается вопрос о сохранении беременности.
- Женщина наблюдается акушером совместно с эндокринологом.
- Назначается генетическое консультирование, нередко на анализ забираются околоплодные воды, чтобы исключить врожденные пороки развития у плода.
- Назначается лечение даже легких и бессимптомных форм гипотиреоза.
- Всем женщинам в первый триместр беременности рекомендуется прием препаратов йода.
- На протяжение беременности уровень гормонов исследуется несколько раз.
- Женщины заранее ложатся в роддом для решения вопроса о способе родов, которые чаще бывают досрочными. После рождения ребенок должен пройти медико-генетическое консультирование.
Какие могут быть последствия для ребенка?
Гормоны ЩЖ оказывают самое важное влияние на формирование и созревание мозга новорожденного. Ни одни другие гормоны не обладают похожим эффектом.
Отрицательные последствия гипотиреоза во время беременности для плода:
- высокий риск спонтанного прерывания беременности;
- мертворождение;
- врожденные пороки развития сердца;
- тугоухость;
- косоглазие;
- врожденные аномалии развития внутренних органов.
- врожденный гипотиреоз, который развивается у детей, рожденных от матерей с нелеченным гипотиреозом. Это самое тяжелое последствие для плода, является основной причиной развития кретинизма. Кретинизм – это болезнь, вызванная гипофункцией щитовидки. Проявляется задержкой умственного и физического развития, запоздалым прорезыванием зубов, плохим закрытием родничков, лицо принимает характерные толстые и отечные черты, части тела не пропорциональны, страдает половая система ребенка
После установления диагноза ребенку как можно раньше назначают пожизненный прием препаратов, замещающих гормоны щитовидной железы. Чем раньше начато лечение ребенка, тем больше шансов на нормальное развитие его умственных способностей. Далее каждый квартал года осуществляется контроль лечения — у ребенка измеряют рост, вес, общее развитие и уровень гормонов.
ТРАНЗИТОРНЫЙ ГИПОТИРЕОЗ. Временное заболевание новорожденных детей, которое проходит самостоятельно и бесследно.
Чаще встречается в регионах с недостаточностью йода, у недоношенных малышей, если мать принимала препараты, угнетающие гормональную активность щитовидной железы.
В этом случае ребенку назначают лечение как при гипотиреозе, если после повторного анализа диагноз не подтвердился, все препараты отменяются.
Диагностика
Поскольку заподозрить заболевание в начале его развития тяжело, врач отпирается от анамнеза женщины: нарушения работы щитовидной железы в прошлом, выкидыши, бесплодие, врожденный гипотиреоз у родившегося ранее ребенка.
Для подтверждения диагноза достаточно сдать кровь на гормоны — выявление повышенного уровня ТТГ достаточно, так как повышенный ТТГ является самым чувствительным признаком гипотиреоза, даже при субклиническом его течении.
Лечение
В незамедлительном лечении нуждаются все женщины даже при бессимптомном течение заболевания.
Заместительная терапия производится синтетическим аналогом гормона тироксина Левотироксином. В связи с тем, что во время беременности возрастает потребность женского организма в этом гормоне, доза препарата высчитывается согласно результатам анализов, учитывая массу тела женщины. Во время беременности женщине нужно сохранять уровень ТТГ от 2 мЕд/л, Т4 в норме, но лучше у верхней ее границы.
Обычно, женщине в положении, дозу препарата увеличивают на половину. Далее каждые 8–12 недель беременности сдаются анализы на гормоны, по результатам которых врач регулирует дозу препарата. После 20 недели беременности доза увеличивается еще на 20–50 мкг.
Препарат принимают утром (при токсикозе с выраженной рвотой прием Левотироксина можно сместить на обеденные часы). Лекарственное средство не оказывает негативного воздействия на плод, не способно оно и вызвать передозировку.
Дополнительно женщина обязательно должна принимать препараты йода (Например — Йодомарин).
Если заболевание полностью компенсировано, то планирование беременности женщине не противопоказано.
ПРЕПАРАТЫ ЙОДА. Самым распространенным препаратом для восполнения в организме дефицита йода является Йодомарин, он выпускается в таблетках, с содержанием йода по 100 и 200 мг. Препарат можно использовать в профилактических целях, а также для лечения.
Йодомарин нормализует выработку гормонов щитовидной железы, обеспечивая йодирование предшественников тиреоидных гормонов. По механизму обратной связи он затормаживает синтез ТТГ, препятствует разрастанию щитовидной железы.
ПОКАЗАНИЯ К ПРИМЕНЕНИЮ:
- Йодомарин для профилактики нужно принимать в период интенсивного роста, т. е. детям, подросткам, беременным и кормящим женщинам.
- Планирование беременности.
- После удаления щитовидки, а также курса лечения гормонами.
- Йодомарин входит в схему лечения диффузно-токсического зоба, который является последствием йодной недостаточности.
- Угроза попадания в организм радиоактивного йода.
- Кроме того, препарат назначают при сифилисе, катаракте, помутнении роговицы и стекловидного тела, при грибковой инфекции глаз, в качестве отхаркивающего средства.
СПОСОБ ПРИМЕНЕНИЯ. Новорожденным и детям до 12 лет Йодомарин дают по 1/2 таблетки (50 мг), подросткам по 1–2 таблетки (100–200 мг). Беременным и кормящим женщинам Йодомарин назначают по 200 мг в сутки.
Что говорят покупатели?
Мы просмотрели отзывы родительского форума.
Все женщины оставляют положительные отклики, утверждая, что их самочувствие после приема препарата улучшалось, они почувствовали прилив силы и энергии.
Мы нашли отзывы, где родители говорили, что после приема препарата по результатам УЗИ были выявлены изменения у плода в положительную сторону. Отрицательные отзывы на форуме родителей отсутствуют.
Призываем всех женщин во время беременности и кормления грудью проводить профилактику дефицита йода Йодомарином, женщин с гипотиреозом — немедленно начинать лечение.
Источник: https://MoyaZheleza.ru/shchitovidnaya/gipotireoz/gipotireoz-pri-beremennosti.html
Беременность при гипотиреозе. Что делать до, во время и после
Большинство современных женщин согласно с тем, что беременность желательно планировать. А в тех случаях, когда женщина страдает каким-либо хроническим заболеванием, то планирование будущей беременности становится особенно важным и необходимым.
Можно ли забеременеть при самом частом среди молодых женщин заболевании щитовидной железы – гипотиреозе? Да! При условии адекватного лечения до беременности и во время ее, женщина может забеременеть и родить здорового ребенка.
Обсудим, как подготовиться к беременности и как вести себя во время беременности при гипотиреозе. Гипотиреоз – это недостаточность гормонов щитовидной железы. Причиной его чаще всего бывает заболевание, которое называется аутоиммунный тиреоидит, или удаление щитовидной железы по различным причинам.
Женщине, у которой до беременности был установлен диагноз гипотиреоз, при планировании беременности обязательно нужно сдать анализ крови на ТТГ, и посетить эндокринолога с результатом.
Эндокринолог откорректирует дозу принимаемого вами левотироксина (Эутирокса, L-тироксина), чтобы ваш гормональный фон приблизился к идеальному для беременных.
Для женщин, планирующих беременность, нормальным значением ТТГ считается до 2,5 мкме\мл, а не та цифра, которая указана в бланке лаборатории, как верхняя граница нормы. Почему нормы более строгие?
В первой половине беременности щитовидная железа плода еще только формируется и не работает, ребенок получает эти гормоны от матери.
Нормальный уровень гормонов щитовидной железы необходим для правильного развития нервной системы плода, он сказывается на будущем интеллекте ребенка.
Поэтому так важно, чтобы в первом триместре беременности (когда женщина может еще и не знать о своей беременности), гормонов матери было достаточно для обеспечения плода.
ВАЖНО! Подобрать нужную дозу левотироксина необходимо и для того, что беременность вообще могла наступить. Недостаток гормонов щитовидной железы в организме женщины нарушает ее способность зачать
Когда вы узнали о факте беременности, пришло время снова сдать анализ крови на ТТГ и свободный Т4.
В первом триместре беременности потребность в левотироксине возрастает у всех беременных, поэтому, не дожидаясь результатов анализов, вам необходимо будет увеличить дозу левотироксина примерно на 30-50%.
Например, если вы принимали Эутирокс 75 мкг, то узнав о своей беременность, можете смело принимать 100 мкг. Обязателен в первом триместре беременности и визит к эндокринологу.
Исходя из ваших анализов на гормоны, врач определит наиболее подходящую вам дозу препарата, частоту контрольных анализов крови и осмотров. При хороших результатах анализов, контролировать гормоны (ТТГ и свТ4) нужно 1 раз в триместр. Если же ваши анализы будут не в норме, то после изменения дозы препарата необходимо повторить анализы через 1,5 месяца.
Нормой при беременности считаются значения ТТГ ниже 2,5 в первом триместре, ниже 3,0 мкме\мл во втором и третьем.
Всем беременным, независимо от наличия заболевания щитовидной железы, необходимо получать ежедневно 250 мкг йода в течение всей беременности и лактации
Йод входит в состав гормонов щитовидной железы.
При беременности увеличивается потребность в гормонах, а соответственно, и в йоде. В большинство поливитаминов для беременных входит этот микроэлемент, но в разном количестве.
Если вам назначили поливитамины, не содержащие йод, или вы не принимаете никакие поливитамины, то следует принимать дополнительно препараты йода (Йодомарин, Йодбаланс, Йод-Актив) в дозе 250 мкг.
Повышенная потребность в йоде сохраняется и в тот период, когда женщина кормит грудью, так что препараты йода желательно принимать до завершения лактации.
Сразу после родов дозу левотироксина нужно будет снизить до той, которую вы принимали до беременности. Через 3 месяца после родов следует сдать анализ крови на ТТГ, чтобы убедиться в правильности дозы, и посетить врача.
Если у вас гипотиреоз, и вы постоянно принимаете левотироксин, то кормить грудью вам не противопоказано!
Этот препарат по своей структуре совершенно такой же, как собственный гормон тироксин, вредного воздействия на ребенка он не оказывает.
Предварительно записаться вы можете по телефону: +7(952) 277-71-74
Источник: https://xn--b1adciorkaejfrcn3b5gh0b.xn--p1ai/beremennost-pri-gipotireoze-chto-delat-do-vo-vremja-i-posle/
Скрытая опасность для мам: как щитовидная железа может испортить жизнь после родов

sh: 1: —format=html: not found
Радость материнства часто омрачается проблемами со здоровьем. Комик и актриса Дженни Моллен призвала общественность обратить внимание на заболевание щитовидной железы, которое затрагивает 5-10 процентов женщин после рождения ребенка. Портал Parents.com подробно рассказывает, что это за болезнь.
Продолжение статьи находится под рекламой
Реклама
Рождение ребенка часто несет с собой изменения тела, организма и здоровья, но, как говорится, изменения изменениям рознь. Беременность и деторождение могут вызвать развитие заболеваний щитовидной железы. Так актриса Дженни Моллен спустя полгода после рождения сына борется с недугом щитовидной железы.
Публикация от Jenny Mollen (@jennymollen) 13 Апр 2018 в 2:00 PDT
Как беременность может повлиять на щитовидную железу
Щитовидная железа расположена в шее и отвечает за метаболизм, вырабатывая и выпуская в кровь гормон тироксин. Когда телу нужно больше энергии, например, при беременности, железа вырабатывает больше гормонов.
Гормоны эстроген и хорионический гонадотропин (ХГ) вызывают повышение уровня гормонов щитовидной железы, но у некоторых женщин нарушение работы иммунитета приводит к тому, что щитовидная железа начинает работать слишком много и приводит к гипертиреозу. Его симптомы — приливы жара, усиленное потоотделение, дрожь, диарея, нервозность, гиперактивность, эмоциональная нестабильность, раздражительность, бессонница, беспокойство и учащенное сердцебиение.
В послеродовой период обнаруживаются следующие заболевания, которые могут вызвать гипертиреоз.
Послеродовой тиреоидит
Тиреоидит возникает в случае воспаления щитовидной железы в первый год после родов. Во время беременности иммунитет весьма подавлен, а после рождения ребенка он принимается за работу с удвоенной силой, что вызывает тиреоидит у 5% женщин.
Обычно заболевание начинается с фазы гипертиреоза через 2-6 месяцев после рождения ребенка. Затем следует фаза гипотиреоза (низкая активность щитовидной железы) примерно через 3-12 месяцев после рождения ребенка.
Симптомы гипотиреоза — чрезмерная усталость, непереносимость холода, запоры, сухость кожи.
Примерно у 10% женщин этот этап становится постоянным и требует лечения. У остальных 90% женщин щитовидная железа возвращается к нормальной работе примерно через год-полтора после появления симптомов.
Публикация от Jenny Mollen (@jennymollen) 18 Апр 2018 в 11:41 PDT
Факторы риска: послеродовой тиреоидит встречается довольно редко и поэтому его симптомы часто приписывают стрессу от родов или смене настроения после рождения ребенка.
Чаще всего он встречается у женщин с аутоимунными заболеваниями, например, диабетом или содержанием антител к тиреопероксидазе (выявляется проведением теста).
Примерно у 20% женщин, перенесших послеродовой тиреоидит после первой беременности, на последующих беременностях происходит рецидив.
Базедова болезнь (болезнь Грейвса)
Большинство случаев гипертиреоза при беременности связано с аутоиммунным заболеванием — базедовой болезнью, при которой из-за нарушения работы иммунитета организм атакует щитовидную железу, заставляя ее вырабатывать больше гормонов, чем нужно. Это заболевание встречается чаще у мужчин, чем у женщин.
По мнению специалистов, базедова болезнь, вероятно, заложена в ДНК человека, а позже может быть активировано мощным перестроением организма, например, при беременности.
Это заболевание обычно обнаруживается через 3-6 месяцев после родов и симптомы гиертиреоза при нем проявляются более выраженно, чем при послеродовом тироидите. Очень часто люди с базедовой болезнью обнаруживают у себя комок в горле, где находится щитовидная железа — это называется зобом.
Факторы риска: беременность, случаи заболевания в семье, генетика женщина, аутоиммунные заболевания, возраст (женщины до 40 лет уязвимы больше всего), стресс, курение — все то повышает риск заболевания.
Лечение гипертиреоза
Оптимальное лечение зависит от возраста женщины, ее физического состояния, главной причины гипертиреоза, личных предпочтений и степени заболевания.
Радиоактивный йод: он поглощается щитовидной железой и вызывает ее уменьшение в размерах. Обычно симптомы утихают через 3-6 месяцев.
Антитиреоидные медикаменты: если главная причина гипертиреоза — базедова болезнь, то сначала пациента будут лечить антитиреоидной терапией в течение 6-12 недель.
Медикаменты используются на самых низких дозах, когда женщина кормит грудью ребенка. Педиатр обязательно должен быть в курсе, что мать принимает эти лекарства.
Некоторые препараты могут повредить печень, поэтому необходим тщательный контроль лечащего врача.
Бета-блокаторы: обычно их используют для лечения высокого давления, но также могут использоваться и при гипертиреозе, поскольку снимают его симптомы, например, учащенное сердцебиение.
Операция на щитовидной железе: в редких случаях рекомендуется операция по удалению железы.
В любом случае обследование, наблюдение и лечение должны быть очень тщательными. Судя по сообщениям Моллен, она работает над тем, чтобы вернуть себе здоровье и хорошее самочувствие, и старается распространить информацию о гипертиреозе, чтобы как можно больше родивших женщин знали, что, возможно, именно гипертиреоз является причиной их недомогания.
Источник: https://rus.delfi.lv/woman/zdorovje/zdorovje/skrytaya-opasnost-dlya-mam-kak-schitovidnaya-zheleza-mozhet-isportit-zhizn-posle-rodov?id=50127198&all=true
Проблемы со щитовидной железой и грудное вскармливание
Белорусское население стало намного чаще сталкиваться с различными заболеваниями щитовидной железы после аварии на Чернобыльской АЭС. Радиоактивный йод, попадая в щитовидную железу, замещает полезный йод и провоцирует развитие различных опухолей.
Существует несколько форм заболевания щитовидки, и дисфункция щитовидной железы влияет на настроение и самочувствие женщины, а также выработку грудного молока.
Часто кормящая мать может получить противоречивую информацию от медиков. Женщина может услышать, что кормить грудью в таком случае не желательно или что лекарства, которые она принимает, могут быть токсичными для ее ребенка и провоцировать развитие зоба.
Недавно ко мне обратилась за помощью молодая девушка, которая перенесла операцию по удалению щитовидной железы в результате злокачественной опухоли. Сейчас она беременна и очень хочет кормить ребенка грудью. Но врачи сомневаются, что это возможно. Они боятся, что лактация может вернуть болезнь, а дозу замещающего гормона придется увеличить и это может повлиять на гормональный фон ребенка.
Итак, давайте разберемся, так ли это на самом деле.
Гипотериоз, беременность и кормление грудью
В данном случае речь идет о гипотиреозе или недостатке, а точнее полном отсутствии функции щитовидной железы. Если уровень TSH (тироидостимулирующий гормон) высокий, а уровень T3 (трииодотиронин) и Т4 (тирозин) низкий, то это говорит о недостатке щитовидной железы. Кормящая мама должна постоянно принимать замещающую терапию в виде синтетического гормона.
Если не принимать лекарства, все процессы в организме матери замедляются. Это может выражаться в чувстве постоянного холода, депрессии и забывчивости, а также в запорах и недостатке молока.
Кстати, многим кормящим мамам, которых лечат от послеродовой депрессии, стоило бы провериться и на счет щитовидной железы.
Чаще всего в качестве замещающего гормона при гипотиреозе назначают Левотироксин (L-Тироксин, levothyroxine sodium). Этот препарат является полностью совместимым с грудным вскармливанием (см. издание Hale, Medications and Mother’s Milk, 2010). Его прием не только улучшает самочувствие, но и увеличивает выработку грудного молока у таких женщин.
Гипертериоз, беременность и кормление грудью
Но бывает, что у женщины может развиться и противоположное состояние, а именно гипертиреоз — гиперфункция щитовидной железы, когда тело начинает функционировать намного быстрее, чем нужно. Это выражается в частом сердцебиении, бессоннице, тревоге, раздражительности и потере веса. Таких женщин можно узнать по характерным неестественно выпученным глазам и увеличенному зобу.
Если гипертиреоз подтверждается в результате анализа крови, то лечащий врач может назначить радиактивное сканирование щитовидной железы, чтобы исключить наличие опухоли. При таком назначении врача грудное вскармливание придется прекратить на 24 часа.
Лекарства, которые используются для лечение гиперфункции щитовидной железы — propylthioracil, methimazole (Tapazole, Тирозол, Тиамазол), propranolol (Inderal). По справочникам совместимости медпрепаратов с грудным вскармливанием, эти лекарства также совместимы с ГВ.
Послеродовый тиреоидит и ГВ
Наиболее часто во время беременности находят диффузное увеличение щитовидной железы (зоб) с сохранением эутиреоза и аутоиммунный тиреоидит, приводящий к изменениям гормонального фона в организме.
Так, по статистике, на протяжении первого года после родов послеродовой тиреоидит — синдром транзиторной или хронической тиреоидной дисфункции, в основе которого лежит аутоиммунное воспаление щитовидки — возникает в общей популяции у 5-9% всех женщин (источник). Хотя в разных странах цифры могут сильно различаться, например, в Таиланде этот показатель составляет 1,1%, а в Канаде достигает 21,1%.
При лечении этих состояний грудное вскармливание ребенка обычно возможно.
Йодная профилактика во время беременности и грудного вскармливания
Также, йодную профилактику можно проводить на протяжении всего периода беременности и грудного вскармливания (единственным противопоказанием для ее проведения является патологический гипертиреоз).
Стоит отметить, что во время беременности происходит естественное изменение функционального состояния щитовидной железы — это нужно учитывать при оценке ее состояния.
Помните, что при своевременном выявлении и коррекции почти любая патология щитовидной железы не является противопоказанием к беременности!
Почитайте также: йод кормящим мамам.
Напоследок хочется пожелать: дорогие женщины, не бойтесь также искать достоверную информацию по поводу ваших заболеваний, прежде чем принимать решение о прекращении грудного вскармливания!
+ Показать скрытый текст***
А парные футболки для двоих влюбленных пусть поднимут ваше настроение в любой ситуации: парные футболки для влюбленных с веселыми надписями и рисунками…
Источник: http://am-am.info/problemy-so-shhitovidnoj-zhelezoj-i-grudnoe-vskarmlivanie/
Послеродовой Гипотиреоз: Причины + Симптомы + Лечение | Щитовидка


Послеродовая депрессия или серьезные проблемы со здоровьем.
Гипотиреоз называют послеродовым, в случае если патология была обнаружена после рождения ребенка. Послеродовой гипотиреоз проявляется на фоне иммунного воспалительного процесса неинфекционного характера.
По классификации патологию относят к широкой группе аутоиммунного тиреоидита. Отличие меж патологиями состоит в том, что гипотиреоз проходит после курса терапии.
Стоит заметить, что патология проявляется у 7-10 % женщин в послеродовом периоде, в течение первых 6 месяцев после рождения ребенка.
Особенности проявления патологии
Отличительной особенностью щитовидной железы от других органов эндокринной системы является ее способность скапливать в тканях большое количество тиреоидных гормонов.
Симптомы гипотиреоза могут не проявляться.
Внимание! Гипотиреоз после родов проявляется в результате интенсивной потери гормонов. Происходит выброс веществ из слоев пораженного органа в кровь.
Опасность патологии заключается в том, что ткани щитовидной железы поражаются в связи с транзиторной аутоиммунной агрессией. На фоне такого нарушения организм человека запускает процессы продуцирования антител к клеткам железы под воздействием некоторых факторов.
Почему происходит сбой после беременности?
Иммунная система женщины в период беременности сильно угнетается. Связано это с естественными процессами, обеспечивающими развитие плода. После родов иммунные клетки активируются, но в результате сбоя они начинают атаковать ткани своего же организма.
Своевременное обследование – лучший метод профилактики патологии.
Внимание! Агрессия иммунных клеток может быть направлена не только на органы эндокринной системы, но и на соединительные ткани организма, почки, печень и другие органы.
Конечно, гипотиреоз проявляется не у всех женщин, а лишь только при наличии предрасположенности. Доказано, что риск развития патологии повышается для обладательниц антител к тиреоидной пероксидазе на 50 %. при последующих беременностях вероятность проявления патологии планомерно возрастает.
Основные симптомы
В медицинской классификации выделяют три стадии развития патологии:
- тиреотоксикоз;
- гипотиреоз;
- период восстановления.
Разобраться с особенностями проявления симптомом патологии поможет приведенная таблица.
Проблемы со здоровьем могут омрачать радость материнства.
| Стадии послеродового гипотиреоза | |
| Стадия | Основные характеристики |
| Тиреотоксикоз (первая стадия) | Первые признаки проявляются через 14 недель после родов. В крови женщины проявляется снижение концентрации ТТГ и повышение показателей свободного Т4. симптомы нарушения могут не проявляться. Крайне редко женщины жалуются на повышенную раздражимость и списывают ее на проявления послеродового кризиса. Лечение на этом этапе не назначается, в некоторых случаях иммунные нарушения восстанавливаются самостоятельно и патология не прогрессирует.В случае, когда состояние сопровождается выраженным учащением сердцебиения, применяют бета-блокаторы. грудное вскармливание при этом не отменяют. Женщине показано обследование, позволяющее исключить вероятность проявления диффузного токсического зоба. Если диагноз подтверждаются, используются радиофармпрепараты. Своими руками и подручными средствами исправить ситуацию не удастся – помощь специалиста – необходима. |
| Гипотиреоз (вторая стадия) | Проявляется спустя 19 недель с момента родов. Клинические проявления чаще всего отсутствуют, наблюдаются изменения в показателях лабораторных испытаний: повышается концентрация ТТГ, свободный Т4 приходит в норму. При тяжелых случаях патологии ТТГ повышается существенно до 50 мЕд/л.Для лечения патологии применяется гормонозаместительная терапия с использованием L-тироксина. Инструкция по применению составов предупреждает, что использовать их можно только под контролем доктора. Состояние пациента в течение 9-12 месяцев должно стабилизироваться. После нормализации самочувствия препарат отменяют. Если концентрация ТТГ после отказа от гормонов стремительно растет прием гормонов, необходим постоянно. |
| Этап восстановления | Симптомы патологии проявляются через 6-8 месяцев с момента родов. Патология часто не требует медикаментозного вмешательства, но женщине следует сдать анализы на содержание ТТГ в крови. Методика обследования позволит исключить вероятность развития аутоиммунного тиреоидита. |
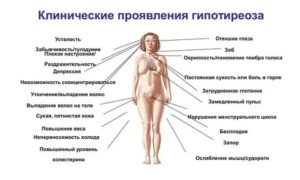
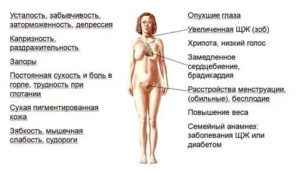
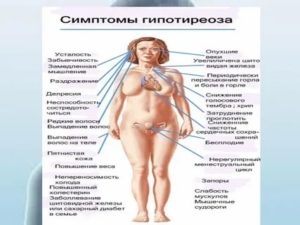
Характерные симптомы развития патологии часто отсутствуют, потому определить наличие недуга без лабораторных тестов невозможно. Симптомы гипотиреоза видны на фото.
Постоянная усталость как симптом гипотиреоза.
Некоторые девушки отмечают проявление следующих изменений:
- гипергидроз;
- изменение частоты сердечных сокращений;
- повышенная раздражимость;
- тремор конечностей.
Опасность состоит в том, что многие молодые мамы связывают проявление таких симптомов с хронической усталостью и недосыпом.
Факт! Случаев, когда женщина родила с гипотиреозом – достаточно. Критическим является этап 6-8 недель из-за высокого риска выкидыша. В течение всей беременности подобным пациенткам необходима гормональная поддержка. Стоит учитывать и то, что роды при гипотиреозе могут быть осложненными, часто проявляется слабость родовой деятельности.
Будущие мамы должны помнить о том, что контроль показателей гормонов в крови до беременности, в течение процесса гестации и после родов – необходим. Такие значения являются информативными и врач, зная их, может своевременно предпринять необходимые меры. в этой статье расскажет о скрытых опасностях гипотиреоза.
Основные принципы терапии
Женщине при среднем и тяжелом течении патологии назначают гормоны. Лечение производится под контролем эндокринолога. Госпитализация пациентки не требуется, но присутствует необходимость проведения регулярных лабораторных тестов и обследований.
Если патология проявилась после родов и протекает без осложнений, гормоны не применяют, при этом тщательно контролируют состояние женщины.
Внимание! Если гипотиреоз проявляется выраженно, производят отказ от грудного вскармливания и проводят обследование на предмет выявления токсического зоба.
Длительность курса терапии при послеродовом тиреоидите составляет около года. Если на этапе отмены лекарственных составов проявляется ухудшение самочувствия пациента и показатели гормонов начинают стремительно расти диагностируют истинное воспаление щитовидки. Такая патология требует постоянной медикаментозной поддержки и контроля.
Болезнь или депрессия?
Гипотиреоз у молодых мам часто путают с периодом послеродовой депрессии. Симптомы действительно схожи: женщина ощущает постоянную подавленность и усталость.
Если ухудшение самочувствия связано с депрессией, то состояние женщины нормализуется в течение полугода. Если симптомы не исчезли или напротив стали проявляться с большей интенсивностью – следует посетить врача.
Девушка должна пройти обследование у эндокринолога во время беременности.
Также женщинам следует обратить внимание на следующие факторы:
- Если поставлен диагноз послеродовой тиреоидит, обследования следует проходить регулярно. Анализы на содержание гормонов следует сдавать 1 раз в 6 месяцев.
- При повторной беременности показатели контролируют в течение всего срока гестации.
- Если функции щитовидной железы не нарушены, процесс восстановления займет не более 18 месяцев.
Девушкам следует помнить о том, что консультация эндокринолога необходима всем без исключения будущим мамам, а анализ на определение гормонов полезно сдать на этапе планирования малыша. Цена обследования даже в частной лаборатории не высока – но это залог успешного вынашивания.
Постоянный контроль над состоянием женщины позволит предотвратить развитие серьезных проблем, связанных со сбоями эндокринной системы. Гипотиреоз после родов часто проявляется при наличии определенных проблем со щитовидной железой до беременности.
.
Источник: https://Schitovidka.su/zabolevaniya/beremennost/poslerodovoj-gipotireoz-211
Гипотиреоз при беременности – что нужно знать каждой молодой женщине

Гипотиреоз при беременности — явление не редкое и очень опасное. Это эндокринное заболевание, причиной которого является стойкое снижение уровня гормонов щитовидной железы. Запустить механизм заболевания может множество различных факторов.
Болезни щитовидной железы у женщин встречаются в 10–15 раз чаще, чем у представителей мужского пола. Основная социальная проблема болезни заключается в нарушении репродуктивной функции женщин, даже при бессимптомном течение заболевания. Гипотиреоз выявляется у каждой 3-ей женщины с бесплодием.
Нельзя не отметить, что порой беременность и сама может спровоцировать развитие заболеваний щитовидной железы, чаще происходит это в районах эндемичных по йоду.
Причины
Все причины условно можно разделить на 2 категории — первичные и вторичные.
Первичный гипотиреоз. В данном случае причина заболевания находится в самой щитовидной железе.
Например:
- врожденные пороки развития щитовидной железы;
- воспалительный процесс, в том числе аутоиммунный тиреоидит. В начале аутоиммунный тиреоидит протекает бессимптомно, далее появляются симптомы гипотиреоза;
- нарушение структуры железы после воздействия радиоактивного йода;
- новообразования;
- послеоперационные последствия — болезнь развивается из-за уменьшения размеров органа.
Вторичный гипотиреоз. Является осложнением заболеваний другого органа, при этом сама щитовидная железа полностью здорова. Причинами вторичного гипотиреоза являются болезни гипофиза, в результате которых вырабатывается недостаточное количество тиреотропного гормона (ТТГ), либо тиреотропного-релизинг гормона, с помощью которого гипоталамус регулирует выработку ТТГ.
Заболевания гипофиза:
- опухоли;
- нарушение кровообращения;
- хирургическое повреждение или удаление части гипофиза;
- врожденные пороки развития гипофиза;
- длительное лечение Глюкокортикоидами (Дофамином в больших дозах).
Классификация
По степени тяжести различают 3 формы гипотиреоза:
- СУБКЛИНИЧЕСКИЙ. Характеризуется отсутствием признаков и симптомов заболевания. В крови может быть нормальное содержание гормонов щитовидной железы, но всегда повышенный уровень ТТГ. Субклинической формой гипотиреоза страдает не более 20% женщин.
- КЛАССИЧЕСКИЙ ИЛИ МАНИФЕСТНЫЙ. Всегда сопровождается ухудшением здоровья. В крови понижен уровень гормонов, но повышен ТТГ.
- ТЯЖЕЛЫЙ. Характеризуется длительным течением заболевания при отсутствии адекватного лечения. Как правило исход — кома.
Клиника
Гипотиреоз во время беременности является причиной сниженного обмена веществ. Поскольку рецепторы к гормонам щитовидной железы расположены практически по всему организму, то наблюдается нарушение работы многих органов и систем.
Степень тяжести зависит от уровня гормональной недостаточности.
Именно по этой причине заболевание тяжело заподозрить на ранней стадии, а ведь для плода очень важно получать нужное количество щитовидных гормонов именно в первые 12 недель беременности, во время формирования внутренних органов.
| Кожа и слизистые | Бледность порой с желтушным оттенком, отек и одутловатость лица. Сухая, холодная и потная кожа. Выпадение волос на голове и по краям бровей. |
| Органы дыхания | Приступы одышки во время сна, возможно скопление экссудата в плевральной полости. |
| Сердечно-сосудистая система | Снижение частоты пульса менее 60 ударов в минуту, повышенное или чаще пониженное давление, сердце сокращается редко и вяло, тоны глухие. Из-за это женщина может жаловаться на слабость и одышку. |
| ЖКТ | Плохой аппетит, ослабленный вкус к еде, нарушение функциональности желчных путей, нарушение оттока желчи, камни в желчном пузыре. |
| Органы выделения | Застой жидкости в организме, нарушение возврата биологических веществ из мочи обратно в кровь. |
| Кости и суставы | Воспаление суставов, разрушение костной ткани. |
| Кроветворение | Малокровие, нарушение процессов свертывания крови. |
| ЛОР-органы | Тугоухость, осиплость, симптомы затрудненного дыхания через нос. |
| Нервная система | Нарушение сна, снижение памяти, депрессивное состояние. |
| Прочее | Из-за малоподвижного образа жизни и сниженного обмена веществ женщины набирают вес, у них пониженная температура тела, сухая, холодная на ощупь кожа. |
Ведение беременной женщины с гипотиреозом
Если у беременной женщины выявлено заболевание щитовидной железы, ей назначается отдельный план ведение беременности:
- Решается вопрос о сохранении беременности.
- Женщина наблюдается акушером совместно с эндокринологом.
- Назначается генетическое консультирование, нередко на анализ забираются околоплодные воды, чтобы исключить врожденные пороки развития у плода.
- Назначается лечение даже легких и бессимптомных форм гипотиреоза.
- Всем женщинам в первый триместр беременности рекомендуется прием препаратов йода.
- На протяжение беременности уровень гормонов исследуется несколько раз.
- Женщины заранее ложатся в роддом для решения вопроса о способе родов, которые чаще бывают досрочными. После рождения ребенок должен пройти медико-генетическое консультирование.
Какие могут быть последствия для ребенка?
Гормоны ЩЖ оказывают самое важное влияние на формирование и созревание мозга новорожденного. Ни одни другие гормоны не обладают похожим эффектом.
Отрицательные последствия гипотиреоза во время беременности для плода:
- высокий риск спонтанного прерывания беременности;
- мертворождение;
- врожденные пороки развития сердца;
- тугоухость;
- косоглазие;
- врожденные аномалии развития внутренних органов.
- врожденный гипотиреоз, который развивается у детей, рожденных от матерей с нелеченным гипотиреозом. Это самое тяжелое последствие для плода, является основной причиной развития кретинизма. Кретинизм – это болезнь, вызванная гипофункцией щитовидки. Проявляется задержкой умственного и физического развития, запоздалым прорезыванием зубов, плохим закрытием родничков, лицо принимает характерные толстые и отечные черты, части тела не пропорциональны, страдает половая система ребенка
После установления диагноза ребенку как можно раньше назначают пожизненный прием препаратов, замещающих гормоны щитовидной железы. Чем раньше начато лечение ребенка, тем больше шансов на нормальное развитие его умственных способностей. Далее каждый квартал года осуществляется контроль лечения — у ребенка измеряют рост, вес, общее развитие и уровень гормонов.
ТРАНЗИТОРНЫЙ ГИПОТИРЕОЗ. Временное заболевание новорожденных детей, которое проходит самостоятельно и бесследно.
Чаще встречается в регионах с недостаточностью йода, у недоношенных малышей, если мать принимала препараты, угнетающие гормональную активность щитовидной железы.
В этом случае ребенку назначают лечение как при гипотиреозе, если после повторного анализа диагноз не подтвердился, все препараты отменяются.
Диагностика
Поскольку заподозрить заболевание в начале его развития тяжело, врач отпирается от анамнеза женщины: нарушения работы щитовидной железы в прошлом, выкидыши, бесплодие, врожденный гипотиреоз у родившегося ранее ребенка.
Для подтверждения диагноза достаточно сдать кровь на гормоны — выявление повышенного уровня ТТГ достаточно, так как повышенный ТТГ является самым чувствительным признаком гипотиреоза, даже при субклиническом его течении.
Лечение
В незамедлительном лечении нуждаются все женщины даже при бессимптомном течение заболевания.
Заместительная терапия производится синтетическим аналогом гормона тироксина Левотироксином. В связи с тем, что во время беременности возрастает потребность женского организма в этом гормоне, доза препарата высчитывается согласно результатам анализов, учитывая массу тела женщины. Во время беременности женщине нужно сохранять уровень ТТГ от 2 мЕд/л, Т4 в норме, но лучше у верхней ее границы.
Обычно, женщине в положении, дозу препарата увеличивают на половину. Далее каждые 8–12 недель беременности сдаются анализы на гормоны, по результатам которых врач регулирует дозу препарата. После 20 недели беременности доза увеличивается еще на 20–50 мкг.
Препарат принимают утром (при токсикозе с выраженной рвотой прием Левотироксина можно сместить на обеденные часы). Лекарственное средство не оказывает негативного воздействия на плод, не способно оно и вызвать передозировку.
Дополнительно женщина обязательно должна принимать препараты йода (Например — Йодомарин).
Если заболевание полностью компенсировано, то планирование беременности женщине не противопоказано.
ПРЕПАРАТЫ ЙОДА. Самым распространенным препаратом для восполнения в организме дефицита йода является Йодомарин, он выпускается в таблетках, с содержанием йода по 100 и 200 мг. Препарат можно использовать в профилактических целях, а также для лечения.
Йодомарин нормализует выработку гормонов щитовидной железы, обеспечивая йодирование предшественников тиреоидных гормонов. По механизму обратной связи он затормаживает синтез ТТГ, препятствует разрастанию щитовидной железы.
ПОКАЗАНИЯ К ПРИМЕНЕНИЮ:
- Йодомарин для профилактики нужно принимать в период интенсивного роста, т. е. детям, подросткам, беременным и кормящим женщинам.
- Планирование беременности.
- После удаления щитовидки, а также курса лечения гормонами.
- Йодомарин входит в схему лечения диффузно-токсического зоба, который является последствием йодной недостаточности.
- Угроза попадания в организм радиоактивного йода.
- Кроме того, препарат назначают при сифилисе, катаракте, помутнении роговицы и стекловидного тела, при грибковой инфекции глаз, в качестве отхаркивающего средства.
СПОСОБ ПРИМЕНЕНИЯ. Новорожденным и детям до 12 лет Йодомарин дают по 1/2 таблетки (50 мг), подросткам по 1–2 таблетки (100–200 мг). Беременным и кормящим женщинам Йодомарин назначают по 200 мг в сутки.
Что говорят покупатели?
Мы просмотрели отзывы родительского форума.
Все женщины оставляют положительные отклики, утверждая, что их самочувствие после приема препарата улучшалось, они почувствовали прилив силы и энергии.
Мы нашли отзывы, где родители говорили, что после приема препарата по результатам УЗИ были выявлены изменения у плода в положительную сторону. Отрицательные отзывы на форуме родителей отсутствуют.
Призываем всех женщин во время беременности и кормления грудью проводить профилактику дефицита йода Йодомарином, женщин с гипотиреозом — немедленно начинать лечение.
Источник: https://MoyaZheleza.ru/shchitovidnaya/gipotireoz/gipotireoz-pri-beremennosti.html
Беременность при гипотиреозе. Что делать до, во время и после

Большинство современных женщин согласно с тем, что беременность желательно планировать. А в тех случаях, когда женщина страдает каким-либо хроническим заболеванием, то планирование будущей беременности становится особенно важным и необходимым.
Можно ли забеременеть при самом частом среди молодых женщин заболевании щитовидной железы – гипотиреозе? Да! При условии адекватного лечения до беременности и во время ее, женщина может забеременеть и родить здорового ребенка.
Обсудим, как подготовиться к беременности и как вести себя во время беременности при гипотиреозе. Гипотиреоз – это недостаточность гормонов щитовидной железы. Причиной его чаще всего бывает заболевание, которое называется аутоиммунный тиреоидит, или удаление щитовидной железы по различным причинам.
Женщине, у которой до беременности был установлен диагноз гипотиреоз, при планировании беременности обязательно нужно сдать анализ крови на ТТГ, и посетить эндокринолога с результатом.
Эндокринолог откорректирует дозу принимаемого вами левотироксина (Эутирокса, L-тироксина), чтобы ваш гормональный фон приблизился к идеальному для беременных.
Для женщин, планирующих беременность, нормальным значением ТТГ считается до 2,5 мкме\мл, а не та цифра, которая указана в бланке лаборатории, как верхняя граница нормы. Почему нормы более строгие?
В первой половине беременности щитовидная железа плода еще только формируется и не работает, ребенок получает эти гормоны от матери.
Нормальный уровень гормонов щитовидной железы необходим для правильного развития нервной системы плода, он сказывается на будущем интеллекте ребенка.
Поэтому так важно, чтобы в первом триместре беременности (когда женщина может еще и не знать о своей беременности), гормонов матери было достаточно для обеспечения плода.
ВАЖНО! Подобрать нужную дозу левотироксина необходимо и для того, что беременность вообще могла наступить. Недостаток гормонов щитовидной железы в организме женщины нарушает ее способность зачать
Когда вы узнали о факте беременности, пришло время снова сдать анализ крови на ТТГ и свободный Т4.
В первом триместре беременности потребность в левотироксине возрастает у всех беременных, поэтому, не дожидаясь результатов анализов, вам необходимо будет увеличить дозу левотироксина примерно на 30-50%.
Например, если вы принимали Эутирокс 75 мкг, то узнав о своей беременность, можете смело принимать 100 мкг. Обязателен в первом триместре беременности и визит к эндокринологу.
Исходя из ваших анализов на гормоны, врач определит наиболее подходящую вам дозу препарата, частоту контрольных анализов крови и осмотров. При хороших результатах анализов, контролировать гормоны (ТТГ и свТ4) нужно 1 раз в триместр. Если же ваши анализы будут не в норме, то после изменения дозы препарата необходимо повторить анализы через 1,5 месяца.
Нормой при беременности считаются значения ТТГ ниже 2,5 в первом триместре, ниже 3,0 мкме\мл во втором и третьем.
Всем беременным, независимо от наличия заболевания щитовидной железы, необходимо получать ежедневно 250 мкг йода в течение всей беременности и лактации
Йод входит в состав гормонов щитовидной железы.
При беременности увеличивается потребность в гормонах, а соответственно, и в йоде. В большинство поливитаминов для беременных входит этот микроэлемент, но в разном количестве.
Если вам назначили поливитамины, не содержащие йод, или вы не принимаете никакие поливитамины, то следует принимать дополнительно препараты йода (Йодомарин, Йодбаланс, Йод-Актив) в дозе 250 мкг.
Повышенная потребность в йоде сохраняется и в тот период, когда женщина кормит грудью, так что препараты йода желательно принимать до завершения лактации.
Сразу после родов дозу левотироксина нужно будет снизить до той, которую вы принимали до беременности. Через 3 месяца после родов следует сдать анализ крови на ТТГ, чтобы убедиться в правильности дозы, и посетить врача.
Если у вас гипотиреоз, и вы постоянно принимаете левотироксин, то кормить грудью вам не противопоказано!
Этот препарат по своей структуре совершенно такой же, как собственный гормон тироксин, вредного воздействия на ребенка он не оказывает.
Предварительно записаться вы можете по телефону: +7(952) 277-71-74
Источник: https://xn--b1adciorkaejfrcn3b5gh0b.xn--p1ai/beremennost-pri-gipotireoze-chto-delat-do-vo-vremja-i-posle/
Скрытая опасность для мам: как щитовидная железа может испортить жизнь после родов

sh: 1: —format=html: not found
Радость материнства часто омрачается проблемами со здоровьем. Комик и актриса Дженни Моллен призвала общественность обратить внимание на заболевание щитовидной железы, которое затрагивает 5-10 процентов женщин после рождения ребенка. Портал Parents.com подробно рассказывает, что это за болезнь.
Продолжение статьи находится под рекламой
Реклама
Рождение ребенка часто несет с собой изменения тела, организма и здоровья, но, как говорится, изменения изменениям рознь. Беременность и деторождение могут вызвать развитие заболеваний щитовидной железы. Так актриса Дженни Моллен спустя полгода после рождения сына борется с недугом щитовидной железы.
Публикация от Jenny Mollen (@jennymollen) 13 Апр 2018 в 2:00 PDT
Как беременность может повлиять на щитовидную железу
Щитовидная железа расположена в шее и отвечает за метаболизм, вырабатывая и выпуская в кровь гормон тироксин. Когда телу нужно больше энергии, например, при беременности, железа вырабатывает больше гормонов.
Гормоны эстроген и хорионический гонадотропин (ХГ) вызывают повышение уровня гормонов щитовидной железы, но у некоторых женщин нарушение работы иммунитета приводит к тому, что щитовидная железа начинает работать слишком много и приводит к гипертиреозу. Его симптомы — приливы жара, усиленное потоотделение, дрожь, диарея, нервозность, гиперактивность, эмоциональная нестабильность, раздражительность, бессонница, беспокойство и учащенное сердцебиение.
В послеродовой период обнаруживаются следующие заболевания, которые могут вызвать гипертиреоз.
Послеродовой тиреоидит
Тиреоидит возникает в случае воспаления щитовидной железы в первый год после родов. Во время беременности иммунитет весьма подавлен, а после рождения ребенка он принимается за работу с удвоенной силой, что вызывает тиреоидит у 5% женщин.
Обычно заболевание начинается с фазы гипертиреоза через 2-6 месяцев после рождения ребенка. Затем следует фаза гипотиреоза (низкая активность щитовидной железы) примерно через 3-12 месяцев после рождения ребенка.
Симптомы гипотиреоза — чрезмерная усталость, непереносимость холода, запоры, сухость кожи.
Примерно у 10% женщин этот этап становится постоянным и требует лечения. У остальных 90% женщин щитовидная железа возвращается к нормальной работе примерно через год-полтора после появления симптомов.
Публикация от Jenny Mollen (@jennymollen) 18 Апр 2018 в 11:41 PDT
Факторы риска: послеродовой тиреоидит встречается довольно редко и поэтому его симптомы часто приписывают стрессу от родов или смене настроения после рождения ребенка.
Чаще всего он встречается у женщин с аутоимунными заболеваниями, например, диабетом или содержанием антител к тиреопероксидазе (выявляется проведением теста).
Примерно у 20% женщин, перенесших послеродовой тиреоидит после первой беременности, на последующих беременностях происходит рецидив.
Базедова болезнь (болезнь Грейвса)
Большинство случаев гипертиреоза при беременности связано с аутоиммунным заболеванием — базедовой болезнью, при которой из-за нарушения работы иммунитета организм атакует щитовидную железу, заставляя ее вырабатывать больше гормонов, чем нужно. Это заболевание встречается чаще у мужчин, чем у женщин.
По мнению специалистов, базедова болезнь, вероятно, заложена в ДНК человека, а позже может быть активировано мощным перестроением организма, например, при беременности.
Это заболевание обычно обнаруживается через 3-6 месяцев после родов и симптомы гиертиреоза при нем проявляются более выраженно, чем при послеродовом тироидите. Очень часто люди с базедовой болезнью обнаруживают у себя комок в горле, где находится щитовидная железа — это называется зобом.
Факторы риска: беременность, случаи заболевания в семье, генетика женщина, аутоиммунные заболевания, возраст (женщины до 40 лет уязвимы больше всего), стресс, курение — все то повышает риск заболевания.
Лечение гипертиреоза
Оптимальное лечение зависит от возраста женщины, ее физического состояния, главной причины гипертиреоза, личных предпочтений и степени заболевания.
Радиоактивный йод: он поглощается щитовидной железой и вызывает ее уменьшение в размерах. Обычно симптомы утихают через 3-6 месяцев.
Антитиреоидные медикаменты: если главная причина гипертиреоза — базедова болезнь, то сначала пациента будут лечить антитиреоидной терапией в течение 6-12 недель.
Медикаменты используются на самых низких дозах, когда женщина кормит грудью ребенка. Педиатр обязательно должен быть в курсе, что мать принимает эти лекарства.
Некоторые препараты могут повредить печень, поэтому необходим тщательный контроль лечащего врача.
Бета-блокаторы: обычно их используют для лечения высокого давления, но также могут использоваться и при гипертиреозе, поскольку снимают его симптомы, например, учащенное сердцебиение.
Операция на щитовидной железе: в редких случаях рекомендуется операция по удалению железы.
В любом случае обследование, наблюдение и лечение должны быть очень тщательными. Судя по сообщениям Моллен, она работает над тем, чтобы вернуть себе здоровье и хорошее самочувствие, и старается распространить информацию о гипертиреозе, чтобы как можно больше родивших женщин знали, что, возможно, именно гипертиреоз является причиной их недомогания.
Источник: https://rus.delfi.lv/woman/zdorovje/zdorovje/skrytaya-opasnost-dlya-mam-kak-schitovidnaya-zheleza-mozhet-isportit-zhizn-posle-rodov?id=50127198&all=true
Проблемы со щитовидной железой и грудное вскармливание

Белорусское население стало намного чаще сталкиваться с различными заболеваниями щитовидной железы после аварии на Чернобыльской АЭС. Радиоактивный йод, попадая в щитовидную железу, замещает полезный йод и провоцирует развитие различных опухолей.
Существует несколько форм заболевания щитовидки, и дисфункция щитовидной железы влияет на настроение и самочувствие женщины, а также выработку грудного молока.
Часто кормящая мать может получить противоречивую информацию от медиков. Женщина может услышать, что кормить грудью в таком случае не желательно или что лекарства, которые она принимает, могут быть токсичными для ее ребенка и провоцировать развитие зоба.
Недавно ко мне обратилась за помощью молодая девушка, которая перенесла операцию по удалению щитовидной железы в результате злокачественной опухоли. Сейчас она беременна и очень хочет кормить ребенка грудью. Но врачи сомневаются, что это возможно. Они боятся, что лактация может вернуть болезнь, а дозу замещающего гормона придется увеличить и это может повлиять на гормональный фон ребенка.
Итак, давайте разберемся, так ли это на самом деле.
Гипотериоз, беременность и кормление грудью
В данном случае речь идет о гипотиреозе или недостатке, а точнее полном отсутствии функции щитовидной железы. Если уровень TSH (тироидостимулирующий гормон) высокий, а уровень T3 (трииодотиронин) и Т4 (тирозин) низкий, то это говорит о недостатке щитовидной железы. Кормящая мама должна постоянно принимать замещающую терапию в виде синтетического гормона.
Если не принимать лекарства, все процессы в организме матери замедляются. Это может выражаться в чувстве постоянного холода, депрессии и забывчивости, а также в запорах и недостатке молока.
Кстати, многим кормящим мамам, которых лечат от послеродовой депрессии, стоило бы провериться и на счет щитовидной железы.
Чаще всего в качестве замещающего гормона при гипотиреозе назначают Левотироксин (L-Тироксин, levothyroxine sodium). Этот препарат является полностью совместимым с грудным вскармливанием (см. издание Hale, Medications and Mother’s Milk, 2010). Его прием не только улучшает самочувствие, но и увеличивает выработку грудного молока у таких женщин.
Гипертериоз, беременность и кормление грудью
Но бывает, что у женщины может развиться и противоположное состояние, а именно гипертиреоз — гиперфункция щитовидной железы, когда тело начинает функционировать намного быстрее, чем нужно. Это выражается в частом сердцебиении, бессоннице, тревоге, раздражительности и потере веса. Таких женщин можно узнать по характерным неестественно выпученным глазам и увеличенному зобу.
Если гипертиреоз подтверждается в результате анализа крови, то лечащий врач может назначить радиактивное сканирование щитовидной железы, чтобы исключить наличие опухоли. При таком назначении врача грудное вскармливание придется прекратить на 24 часа.
Лекарства, которые используются для лечение гиперфункции щитовидной железы — propylthioracil, methimazole (Tapazole, Тирозол, Тиамазол), propranolol (Inderal). По справочникам совместимости медпрепаратов с грудным вскармливанием, эти лекарства также совместимы с ГВ.
Послеродовый тиреоидит и ГВ
Наиболее часто во время беременности находят диффузное увеличение щитовидной железы (зоб) с сохранением эутиреоза и аутоиммунный тиреоидит, приводящий к изменениям гормонального фона в организме.
Так, по статистике, на протяжении первого года после родов послеродовой тиреоидит — синдром транзиторной или хронической тиреоидной дисфункции, в основе которого лежит аутоиммунное воспаление щитовидки — возникает в общей популяции у 5-9% всех женщин (источник). Хотя в разных странах цифры могут сильно различаться, например, в Таиланде этот показатель составляет 1,1%, а в Канаде достигает 21,1%.
При лечении этих состояний грудное вскармливание ребенка обычно возможно.
Йодная профилактика во время беременности и грудного вскармливания
Также, йодную профилактику можно проводить на протяжении всего периода беременности и грудного вскармливания (единственным противопоказанием для ее проведения является патологический гипертиреоз).
Стоит отметить, что во время беременности происходит естественное изменение функционального состояния щитовидной железы — это нужно учитывать при оценке ее состояния.
Помните, что при своевременном выявлении и коррекции почти любая патология щитовидной железы не является противопоказанием к беременности!
Почитайте также: йод кормящим мамам.
Напоследок хочется пожелать: дорогие женщины, не бойтесь также искать достоверную информацию по поводу ваших заболеваний, прежде чем принимать решение о прекращении грудного вскармливания!
+ Показать скрытый текст***
А парные футболки для двоих влюбленных пусть поднимут ваше настроение в любой ситуации: парные футболки для влюбленных с веселыми надписями и рисунками…
Источник: http://am-am.info/problemy-so-shhitovidnoj-zhelezoj-i-grudnoe-vskarmlivanie/
Послеродовой Гипотиреоз: Причины + Симптомы + Лечение | Щитовидка


Послеродовая депрессия или серьезные проблемы со здоровьем.
Гипотиреоз называют послеродовым, в случае если патология была обнаружена после рождения ребенка. Послеродовой гипотиреоз проявляется на фоне иммунного воспалительного процесса неинфекционного характера.
По классификации патологию относят к широкой группе аутоиммунного тиреоидита. Отличие меж патологиями состоит в том, что гипотиреоз проходит после курса терапии.
Стоит заметить, что патология проявляется у 7-10 % женщин в послеродовом периоде, в течение первых 6 месяцев после рождения ребенка.
Особенности проявления патологии
Отличительной особенностью щитовидной железы от других органов эндокринной системы является ее способность скапливать в тканях большое количество тиреоидных гормонов.
Симптомы гипотиреоза могут не проявляться.
Внимание! Гипотиреоз после родов проявляется в результате интенсивной потери гормонов. Происходит выброс веществ из слоев пораженного органа в кровь.
Опасность патологии заключается в том, что ткани щитовидной железы поражаются в связи с транзиторной аутоиммунной агрессией. На фоне такого нарушения организм человека запускает процессы продуцирования антител к клеткам железы под воздействием некоторых факторов.
Почему происходит сбой после беременности?
Иммунная система женщины в период беременности сильно угнетается. Связано это с естественными процессами, обеспечивающими развитие плода. После родов иммунные клетки активируются, но в результате сбоя они начинают атаковать ткани своего же организма.
Своевременное обследование – лучший метод профилактики патологии.
Внимание! Агрессия иммунных клеток может быть направлена не только на органы эндокринной системы, но и на соединительные ткани организма, почки, печень и другие органы.
Конечно, гипотиреоз проявляется не у всех женщин, а лишь только при наличии предрасположенности. Доказано, что риск развития патологии повышается для обладательниц антител к тиреоидной пероксидазе на 50 %. при последующих беременностях вероятность проявления патологии планомерно возрастает.
Основные симптомы
В медицинской классификации выделяют три стадии развития патологии:
- тиреотоксикоз;
- гипотиреоз;
- период восстановления.
Разобраться с особенностями проявления симптомом патологии поможет приведенная таблица.
Проблемы со здоровьем могут омрачать радость материнства.
| Стадии послеродового гипотиреоза | |
| Стадия | Основные характеристики |
| Тиреотоксикоз (первая стадия) | Первые признаки проявляются через 14 недель после родов. В крови женщины проявляется снижение концентрации ТТГ и повышение показателей свободного Т4. симптомы нарушения могут не проявляться. Крайне редко женщины жалуются на повышенную раздражимость и списывают ее на проявления послеродового кризиса. Лечение на этом этапе не назначается, в некоторых случаях иммунные нарушения восстанавливаются самостоятельно и патология не прогрессирует.В случае, когда состояние сопровождается выраженным учащением сердцебиения, применяют бета-блокаторы. грудное вскармливание при этом не отменяют. Женщине показано обследование, позволяющее исключить вероятность проявления диффузного токсического зоба. Если диагноз подтверждаются, используются радиофармпрепараты. Своими руками и подручными средствами исправить ситуацию не удастся – помощь специалиста – необходима. |
| Гипотиреоз (вторая стадия) | Проявляется спустя 19 недель с момента родов. Клинические проявления чаще всего отсутствуют, наблюдаются изменения в показателях лабораторных испытаний: повышается концентрация ТТГ, свободный Т4 приходит в норму. При тяжелых случаях патологии ТТГ повышается существенно до 50 мЕд/л.Для лечения патологии применяется гормонозаместительная терапия с использованием L-тироксина. Инструкция по применению составов предупреждает, что использовать их можно только под контролем доктора. Состояние пациента в течение 9-12 месяцев должно стабилизироваться. После нормализации самочувствия препарат отменяют. Если концентрация ТТГ после отказа от гормонов стремительно растет прием гормонов, необходим постоянно. |
| Этап восстановления | Симптомы патологии проявляются через 6-8 месяцев с момента родов. Патология часто не требует медикаментозного вмешательства, но женщине следует сдать анализы на содержание ТТГ в крови. Методика обследования позволит исключить вероятность развития аутоиммунного тиреоидита. |
Характерные симптомы развития патологии часто отсутствуют, потому определить наличие недуга без лабораторных тестов невозможно. Симптомы гипотиреоза видны на фото.
Постоянная усталость как симптом гипотиреоза.
Некоторые девушки отмечают проявление следующих изменений:
- гипергидроз;
- изменение частоты сердечных сокращений;
- повышенная раздражимость;
- тремор конечностей.
Опасность состоит в том, что многие молодые мамы связывают проявление таких симптомов с хронической усталостью и недосыпом.
Факт! Случаев, когда женщина родила с гипотиреозом – достаточно. Критическим является этап 6-8 недель из-за высокого риска выкидыша. В течение всей беременности подобным пациенткам необходима гормональная поддержка. Стоит учитывать и то, что роды при гипотиреозе могут быть осложненными, часто проявляется слабость родовой деятельности.
Будущие мамы должны помнить о том, что контроль показателей гормонов в крови до беременности, в течение процесса гестации и после родов – необходим. Такие значения являются информативными и врач, зная их, может своевременно предпринять необходимые меры. в этой статье расскажет о скрытых опасностях гипотиреоза.
Основные принципы терапии
Женщине при среднем и тяжелом течении патологии назначают гормоны. Лечение производится под контролем эндокринолога. Госпитализация пациентки не требуется, но присутствует необходимость проведения регулярных лабораторных тестов и обследований.
Если патология проявилась после родов и протекает без осложнений, гормоны не применяют, при этом тщательно контролируют состояние женщины.
Внимание! Если гипотиреоз проявляется выраженно, производят отказ от грудного вскармливания и проводят обследование на предмет выявления токсического зоба.
Длительность курса терапии при послеродовом тиреоидите составляет около года. Если на этапе отмены лекарственных составов проявляется ухудшение самочувствия пациента и показатели гормонов начинают стремительно расти диагностируют истинное воспаление щитовидки. Такая патология требует постоянной медикаментозной поддержки и контроля.
Болезнь или депрессия?
Гипотиреоз у молодых мам часто путают с периодом послеродовой депрессии. Симптомы действительно схожи: женщина ощущает постоянную подавленность и усталость.
Если ухудшение самочувствия связано с депрессией, то состояние женщины нормализуется в течение полугода. Если симптомы не исчезли или напротив стали проявляться с большей интенсивностью – следует посетить врача.
Девушка должна пройти обследование у эндокринолога во время беременности.
Также женщинам следует обратить внимание на следующие факторы:
- Если поставлен диагноз послеродовой тиреоидит, обследования следует проходить регулярно. Анализы на содержание гормонов следует сдавать 1 раз в 6 месяцев.
- При повторной беременности показатели контролируют в течение всего срока гестации.
- Если функции щитовидной железы не нарушены, процесс восстановления займет не более 18 месяцев.
Девушкам следует помнить о том, что консультация эндокринолога необходима всем без исключения будущим мамам, а анализ на определение гормонов полезно сдать на этапе планирования малыша. Цена обследования даже в частной лаборатории не высока – но это залог успешного вынашивания.
Постоянный контроль над состоянием женщины позволит предотвратить развитие серьезных проблем, связанных со сбоями эндокринной системы. Гипотиреоз после родов часто проявляется при наличии определенных проблем со щитовидной железой до беременности.
.
Источник: https://Schitovidka.su/zabolevaniya/beremennost/poslerodovoj-gipotireoz-211
Гипотиреоз при беременности – что нужно знать каждой молодой женщине

Гипотиреоз при беременности — явление не редкое и очень опасное. Это эндокринное заболевание, причиной которого является стойкое снижение уровня гормонов щитовидной железы. Запустить механизм заболевания может множество различных факторов.
Болезни щитовидной железы у женщин встречаются в 10–15 раз чаще, чем у представителей мужского пола. Основная социальная проблема болезни заключается в нарушении репродуктивной функции женщин, даже при бессимптомном течение заболевания. Гипотиреоз выявляется у каждой 3-ей женщины с бесплодием.
Нельзя не отметить, что порой беременность и сама может спровоцировать развитие заболеваний щитовидной железы, чаще происходит это в районах эндемичных по йоду.
Причины
Все причины условно можно разделить на 2 категории — первичные и вторичные.
Первичный гипотиреоз. В данном случае причина заболевания находится в самой щитовидной железе.
Например:
- врожденные пороки развития щитовидной железы;
- воспалительный процесс, в том числе аутоиммунный тиреоидит. В начале аутоиммунный тиреоидит протекает бессимптомно, далее появляются симптомы гипотиреоза;
- нарушение структуры железы после воздействия радиоактивного йода;
- новообразования;
- послеоперационные последствия — болезнь развивается из-за уменьшения размеров органа.
Вторичный гипотиреоз. Является осложнением заболеваний другого органа, при этом сама щитовидная железа полностью здорова. Причинами вторичного гипотиреоза являются болезни гипофиза, в результате которых вырабатывается недостаточное количество тиреотропного гормона (ТТГ), либо тиреотропного-релизинг гормона, с помощью которого гипоталамус регулирует выработку ТТГ.
Заболевания гипофиза:
- опухоли;
- нарушение кровообращения;
- хирургическое повреждение или удаление части гипофиза;
- врожденные пороки развития гипофиза;
- длительное лечение Глюкокортикоидами (Дофамином в больших дозах).
Классификация
По степени тяжести различают 3 формы гипотиреоза:
- СУБКЛИНИЧЕСКИЙ. Характеризуется отсутствием признаков и симптомов заболевания. В крови может быть нормальное содержание гормонов щитовидной железы, но всегда повышенный уровень ТТГ. Субклинической формой гипотиреоза страдает не более 20% женщин.
- КЛАССИЧЕСКИЙ ИЛИ МАНИФЕСТНЫЙ. Всегда сопровождается ухудшением здоровья. В крови понижен уровень гормонов, но повышен ТТГ.
- ТЯЖЕЛЫЙ. Характеризуется длительным течением заболевания при отсутствии адекватного лечения. Как правило исход — кома.
Клиника
Гипотиреоз во время беременности является причиной сниженного обмена веществ. Поскольку рецепторы к гормонам щитовидной железы расположены практически по всему организму, то наблюдается нарушение работы многих органов и систем.
Степень тяжести зависит от уровня гормональной недостаточности.
Именно по этой причине заболевание тяжело заподозрить на ранней стадии, а ведь для плода очень важно получать нужное количество щитовидных гормонов именно в первые 12 недель беременности, во время формирования внутренних органов.
| Кожа и слизистые | Бледность порой с желтушным оттенком, отек и одутловатость лица. Сухая, холодная и потная кожа. Выпадение волос на голове и по краям бровей. |
| Органы дыхания | Приступы одышки во время сна, возможно скопление экссудата в плевральной полости. |
| Сердечно-сосудистая система | Снижение частоты пульса менее 60 ударов в минуту, повышенное или чаще пониженное давление, сердце сокращается редко и вяло, тоны глухие. Из-за это женщина может жаловаться на слабость и одышку. |
| ЖКТ | Плохой аппетит, ослабленный вкус к еде, нарушение функциональности желчных путей, нарушение оттока желчи, камни в желчном пузыре. |
| Органы выделения | Застой жидкости в организме, нарушение возврата биологических веществ из мочи обратно в кровь. |
| Кости и суставы | Воспаление суставов, разрушение костной ткани. |
| Кроветворение | Малокровие, нарушение процессов свертывания крови. |
| ЛОР-органы | Тугоухость, осиплость, симптомы затрудненного дыхания через нос. |
| Нервная система | Нарушение сна, снижение памяти, депрессивное состояние. |
| Прочее | Из-за малоподвижного образа жизни и сниженного обмена веществ женщины набирают вес, у них пониженная температура тела, сухая, холодная на ощупь кожа. |
Ведение беременной женщины с гипотиреозом
Если у беременной женщины выявлено заболевание щитовидной железы, ей назначается отдельный план ведение беременности:
- Решается вопрос о сохранении беременности.
- Женщина наблюдается акушером совместно с эндокринологом.
- Назначается генетическое консультирование, нередко на анализ забираются околоплодные воды, чтобы исключить врожденные пороки развития у плода.
- Назначается лечение даже легких и бессимптомных форм гипотиреоза.
- Всем женщинам в первый триместр беременности рекомендуется прием препаратов йода.
- На протяжение беременности уровень гормонов исследуется несколько раз.
- Женщины заранее ложатся в роддом для решения вопроса о способе родов, которые чаще бывают досрочными. После рождения ребенок должен пройти медико-генетическое консультирование.
Какие могут быть последствия для ребенка?
Гормоны ЩЖ оказывают самое важное влияние на формирование и созревание мозга новорожденного. Ни одни другие гормоны не обладают похожим эффектом.
Отрицательные последствия гипотиреоза во время беременности для плода:
- высокий риск спонтанного прерывания беременности;
- мертворождение;
- врожденные пороки развития сердца;
- тугоухость;
- косоглазие;
- врожденные аномалии развития внутренних органов.
- врожденный гипотиреоз, который развивается у детей, рожденных от матерей с нелеченным гипотиреозом. Это самое тяжелое последствие для плода, является основной причиной развития кретинизма. Кретинизм – это болезнь, вызванная гипофункцией щитовидки. Проявляется задержкой умственного и физического развития, запоздалым прорезыванием зубов, плохим закрытием родничков, лицо принимает характерные толстые и отечные черты, части тела не пропорциональны, страдает половая система ребенка
После установления диагноза ребенку как можно раньше назначают пожизненный прием препаратов, замещающих гормоны щитовидной железы. Чем раньше начато лечение ребенка, тем больше шансов на нормальное развитие его умственных способностей. Далее каждый квартал года осуществляется контроль лечения — у ребенка измеряют рост, вес, общее развитие и уровень гормонов.
ТРАНЗИТОРНЫЙ ГИПОТИРЕОЗ. Временное заболевание новорожденных детей, которое проходит самостоятельно и бесследно.
Чаще встречается в регионах с недостаточностью йода, у недоношенных малышей, если мать принимала препараты, угнетающие гормональную активность щитовидной железы.
В этом случае ребенку назначают лечение как при гипотиреозе, если после повторного анализа диагноз не подтвердился, все препараты отменяются.
Диагностика
Поскольку заподозрить заболевание в начале его развития тяжело, врач отпирается от анамнеза женщины: нарушения работы щитовидной железы в прошлом, выкидыши, бесплодие, врожденный гипотиреоз у родившегося ранее ребенка.
Для подтверждения диагноза достаточно сдать кровь на гормоны — выявление повышенного уровня ТТГ достаточно, так как повышенный ТТГ является самым чувствительным признаком гипотиреоза, даже при субклиническом его течении.
Лечение
В незамедлительном лечении нуждаются все женщины даже при бессимптомном течение заболевания.
Заместительная терапия производится синтетическим аналогом гормона тироксина Левотироксином. В связи с тем, что во время беременности возрастает потребность женского организма в этом гормоне, доза препарата высчитывается согласно результатам анализов, учитывая массу тела женщины. Во время беременности женщине нужно сохранять уровень ТТГ от 2 мЕд/л, Т4 в норме, но лучше у верхней ее границы.
Обычно, женщине в положении, дозу препарата увеличивают на половину. Далее каждые 8–12 недель беременности сдаются анализы на гормоны, по результатам которых врач регулирует дозу препарата. После 20 недели беременности доза увеличивается еще на 20–50 мкг.
Препарат принимают утром (при токсикозе с выраженной рвотой прием Левотироксина можно сместить на обеденные часы). Лекарственное средство не оказывает негативного воздействия на плод, не способно оно и вызвать передозировку.
Дополнительно женщина обязательно должна принимать препараты йода (Например — Йодомарин).
Если заболевание полностью компенсировано, то планирование беременности женщине не противопоказано.
ПРЕПАРАТЫ ЙОДА. Самым распространенным препаратом для восполнения в организме дефицита йода является Йодомарин, он выпускается в таблетках, с содержанием йода по 100 и 200 мг. Препарат можно использовать в профилактических целях, а также для лечения.
Йодомарин нормализует выработку гормонов щитовидной железы, обеспечивая йодирование предшественников тиреоидных гормонов. По механизму обратной связи он затормаживает синтез ТТГ, препятствует разрастанию щитовидной железы.
ПОКАЗАНИЯ К ПРИМЕНЕНИЮ:
- Йодомарин для профилактики нужно принимать в период интенсивного роста, т. е. детям, подросткам, беременным и кормящим женщинам.
- Планирование беременности.
- После удаления щитовидки, а также курса лечения гормонами.
- Йодомарин входит в схему лечения диффузно-токсического зоба, который является последствием йодной недостаточности.
- Угроза попадания в организм радиоактивного йода.
- Кроме того, препарат назначают при сифилисе, катаракте, помутнении роговицы и стекловидного тела, при грибковой инфекции глаз, в качестве отхаркивающего средства.
СПОСОБ ПРИМЕНЕНИЯ. Новорожденным и детям до 12 лет Йодомарин дают по 1/2 таблетки (50 мг), подросткам по 1–2 таблетки (100–200 мг). Беременным и кормящим женщинам Йодомарин назначают по 200 мг в сутки.
Что говорят покупатели?
Мы просмотрели отзывы родительского форума.
Все женщины оставляют положительные отклики, утверждая, что их самочувствие после приема препарата улучшалось, они почувствовали прилив силы и энергии.
Мы нашли отзывы, где родители говорили, что после приема препарата по результатам УЗИ были выявлены изменения у плода в положительную сторону. Отрицательные отзывы на форуме родителей отсутствуют.
Призываем всех женщин во время беременности и кормления грудью проводить профилактику дефицита йода Йодомарином, женщин с гипотиреозом — немедленно начинать лечение.
Источник: https://MoyaZheleza.ru/shchitovidnaya/gipotireoz/gipotireoz-pri-beremennosti.html
Беременность при гипотиреозе. Что делать до, во время и после

Большинство современных женщин согласно с тем, что беременность желательно планировать. А в тех случаях, когда женщина страдает каким-либо хроническим заболеванием, то планирование будущей беременности становится особенно важным и необходимым.
Можно ли забеременеть при самом частом среди молодых женщин заболевании щитовидной железы – гипотиреозе? Да! При условии адекватного лечения до беременности и во время ее, женщина может забеременеть и родить здорового ребенка.
Обсудим, как подготовиться к беременности и как вести себя во время беременности при гипотиреозе. Гипотиреоз – это недостаточность гормонов щитовидной железы. Причиной его чаще всего бывает заболевание, которое называется аутоиммунный тиреоидит, или удаление щитовидной железы по различным причинам.
Женщине, у которой до беременности был установлен диагноз гипотиреоз, при планировании беременности обязательно нужно сдать анализ крови на ТТГ, и посетить эндокринолога с результатом.
Эндокринолог откорректирует дозу принимаемого вами левотироксина (Эутирокса, L-тироксина), чтобы ваш гормональный фон приблизился к идеальному для беременных.
Для женщин, планирующих беременность, нормальным значением ТТГ считается до 2,5 мкме\мл, а не та цифра, которая указана в бланке лаборатории, как верхняя граница нормы. Почему нормы более строгие?
В первой половине беременности щитовидная железа плода еще только формируется и не работает, ребенок получает эти гормоны от матери.
Нормальный уровень гормонов щитовидной железы необходим для правильного развития нервной системы плода, он сказывается на будущем интеллекте ребенка.
Поэтому так важно, чтобы в первом триместре беременности (когда женщина может еще и не знать о своей беременности), гормонов матери было достаточно для обеспечения плода.
ВАЖНО! Подобрать нужную дозу левотироксина необходимо и для того, что беременность вообще могла наступить. Недостаток гормонов щитовидной железы в организме женщины нарушает ее способность зачать
Когда вы узнали о факте беременности, пришло время снова сдать анализ крови на ТТГ и свободный Т4.
В первом триместре беременности потребность в левотироксине возрастает у всех беременных, поэтому, не дожидаясь результатов анализов, вам необходимо будет увеличить дозу левотироксина примерно на 30-50%.
Например, если вы принимали Эутирокс 75 мкг, то узнав о своей беременность, можете смело принимать 100 мкг. Обязателен в первом триместре беременности и визит к эндокринологу.
Исходя из ваших анализов на гормоны, врач определит наиболее подходящую вам дозу препарата, частоту контрольных анализов крови и осмотров. При хороших результатах анализов, контролировать гормоны (ТТГ и свТ4) нужно 1 раз в триместр. Если же ваши анализы будут не в норме, то после изменения дозы препарата необходимо повторить анализы через 1,5 месяца.
Нормой при беременности считаются значения ТТГ ниже 2,5 в первом триместре, ниже 3,0 мкме\мл во втором и третьем.
Всем беременным, независимо от наличия заболевания щитовидной железы, необходимо получать ежедневно 250 мкг йода в течение всей беременности и лактации
Йод входит в состав гормонов щитовидной железы.
При беременности увеличивается потребность в гормонах, а соответственно, и в йоде. В большинство поливитаминов для беременных входит этот микроэлемент, но в разном количестве.
Если вам назначили поливитамины, не содержащие йод, или вы не принимаете никакие поливитамины, то следует принимать дополнительно препараты йода (Йодомарин, Йодбаланс, Йод-Актив) в дозе 250 мкг.
Повышенная потребность в йоде сохраняется и в тот период, когда женщина кормит грудью, так что препараты йода желательно принимать до завершения лактации.
Сразу после родов дозу левотироксина нужно будет снизить до той, которую вы принимали до беременности. Через 3 месяца после родов следует сдать анализ крови на ТТГ, чтобы убедиться в правильности дозы, и посетить врача.
Если у вас гипотиреоз, и вы постоянно принимаете левотироксин, то кормить грудью вам не противопоказано!
Этот препарат по своей структуре совершенно такой же, как собственный гормон тироксин, вредного воздействия на ребенка он не оказывает.
Если у Вас остались вопросы, вы в чем-то сомневаетесь, приглашаем Вас на прием к нашему врачу-эндокринологу Малаховой Ольге Владимировне
Предварительно записаться вы можете по телефону: +7(952) 277-71-74
Источник: https://xn--b1adciorkaejfrcn3b5gh0b.xn--p1ai/beremennost-pri-gipotireoze-chto-delat-do-vo-vremja-i-posle/
Скрытая опасность для мам: как щитовидная железа может испортить жизнь после родов

sh: 1: —format=html: not found
Радость материнства часто омрачается проблемами со здоровьем. Комик и актриса Дженни Моллен призвала общественность обратить внимание на заболевание щитовидной железы, которое затрагивает 5-10 процентов женщин после рождения ребенка. Портал Parents.com подробно рассказывает, что это за болезнь.
Продолжение статьи находится под рекламой
Реклама
Рождение ребенка часто несет с собой изменения тела, организма и здоровья, но, как говорится, изменения изменениям рознь. Беременность и деторождение могут вызвать развитие заболеваний щитовидной железы. Так актриса Дженни Моллен спустя полгода после рождения сына борется с недугом щитовидной железы.
Публикация от Jenny Mollen (@jennymollen) 13 Апр 2018 в 2:00 PDT
Как беременность может повлиять на щитовидную железу
Щитовидная железа расположена в шее и отвечает за метаболизм, вырабатывая и выпуская в кровь гормон тироксин. Когда телу нужно больше энергии, например, при беременности, железа вырабатывает больше гормонов.
Гормоны эстроген и хорионический гонадотропин (ХГ) вызывают повышение уровня гормонов щитовидной железы, но у некоторых женщин нарушение работы иммунитета приводит к тому, что щитовидная железа начинает работать слишком много и приводит к гипертиреозу. Его симптомы — приливы жара, усиленное потоотделение, дрожь, диарея, нервозность, гиперактивность, эмоциональная нестабильность, раздражительность, бессонница, беспокойство и учащенное сердцебиение.
В послеродовой период обнаруживаются следующие заболевания, которые могут вызвать гипертиреоз.
Послеродовой тиреоидит
Тиреоидит возникает в случае воспаления щитовидной железы в первый год после родов. Во время беременности иммунитет весьма подавлен, а после рождения ребенка он принимается за работу с удвоенной силой, что вызывает тиреоидит у 5% женщин.
Обычно заболевание начинается с фазы гипертиреоза через 2-6 месяцев после рождения ребенка. Затем следует фаза гипотиреоза (низкая активность щитовидной железы) примерно через 3-12 месяцев после рождения ребенка.
Симптомы гипотиреоза — чрезмерная усталость, непереносимость холода, запоры, сухость кожи.
Примерно у 10% женщин этот этап становится постоянным и требует лечения. У остальных 90% женщин щитовидная железа возвращается к нормальной работе примерно через год-полтора после появления симптомов.
Публикация от Jenny Mollen (@jennymollen) 18 Апр 2018 в 11:41 PDT
Факторы риска: послеродовой тиреоидит встречается довольно редко и поэтому его симптомы часто приписывают стрессу от родов или смене настроения после рождения ребенка.
Чаще всего он встречается у женщин с аутоимунными заболеваниями, например, диабетом или содержанием антител к тиреопероксидазе (выявляется проведением теста).
Примерно у 20% женщин, перенесших послеродовой тиреоидит после первой беременности, на последующих беременностях происходит рецидив.
Базедова болезнь (болезнь Грейвса)
Большинство случаев гипертиреоза при беременности связано с аутоиммунным заболеванием — базедовой болезнью, при которой из-за нарушения работы иммунитета организм атакует щитовидную железу, заставляя ее вырабатывать больше гормонов, чем нужно. Это заболевание встречается чаще у мужчин, чем у женщин.
По мнению специалистов, базедова болезнь, вероятно, заложена в ДНК человека, а позже может быть активировано мощным перестроением организма, например, при беременности.
Это заболевание обычно обнаруживается через 3-6 месяцев после родов и симптомы гиертиреоза при нем проявляются более выраженно, чем при послеродовом тироидите. Очень часто люди с базедовой болезнью обнаруживают у себя комок в горле, где находится щитовидная железа — это называется зобом.
Факторы риска: беременность, случаи заболевания в семье, генетика женщина, аутоиммунные заболевания, возраст (женщины до 40 лет уязвимы больше всего), стресс, курение — все то повышает риск заболевания.
Лечение гипертиреоза
Оптимальное лечение зависит от возраста женщины, ее физического состояния, главной причины гипертиреоза, личных предпочтений и степени заболевания.
Радиоактивный йод: он поглощается щитовидной железой и вызывает ее уменьшение в размерах. Обычно симптомы утихают через 3-6 месяцев.
Антитиреоидные медикаменты: если главная причина гипертиреоза — базедова болезнь, то сначала пациента будут лечить антитиреоидной терапией в течение 6-12 недель.
Медикаменты используются на самых низких дозах, когда женщина кормит грудью ребенка. Педиатр обязательно должен быть в курсе, что мать принимает эти лекарства.
Некоторые препараты могут повредить печень, поэтому необходим тщательный контроль лечащего врача.
Бета-блокаторы: обычно их используют для лечения высокого давления, но также могут использоваться и при гипертиреозе, поскольку снимают его симптомы, например, учащенное сердцебиение.
Операция на щитовидной железе: в редких случаях рекомендуется операция по удалению железы.
В любом случае обследование, наблюдение и лечение должны быть очень тщательными. Судя по сообщениям Моллен, она работает над тем, чтобы вернуть себе здоровье и хорошее самочувствие, и старается распространить информацию о гипертиреозе, чтобы как можно больше родивших женщин знали, что, возможно, именно гипертиреоз является причиной их недомогания.
Источник: https://rus.delfi.lv/woman/zdorovje/zdorovje/skrytaya-opasnost-dlya-mam-kak-schitovidnaya-zheleza-mozhet-isportit-zhizn-posle-rodov?id=50127198&all=true
Проблемы со щитовидной железой и грудное вскармливание

Белорусское население стало намного чаще сталкиваться с различными заболеваниями щитовидной железы после аварии на Чернобыльской АЭС. Радиоактивный йод, попадая в щитовидную железу, замещает полезный йод и провоцирует развитие различных опухолей.
Существует несколько форм заболевания щитовидки, и дисфункция щитовидной железы влияет на настроение и самочувствие женщины, а также выработку грудного молока.
Часто кормящая мать может получить противоречивую информацию от медиков. Женщина может услышать, что кормить грудью в таком случае не желательно или что лекарства, которые она принимает, могут быть токсичными для ее ребенка и провоцировать развитие зоба.
Недавно ко мне обратилась за помощью молодая девушка, которая перенесла операцию по удалению щитовидной железы в результате злокачественной опухоли. Сейчас она беременна и очень хочет кормить ребенка грудью. Но врачи сомневаются, что это возможно. Они боятся, что лактация может вернуть болезнь, а дозу замещающего гормона придется увеличить и это может повлиять на гормональный фон ребенка.
Итак, давайте разберемся, так ли это на самом деле.
Гипотериоз, беременность и кормление грудью
В данном случае речь идет о гипотиреозе или недостатке, а точнее полном отсутствии функции щитовидной железы. Если уровень TSH (тироидостимулирующий гормон) высокий, а уровень T3 (трииодотиронин) и Т4 (тирозин) низкий, то это говорит о недостатке щитовидной железы. Кормящая мама должна постоянно принимать замещающую терапию в виде синтетического гормона.
Если не принимать лекарства, все процессы в организме матери замедляются. Это может выражаться в чувстве постоянного холода, депрессии и забывчивости, а также в запорах и недостатке молока.
Кстати, многим кормящим мамам, которых лечат от послеродовой депрессии, стоило бы провериться и на счет щитовидной железы.
Чаще всего в качестве замещающего гормона при гипотиреозе назначают Левотироксин (L-Тироксин, levothyroxine sodium). Этот препарат является полностью совместимым с грудным вскармливанием (см. издание Hale, Medications and Mother’s Milk, 2010). Его прием не только улучшает самочувствие, но и увеличивает выработку грудного молока у таких женщин.
Гипертериоз, беременность и кормление грудью
Но бывает, что у женщины может развиться и противоположное состояние, а именно гипертиреоз — гиперфункция щитовидной железы, когда тело начинает функционировать намного быстрее, чем нужно. Это выражается в частом сердцебиении, бессоннице, тревоге, раздражительности и потере веса. Таких женщин можно узнать по характерным неестественно выпученным глазам и увеличенному зобу.
Если гипертиреоз подтверждается в результате анализа крови, то лечащий врач может назначить радиактивное сканирование щитовидной железы, чтобы исключить наличие опухоли. При таком назначении врача грудное вскармливание придется прекратить на 24 часа.
Лекарства, которые используются для лечение гиперфункции щитовидной железы — propylthioracil, methimazole (Tapazole, Тирозол, Тиамазол), propranolol (Inderal). По справочникам совместимости медпрепаратов с грудным вскармливанием, эти лекарства также совместимы с ГВ.
Послеродовый тиреоидит и ГВ
Наиболее часто во время беременности находят диффузное увеличение щитовидной железы (зоб) с сохранением эутиреоза и аутоиммунный тиреоидит, приводящий к изменениям гормонального фона в организме.
Так, по статистике, на протяжении первого года после родов послеродовой тиреоидит — синдром транзиторной или хронической тиреоидной дисфункции, в основе которого лежит аутоиммунное воспаление щитовидки — возникает в общей популяции у 5-9% всех женщин (источник). Хотя в разных странах цифры могут сильно различаться, например, в Таиланде этот показатель составляет 1,1%, а в Канаде достигает 21,1%.
При лечении этих состояний грудное вскармливание ребенка обычно возможно.
Йодная профилактика во время беременности и грудного вскармливания
Также, йодную профилактику можно проводить на протяжении всего периода беременности и грудного вскармливания (единственным противопоказанием для ее проведения является патологический гипертиреоз).
Стоит отметить, что во время беременности происходит естественное изменение функционального состояния щитовидной железы — это нужно учитывать при оценке ее состояния.
Помните, что при своевременном выявлении и коррекции почти любая патология щитовидной железы не является противопоказанием к беременности!
Почитайте также: йод кормящим мамам.
Напоследок хочется пожелать: дорогие женщины, не бойтесь также искать достоверную информацию по поводу ваших заболеваний, прежде чем принимать решение о прекращении грудного вскармливания!
+ Показать скрытый текст***
А парные футболки для двоих влюбленных пусть поднимут ваше настроение в любой ситуации: парные футболки для влюбленных с веселыми надписями и рисунками…
Источник: http://am-am.info/problemy-so-shhitovidnoj-zhelezoj-i-grudnoe-vskarmlivanie/
Послеродовой Гипотиреоз: Причины + Симптомы + Лечение | Щитовидка


Послеродовая депрессия или серьезные проблемы со здоровьем.
Гипотиреоз называют послеродовым, в случае если патология была обнаружена после рождения ребенка. Послеродовой гипотиреоз проявляется на фоне иммунного воспалительного процесса неинфекционного характера.
По классификации патологию относят к широкой группе аутоиммунного тиреоидита. Отличие меж патологиями состоит в том, что гипотиреоз проходит после курса терапии.
Стоит заметить, что патология проявляется у 7-10 % женщин в послеродовом периоде, в течение первых 6 месяцев после рождения ребенка.
Особенности проявления патологии
Отличительной особенностью щитовидной железы от других органов эндокринной системы является ее способность скапливать в тканях большое количество тиреоидных гормонов.
Симптомы гипотиреоза могут не проявляться.
Внимание! Гипотиреоз после родов проявляется в результате интенсивной потери гормонов. Происходит выброс веществ из слоев пораженного органа в кровь.
Опасность патологии заключается в том, что ткани щитовидной железы поражаются в связи с транзиторной аутоиммунной агрессией. На фоне такого нарушения организм человека запускает процессы продуцирования антител к клеткам железы под воздействием некоторых факторов.
Почему происходит сбой после беременности?
Иммунная система женщины в период беременности сильно угнетается. Связано это с естественными процессами, обеспечивающими развитие плода. После родов иммунные клетки активируются, но в результате сбоя они начинают атаковать ткани своего же организма.
Своевременное обследование – лучший метод профилактики патологии.
Внимание! Агрессия иммунных клеток может быть направлена не только на органы эндокринной системы, но и на соединительные ткани организма, почки, печень и другие органы.
Конечно, гипотиреоз проявляется не у всех женщин, а лишь только при наличии предрасположенности. Доказано, что риск развития патологии повышается для обладательниц антител к тиреоидной пероксидазе на 50 %. при последующих беременностях вероятность проявления патологии планомерно возрастает.
Основные симптомы
В медицинской классификации выделяют три стадии развития патологии:
- тиреотоксикоз;
- гипотиреоз;
- период восстановления.
Разобраться с особенностями проявления симптомом патологии поможет приведенная таблица.
Проблемы со здоровьем могут омрачать радость материнства.
| Стадии послеродового гипотиреоза | |
| Стадия | Основные характеристики |
| Тиреотоксикоз (первая стадия) | Первые признаки проявляются через 14 недель после родов. В крови женщины проявляется снижение концентрации ТТГ и повышение показателей свободного Т4. симптомы нарушения могут не проявляться. Крайне редко женщины жалуются на повышенную раздражимость и списывают ее на проявления послеродового кризиса. Лечение на этом этапе не назначается, в некоторых случаях иммунные нарушения восстанавливаются самостоятельно и патология не прогрессирует.В случае, когда состояние сопровождается выраженным учащением сердцебиения, применяют бета-блокаторы. грудное вскармливание при этом не отменяют. Женщине показано обследование, позволяющее исключить вероятность проявления диффузного токсического зоба. Если диагноз подтверждаются, используются радиофармпрепараты. Своими руками и подручными средствами исправить ситуацию не удастся – помощь специалиста – необходима. |
| Гипотиреоз (вторая стадия) | Проявляется спустя 19 недель с момента родов. Клинические проявления чаще всего отсутствуют, наблюдаются изменения в показателях лабораторных испытаний: повышается концентрация ТТГ, свободный Т4 приходит в норму. При тяжелых случаях патологии ТТГ повышается существенно до 50 мЕд/л.Для лечения патологии применяется гормонозаместительная терапия с использованием L-тироксина. Инструкция по применению составов предупреждает, что использовать их можно только под контролем доктора. Состояние пациента в течение 9-12 месяцев должно стабилизироваться. После нормализации самочувствия препарат отменяют. Если концентрация ТТГ после отказа от гормонов стремительно растет прием гормонов, необходим постоянно. |
| Этап восстановления | Симптомы патологии проявляются через 6-8 месяцев с момента родов. Патология часто не требует медикаментозного вмешательства, но женщине следует сдать анализы на содержание ТТГ в крови. Методика обследования позволит исключить вероятность развития аутоиммунного тиреоидита. |
Характерные симптомы развития патологии часто отсутствуют, потому определить наличие недуга без лабораторных тестов невозможно. Симптомы гипотиреоза видны на фото.
Постоянная усталость как симптом гипотиреоза.
Некоторые девушки отмечают проявление следующих изменений:
- гипергидроз;
- изменение частоты сердечных сокращений;
- повышенная раздражимость;
- тремор конечностей.
Опасность состоит в том, что многие молодые мамы связывают проявление таких симптомов с хронической усталостью и недосыпом.
Факт! Случаев, когда женщина родила с гипотиреозом – достаточно. Критическим является этап 6-8 недель из-за высокого риска выкидыша. В течение всей беременности подобным пациенткам необходима гормональная поддержка. Стоит учитывать и то, что роды при гипотиреозе могут быть осложненными, часто проявляется слабость родовой деятельности.
Будущие мамы должны помнить о том, что контроль показателей гормонов в крови до беременности, в течение процесса гестации и после родов – необходим. Такие значения являются информативными и врач, зная их, может своевременно предпринять необходимые меры. в этой статье расскажет о скрытых опасностях гипотиреоза.
Основные принципы терапии
Женщине при среднем и тяжелом течении патологии назначают гормоны. Лечение производится под контролем эндокринолога. Госпитализация пациентки не требуется, но присутствует необходимость проведения регулярных лабораторных тестов и обследований.
Если патология проявилась после родов и протекает без осложнений, гормоны не применяют, при этом тщательно контролируют состояние женщины.
Внимание! Если гипотиреоз проявляется выраженно, производят отказ от грудного вскармливания и проводят обследование на предмет выявления токсического зоба.
Длительность курса терапии при послеродовом тиреоидите составляет около года. Если на этапе отмены лекарственных составов проявляется ухудшение самочувствия пациента и показатели гормонов начинают стремительно расти диагностируют истинное воспаление щитовидки. Такая патология требует постоянной медикаментозной поддержки и контроля.
Болезнь или депрессия?
Гипотиреоз у молодых мам часто путают с периодом послеродовой депрессии. Симптомы действительно схожи: женщина ощущает постоянную подавленность и усталость.
Если ухудшение самочувствия связано с депрессией, то состояние женщины нормализуется в течение полугода. Если симптомы не исчезли или напротив стали проявляться с большей интенсивностью – следует посетить врача.
Девушка должна пройти обследование у эндокринолога во время беременности.
Также женщинам следует обратить внимание на следующие факторы:
- Если поставлен диагноз послеродовой тиреоидит, обследования следует проходить регулярно. Анализы на содержание гормонов следует сдавать 1 раз в 6 месяцев.
- При повторной беременности показатели контролируют в течение всего срока гестации.
- Если функции щитовидной железы не нарушены, процесс восстановления займет не более 18 месяцев.
Девушкам следует помнить о том, что консультация эндокринолога необходима всем без исключения будущим мамам, а анализ на определение гормонов полезно сдать на этапе планирования малыша. Цена обследования даже в частной лаборатории не высока – но это залог успешного вынашивания.
Постоянный контроль над состоянием женщины позволит предотвратить развитие серьезных проблем, связанных со сбоями эндокринной системы. Гипотиреоз после родов часто проявляется при наличии определенных проблем со щитовидной железой до беременности.
.
Источник: https://Schitovidka.su/zabolevaniya/beremennost/poslerodovoj-gipotireoz-211
Гипотиреоз при беременности – что нужно знать каждой молодой женщине

Гипотиреоз при беременности — явление не редкое и очень опасное. Это эндокринное заболевание, причиной которого является стойкое снижение уровня гормонов щитовидной железы. Запустить механизм заболевания может множество различных факторов.
Болезни щитовидной железы у женщин встречаются в 10–15 раз чаще, чем у представителей мужского пола. Основная социальная проблема болезни заключается в нарушении репродуктивной функции женщин, даже при бессимптомном течение заболевания. Гипотиреоз выявляется у каждой 3-ей женщины с бесплодием.
Нельзя не отметить, что порой беременность и сама может спровоцировать развитие заболеваний щитовидной железы, чаще происходит это в районах эндемичных по йоду.
Причины
Все причины условно можно разделить на 2 категории — первичные и вторичные.
Первичный гипотиреоз. В данном случае причина заболевания находится в самой щитовидной железе.
Например:
- врожденные пороки развития щитовидной железы;
- воспалительный процесс, в том числе аутоиммунный тиреоидит. В начале аутоиммунный тиреоидит протекает бессимптомно, далее появляются симптомы гипотиреоза;
- нарушение структуры железы после воздействия радиоактивного йода;
- новообразования;
- послеоперационные последствия — болезнь развивается из-за уменьшения размеров органа.
Вторичный гипотиреоз. Является осложнением заболеваний другого органа, при этом сама щитовидная железа полностью здорова. Причинами вторичного гипотиреоза являются болезни гипофиза, в результате которых вырабатывается недостаточное количество тиреотропного гормона (ТТГ), либо тиреотропного-релизинг гормона, с помощью которого гипоталамус регулирует выработку ТТГ.
Заболевания гипофиза:
- опухоли;
- нарушение кровообращения;
- хирургическое повреждение или удаление части гипофиза;
- врожденные пороки развития гипофиза;
- длительное лечение Глюкокортикоидами (Дофамином в больших дозах).
Классификация
По степени тяжести различают 3 формы гипотиреоза:
- СУБКЛИНИЧЕСКИЙ. Характеризуется отсутствием признаков и симптомов заболевания. В крови может быть нормальное содержание гормонов щитовидной железы, но всегда повышенный уровень ТТГ. Субклинической формой гипотиреоза страдает не более 20% женщин.
- КЛАССИЧЕСКИЙ ИЛИ МАНИФЕСТНЫЙ. Всегда сопровождается ухудшением здоровья. В крови понижен уровень гормонов, но повышен ТТГ.
- ТЯЖЕЛЫЙ. Характеризуется длительным течением заболевания при отсутствии адекватного лечения. Как правило исход — кома.
Клиника
Гипотиреоз во время беременности является причиной сниженного обмена веществ. Поскольку рецепторы к гормонам щитовидной железы расположены практически по всему организму, то наблюдается нарушение работы многих органов и систем.
Степень тяжести зависит от уровня гормональной недостаточности.
Именно по этой причине заболевание тяжело заподозрить на ранней стадии, а ведь для плода очень важно получать нужное количество щитовидных гормонов именно в первые 12 недель беременности, во время формирования внутренних органов.
| Кожа и слизистые | Бледность порой с желтушным оттенком, отек и одутловатость лица. Сухая, холодная и потная кожа. Выпадение волос на голове и по краям бровей. |
| Органы дыхания | Приступы одышки во время сна, возможно скопление экссудата в плевральной полости. |
| Сердечно-сосудистая система | Снижение частоты пульса менее 60 ударов в минуту, повышенное или чаще пониженное давление, сердце сокращается редко и вяло, тоны глухие. Из-за это женщина может жаловаться на слабость и одышку. |
| ЖКТ | Плохой аппетит, ослабленный вкус к еде, нарушение функциональности желчных путей, нарушение оттока желчи, камни в желчном пузыре. |
| Органы выделения | Застой жидкости в организме, нарушение возврата биологических веществ из мочи обратно в кровь. |
| Кости и суставы | Воспаление суставов, разрушение костной ткани. |
| Кроветворение | Малокровие, нарушение процессов свертывания крови. |
| ЛОР-органы | Тугоухость, осиплость, симптомы затрудненного дыхания через нос. |
| Нервная система | Нарушение сна, снижение памяти, депрессивное состояние. |
| Прочее | Из-за малоподвижного образа жизни и сниженного обмена веществ женщины набирают вес, у них пониженная температура тела, сухая, холодная на ощупь кожа. |
Ведение беременной женщины с гипотиреозом
Если у беременной женщины выявлено заболевание щитовидной железы, ей назначается отдельный план ведение беременности:
- Решается вопрос о сохранении беременности.
- Женщина наблюдается акушером совместно с эндокринологом.
- Назначается генетическое консультирование, нередко на анализ забираются околоплодные воды, чтобы исключить врожденные пороки развития у плода.
- Назначается лечение даже легких и бессимптомных форм гипотиреоза.
- Всем женщинам в первый триместр беременности рекомендуется прием препаратов йода.
- На протяжение беременности уровень гормонов исследуется несколько раз.
- Женщины заранее ложатся в роддом для решения вопроса о способе родов, которые чаще бывают досрочными. После рождения ребенок должен пройти медико-генетическое консультирование.
Какие могут быть последствия для ребенка?
Гормоны ЩЖ оказывают самое важное влияние на формирование и созревание мозга новорожденного. Ни одни другие гормоны не обладают похожим эффектом.
Отрицательные последствия гипотиреоза во время беременности для плода:
- высокий риск спонтанного прерывания беременности;
- мертворождение;
- врожденные пороки развития сердца;
- тугоухость;
- косоглазие;
- врожденные аномалии развития внутренних органов.
- врожденный гипотиреоз, который развивается у детей, рожденных от матерей с нелеченным гипотиреозом. Это самое тяжелое последствие для плода, является основной причиной развития кретинизма. Кретинизм – это болезнь, вызванная гипофункцией щитовидки. Проявляется задержкой умственного и физического развития, запоздалым прорезыванием зубов, плохим закрытием родничков, лицо принимает характерные толстые и отечные черты, части тела не пропорциональны, страдает половая система ребенка
После установления диагноза ребенку как можно раньше назначают пожизненный прием препаратов, замещающих гормоны щитовидной железы. Чем раньше начато лечение ребенка, тем больше шансов на нормальное развитие его умственных способностей. Далее каждый квартал года осуществляется контроль лечения — у ребенка измеряют рост, вес, общее развитие и уровень гормонов.
ТРАНЗИТОРНЫЙ ГИПОТИРЕОЗ. Временное заболевание новорожденных детей, которое проходит самостоятельно и бесследно.
Чаще встречается в регионах с недостаточностью йода, у недоношенных малышей, если мать принимала препараты, угнетающие гормональную активность щитовидной железы.
В этом случае ребенку назначают лечение как при гипотиреозе, если после повторного анализа диагноз не подтвердился, все препараты отменяются.
Диагностика
Поскольку заподозрить заболевание в начале его развития тяжело, врач отпирается от анамнеза женщины: нарушения работы щитовидной железы в прошлом, выкидыши, бесплодие, врожденный гипотиреоз у родившегося ранее ребенка.
Для подтверждения диагноза достаточно сдать кровь на гормоны — выявление повышенного уровня ТТГ достаточно, так как повышенный ТТГ является самым чувствительным признаком гипотиреоза, даже при субклиническом его течении.
Лечение
В незамедлительном лечении нуждаются все женщины даже при бессимптомном течение заболевания.
Заместительная терапия производится синтетическим аналогом гормона тироксина Левотироксином. В связи с тем, что во время беременности возрастает потребность женского организма в этом гормоне, доза препарата высчитывается согласно результатам анализов, учитывая массу тела женщины. Во время беременности женщине нужно сохранять уровень ТТГ от 2 мЕд/л, Т4 в норме, но лучше у верхней ее границы.
Обычно, женщине в положении, дозу препарата увеличивают на половину. Далее каждые 8–12 недель беременности сдаются анализы на гормоны, по результатам которых врач регулирует дозу препарата. После 20 недели беременности доза увеличивается еще на 20–50 мкг.
Препарат принимают утром (при токсикозе с выраженной рвотой прием Левотироксина можно сместить на обеденные часы). Лекарственное средство не оказывает негативного воздействия на плод, не способно оно и вызвать передозировку.
Дополнительно женщина обязательно должна принимать препараты йода (Например — Йодомарин).
Если заболевание полностью компенсировано, то планирование беременности женщине не противопоказано.
ПРЕПАРАТЫ ЙОДА. Самым распространенным препаратом для восполнения в организме дефицита йода является Йодомарин, он выпускается в таблетках, с содержанием йода по 100 и 200 мг. Препарат можно использовать в профилактических целях, а также для лечения.
Йодомарин нормализует выработку гормонов щитовидной железы, обеспечивая йодирование предшественников тиреоидных гормонов. По механизму обратной связи он затормаживает синтез ТТГ, препятствует разрастанию щитовидной железы.
ПОКАЗАНИЯ К ПРИМЕНЕНИЮ:
- Йодомарин для профилактики нужно принимать в период интенсивного роста, т. е. детям, подросткам, беременным и кормящим женщинам.
- Планирование беременности.
- После удаления щитовидки, а также курса лечения гормонами.
- Йодомарин входит в схему лечения диффузно-токсического зоба, который является последствием йодной недостаточности.
- Угроза попадания в организм радиоактивного йода.
- Кроме того, препарат назначают при сифилисе, катаракте, помутнении роговицы и стекловидного тела, при грибковой инфекции глаз, в качестве отхаркивающего средства.
СПОСОБ ПРИМЕНЕНИЯ. Новорожденным и детям до 12 лет Йодомарин дают по 1/2 таблетки (50 мг), подросткам по 1–2 таблетки (100–200 мг). Беременным и кормящим женщинам Йодомарин назначают по 200 мг в сутки.
Что говорят покупатели?
Мы просмотрели отзывы родительского форума.
Все женщины оставляют положительные отклики, утверждая, что их самочувствие после приема препарата улучшалось, они почувствовали прилив силы и энергии.
Мы нашли отзывы, где родители говорили, что после приема препарата по результатам УЗИ были выявлены изменения у плода в положительную сторону. Отрицательные отзывы на форуме родителей отсутствуют.
Призываем всех женщин во время беременности и кормления грудью проводить профилактику дефицита йода Йодомарином, женщин с гипотиреозом — немедленно начинать лечение.
Источник: https://MoyaZheleza.ru/shchitovidnaya/gipotireoz/gipotireoz-pri-beremennosti.html
Беременность при гипотиреозе. Что делать до, во время и после

Большинство современных женщин согласно с тем, что беременность желательно планировать. А в тех случаях, когда женщина страдает каким-либо хроническим заболеванием, то планирование будущей беременности становится особенно важным и необходимым.
Можно ли забеременеть при самом частом среди молодых женщин заболевании щитовидной железы – гипотиреозе? Да! При условии адекватного лечения до беременности и во время ее, женщина может забеременеть и родить здорового ребенка.
Обсудим, как подготовиться к беременности и как вести себя во время беременности при гипотиреозе. Гипотиреоз – это недостаточность гормонов щитовидной железы. Причиной его чаще всего бывает заболевание, которое называется аутоиммунный тиреоидит, или удаление щитовидной железы по различным причинам.
Женщине, у которой до беременности был установлен диагноз гипотиреоз, при планировании беременности обязательно нужно сдать анализ крови на ТТГ, и посетить эндокринолога с результатом.
Эндокринолог откорректирует дозу принимаемого вами левотироксина (Эутирокса, L-тироксина), чтобы ваш гормональный фон приблизился к идеальному для беременных.
Для женщин, планирующих беременность, нормальным значением ТТГ считается до 2,5 мкме\мл, а не та цифра, которая указана в бланке лаборатории, как верхняя граница нормы. Почему нормы более строгие?
В первой половине беременности щитовидная железа плода еще только формируется и не работает, ребенок получает эти гормоны от матери.
Нормальный уровень гормонов щитовидной железы необходим для правильного развития нервной системы плода, он сказывается на будущем интеллекте ребенка.
Поэтому так важно, чтобы в первом триместре беременности (когда женщина может еще и не знать о своей беременности), гормонов матери было достаточно для обеспечения плода.
ВАЖНО! Подобрать нужную дозу левотироксина необходимо и для того, что беременность вообще могла наступить. Недостаток гормонов щитовидной железы в организме женщины нарушает ее способность зачать
Когда вы узнали о факте беременности, пришло время снова сдать анализ крови на ТТГ и свободный Т4.
В первом триместре беременности потребность в левотироксине возрастает у всех беременных, поэтому, не дожидаясь результатов анализов, вам необходимо будет увеличить дозу левотироксина примерно на 30-50%.
Например, если вы принимали Эутирокс 75 мкг, то узнав о своей беременность, можете смело принимать 100 мкг. Обязателен в первом триместре беременности и визит к эндокринологу.
Исходя из ваших анализов на гормоны, врач определит наиболее подходящую вам дозу препарата, частоту контрольных анализов крови и осмотров. При хороших результатах анализов, контролировать гормоны (ТТГ и свТ4) нужно 1 раз в триместр. Если же ваши анализы будут не в норме, то после изменения дозы препарата необходимо повторить анализы через 1,5 месяца.
Нормой при беременности считаются значения ТТГ ниже 2,5 в первом триместре, ниже 3,0 мкме\мл во втором и третьем.
Всем беременным, независимо от наличия заболевания щитовидной железы, необходимо получать ежедневно 250 мкг йода в течение всей беременности и лактации
Йод входит в состав гормонов щитовидной железы.
При беременности увеличивается потребность в гормонах, а соответственно, и в йоде. В большинство поливитаминов для беременных входит этот микроэлемент, но в разном количестве.
Если вам назначили поливитамины, не содержащие йод, или вы не принимаете никакие поливитамины, то следует принимать дополнительно препараты йода (Йодомарин, Йодбаланс, Йод-Актив) в дозе 250 мкг.
Повышенная потребность в йоде сохраняется и в тот период, когда женщина кормит грудью, так что препараты йода желательно принимать до завершения лактации.
Сразу после родов дозу левотироксина нужно будет снизить до той, которую вы принимали до беременности. Через 3 месяца после родов следует сдать анализ крови на ТТГ, чтобы убедиться в правильности дозы, и посетить врача.
Если у вас гипотиреоз, и вы постоянно принимаете левотироксин, то кормить грудью вам не противопоказано!
Этот препарат по своей структуре совершенно такой же, как собственный гормон тироксин, вредного воздействия на ребенка он не оказывает.
Если у Вас остались вопросы, вы в чем-то сомневаетесь, приглашаем Вас на прием к нашему врачу-эндокринологу Малаховой Ольге Владимировне
Предварительно записаться вы можете по телефону: +7(952) 277-71-74
Источник: https://xn--b1adciorkaejfrcn3b5gh0b.xn--p1ai/beremennost-pri-gipotireoze-chto-delat-do-vo-vremja-i-posle/
Скрытая опасность для мам: как щитовидная железа может испортить жизнь после родов

sh: 1: —format=html: not found
Радость материнства часто омрачается проблемами со здоровьем. Комик и актриса Дженни Моллен призвала общественность обратить внимание на заболевание щитовидной железы, которое затрагивает 5-10 процентов женщин после рождения ребенка. Портал Parents.com подробно рассказывает, что это за болезнь.
Продолжение статьи находится под рекламой
Реклама
Рождение ребенка часто несет с собой изменения тела, организма и здоровья, но, как говорится, изменения изменениям рознь. Беременность и деторождение могут вызвать развитие заболеваний щитовидной железы. Так актриса Дженни Моллен спустя полгода после рождения сына борется с недугом щитовидной железы.
Публикация от Jenny Mollen (@jennymollen) 13 Апр 2018 в 2:00 PDT
Как беременность может повлиять на щитовидную железу
Щитовидная железа расположена в шее и отвечает за метаболизм, вырабатывая и выпуская в кровь гормон тироксин. Когда телу нужно больше энергии, например, при беременности, железа вырабатывает больше гормонов.
Гормоны эстроген и хорионический гонадотропин (ХГ) вызывают повышение уровня гормонов щитовидной железы, но у некоторых женщин нарушение работы иммунитета приводит к тому, что щитовидная железа начинает работать слишком много и приводит к гипертиреозу. Его симптомы — приливы жара, усиленное потоотделение, дрожь, диарея, нервозность, гиперактивность, эмоциональная нестабильность, раздражительность, бессонница, беспокойство и учащенное сердцебиение.
В послеродовой период обнаруживаются следующие заболевания, которые могут вызвать гипертиреоз.
Послеродовой тиреоидит
Тиреоидит возникает в случае воспаления щитовидной железы в первый год после родов. Во время беременности иммунитет весьма подавлен, а после рождения ребенка он принимается за работу с удвоенной силой, что вызывает тиреоидит у 5% женщин.
Обычно заболевание начинается с фазы гипертиреоза через 2-6 месяцев после рождения ребенка. Затем следует фаза гипотиреоза (низкая активность щитовидной железы) примерно через 3-12 месяцев после рождения ребенка.
Симптомы гипотиреоза — чрезмерная усталость, непереносимость холода, запоры, сухость кожи.
Примерно у 10% женщин этот этап становится постоянным и требует лечения. У остальных 90% женщин щитовидная железа возвращается к нормальной работе примерно через год-полтора после появления симптомов.
Публикация от Jenny Mollen (@jennymollen) 18 Апр 2018 в 11:41 PDT
Факторы риска: послеродовой тиреоидит встречается довольно редко и поэтому его симптомы часто приписывают стрессу от родов или смене настроения после рождения ребенка.
Чаще всего он встречается у женщин с аутоимунными заболеваниями, например, диабетом или содержанием антител к тиреопероксидазе (выявляется проведением теста).
Примерно у 20% женщин, перенесших послеродовой тиреоидит после первой беременности, на последующих беременностях происходит рецидив.
Базедова болезнь (болезнь Грейвса)
Большинство случаев гипертиреоза при беременности связано с аутоиммунным заболеванием — базедовой болезнью, при которой из-за нарушения работы иммунитета организм атакует щитовидную железу, заставляя ее вырабатывать больше гормонов, чем нужно. Это заболевание встречается чаще у мужчин, чем у женщин.
По мнению специалистов, базедова болезнь, вероятно, заложена в ДНК человека, а позже может быть активировано мощным перестроением организма, например, при беременности.
Это заболевание обычно обнаруживается через 3-6 месяцев после родов и симптомы гиертиреоза при нем проявляются более выраженно, чем при послеродовом тироидите. Очень часто люди с базедовой болезнью обнаруживают у себя комок в горле, где находится щитовидная железа — это называется зобом.
Факторы риска: беременность, случаи заболевания в семье, генетика женщина, аутоиммунные заболевания, возраст (женщины до 40 лет уязвимы больше всего), стресс, курение — все то повышает риск заболевания.
Лечение гипертиреоза
Оптимальное лечение зависит от возраста женщины, ее физического состояния, главной причины гипертиреоза, личных предпочтений и степени заболевания.
Радиоактивный йод: он поглощается щитовидной железой и вызывает ее уменьшение в размерах. Обычно симптомы утихают через 3-6 месяцев.
Антитиреоидные медикаменты: если главная причина гипертиреоза — базедова болезнь, то сначала пациента будут лечить антитиреоидной терапией в течение 6-12 недель.
Медикаменты используются на самых низких дозах, когда женщина кормит грудью ребенка. Педиатр обязательно должен быть в курсе, что мать принимает эти лекарства.
Некоторые препараты могут повредить печень, поэтому необходим тщательный контроль лечащего врача.
Бета-блокаторы: обычно их используют для лечения высокого давления, но также могут использоваться и при гипертиреозе, поскольку снимают его симптомы, например, учащенное сердцебиение.
Операция на щитовидной железе: в редких случаях рекомендуется операция по удалению железы.
В любом случае обследование, наблюдение и лечение должны быть очень тщательными. Судя по сообщениям Моллен, она работает над тем, чтобы вернуть себе здоровье и хорошее самочувствие, и старается распространить информацию о гипертиреозе, чтобы как можно больше родивших женщин знали, что, возможно, именно гипертиреоз является причиной их недомогания.
Источник: https://rus.delfi.lv/woman/zdorovje/zdorovje/skrytaya-opasnost-dlya-mam-kak-schitovidnaya-zheleza-mozhet-isportit-zhizn-posle-rodov?id=50127198&all=true
Проблемы со щитовидной железой и грудное вскармливание

Белорусское население стало намного чаще сталкиваться с различными заболеваниями щитовидной железы после аварии на Чернобыльской АЭС. Радиоактивный йод, попадая в щитовидную железу, замещает полезный йод и провоцирует развитие различных опухолей.
Существует несколько форм заболевания щитовидки, и дисфункция щитовидной железы влияет на настроение и самочувствие женщины, а также выработку грудного молока.
Часто кормящая мать может получить противоречивую информацию от медиков. Женщина может услышать, что кормить грудью в таком случае не желательно или что лекарства, которые она принимает, могут быть токсичными для ее ребенка и провоцировать развитие зоба.
Недавно ко мне обратилась за помощью молодая девушка, которая перенесла операцию по удалению щитовидной железы в результате злокачественной опухоли. Сейчас она беременна и очень хочет кормить ребенка грудью. Но врачи сомневаются, что это возможно. Они боятся, что лактация может вернуть болезнь, а дозу замещающего гормона придется увеличить и это может повлиять на гормональный фон ребенка.
Итак, давайте разберемся, так ли это на самом деле.
Гипотериоз, беременность и кормление грудью
В данном случае речь идет о гипотиреозе или недостатке, а точнее полном отсутствии функции щитовидной железы. Если уровень TSH (тироидостимулирующий гормон) высокий, а уровень T3 (трииодотиронин) и Т4 (тирозин) низкий, то это говорит о недостатке щитовидной железы. Кормящая мама должна постоянно принимать замещающую терапию в виде синтетического гормона.
Если не принимать лекарства, все процессы в организме матери замедляются. Это может выражаться в чувстве постоянного холода, депрессии и забывчивости, а также в запорах и недостатке молока.
Кстати, многим кормящим мамам, которых лечат от послеродовой депрессии, стоило бы провериться и на счет щитовидной железы.
Чаще всего в качестве замещающего гормона при гипотиреозе назначают Левотироксин (L-Тироксин, levothyroxine sodium). Этот препарат является полностью совместимым с грудным вскармливанием (см. издание Hale, Medications and Mother’s Milk, 2010). Его прием не только улучшает самочувствие, но и увеличивает выработку грудного молока у таких женщин.
Гипертериоз, беременность и кормление грудью
Но бывает, что у женщины может развиться и противоположное состояние, а именно гипертиреоз — гиперфункция щитовидной железы, когда тело начинает функционировать намного быстрее, чем нужно. Это выражается в частом сердцебиении, бессоннице, тревоге, раздражительности и потере веса. Таких женщин можно узнать по характерным неестественно выпученным глазам и увеличенному зобу.
Если гипертиреоз подтверждается в результате анализа крови, то лечащий врач может назначить радиактивное сканирование щитовидной железы, чтобы исключить наличие опухоли. При таком назначении врача грудное вскармливание придется прекратить на 24 часа.
Лекарства, которые используются для лечение гиперфункции щитовидной железы — propylthioracil, methimazole (Tapazole, Тирозол, Тиамазол), propranolol (Inderal). По справочникам совместимости медпрепаратов с грудным вскармливанием, эти лекарства также совместимы с ГВ.
Послеродовый тиреоидит и ГВ
Наиболее часто во время беременности находят диффузное увеличение щитовидной железы (зоб) с сохранением эутиреоза и аутоиммунный тиреоидит, приводящий к изменениям гормонального фона в организме.
Так, по статистике, на протяжении первого года после родов послеродовой тиреоидит — синдром транзиторной или хронической тиреоидной дисфункции, в основе которого лежит аутоиммунное воспаление щитовидки — возникает в общей популяции у 5-9% всех женщин (источник). Хотя в разных странах цифры могут сильно различаться, например, в Таиланде этот показатель составляет 1,1%, а в Канаде достигает 21,1%.
При лечении этих состояний грудное вскармливание ребенка обычно возможно.
Йодная профилактика во время беременности и грудного вскармливания
Также, йодную профилактику можно проводить на протяжении всего периода беременности и грудного вскармливания (единственным противопоказанием для ее проведения является патологический гипертиреоз).
Стоит отметить, что во время беременности происходит естественное изменение функционального состояния щитовидной железы — это нужно учитывать при оценке ее состояния.
Помните, что при своевременном выявлении и коррекции почти любая патология щитовидной железы не является противопоказанием к беременности!
Почитайте также: йод кормящим мамам.
Напоследок хочется пожелать: дорогие женщины, не бойтесь также искать достоверную информацию по поводу ваших заболеваний, прежде чем принимать решение о прекращении грудного вскармливания!
+ Показать скрытый текст***
А парные футболки для двоих влюбленных пусть поднимут ваше настроение в любой ситуации: парные футболки для влюбленных с веселыми надписями и рисунками…
Источник: http://am-am.info/problemy-so-shhitovidnoj-zhelezoj-i-grudnoe-vskarmlivanie/
Источник: https://ru.momkidzone.com/thyroid-disease-its-effects-breastfeeding






