Почему перехаживают срок родов, что считается переношенной беременностью, чем это опасно для плода
В данной статье пойдет речь о причинах и последствиях переношенной беременности для матери и малыша. Будут указаны сроки, с каких беременность считается переношенной и возможные варианты родоразрешения.
Роды после 42-й недели: благо или угроза для малыша?
Нормальная беременность у женщин продолжается 280 дней, то есть 9 месяцев или 40 недель от дня последней менструации. Максимально допустимым считается срок 42 недели, однако большинство врачей сходятся во мнении, что срок свыше 40 недель несет угрозу для жизни малыша.
Однако иногда даже по истечению 41 недели долгожданные роды так и не начинаются, в таком случае гинекологи говорят о переношенной беременности.
Что такое переношенная беременность: сроки
Переношенной считается беременность, длительность которой составляет 42 и более недель, что приводит к запоздалым родам и появлению на свет малыша с признаками перезрелости. Обычно в таком случае необходима стимуляция родовой деятельности или кесарево сечение.
Определить точный срок беременности и как следствие дату родов усложняет тот факт, что крайне сложно установить точный день овуляции, и время когда произошло оплодотворение, так как все это зависит от скорости продвижения сперматозоидов, жизненного цикла яйцеклетки и других особенностей организма женщины.
После наступления 40-ой недели беременности о вероятности перенашивания судят не по календарным срокам, а по степени зрелости плаценты, состоянии плода и фетоплацентарного кровотока.
Поэтому в случае продления беременности свыше 7 дней, акушеры говорят либо о пролонгированной, либо о переношенной беременности.
Пролонгированной считается беременность срок гестации которой увеличен до 290-294 дней при отсутствии данных о старении плаценты и перезрелости плода. При перенашивании родоразрешение оканчивается рождением плода с признаками перезрелости и с изменениями в плаценте.
Для первородящих
У первородящих женщин перенашивание беременности встречается довольно редко, если возраст женщины менее 30 лет, чем старше женщина, тем выше шанс перенашивания, так у женщин 35-40 лет, каждый 8 ребенок является на свет после 42 недели.
Для повторнородящих
Перенашивание более характерно для повторно родящих женщин, 70 % таких беременностей относятся к женщинам, вынашивающим второго ребенка.
А вот для женщин, которые родили 3 и более детей, перенашивание практически не встречается, не более 1 случая на 100 переношенных беременностей.
Многоплодная беременность
Еще в прошлом веке считалось, что при многоплодной беременности родоразрешение должно происходить раньше, чем при одноплодной с 34-36 недели.
Это обосновывалось тем, что именно с 34 недели темпы развития плодов замедляются, количество околоплодных вод уменьшается, а частота внутриутробной гибели плодов с 37 недели возрастает в несколько раз.
Однако последние исследования показывают, что никаких показаний к родоразрешению многоплодных беременностей с 36 по 37 неделю нет, а переношенной она считается после 39 недели гестации.
Причины
В основе перенашивания беременности лежит биологическая неготовность организма женщины к родам. Факторами этого являются:
- физическая отсталость в развитии;
- эндокринные патологии;
- гормональные нарушения;
- нерегулярные менструации;
- корь, краснуха и паротит в детстве;
- грипп и ОРВИ в период беременности;
- позднее половое созревание;
- нарушение метаболизма;
- воспалительные патологии половой системы;
- гестоз;
- сахарный диабет;
- ожирение 3 и 4 степени;
- патологии щитовидной железы;
- медикаментозная терапия при угрозе прерывания беременности;
- пороки развития матки;
- возраст первородящих старше 30 лет;
- нарушение функций плаценты;
- нарушение в работе надпочечников, гипофиза и гипоталамуса плода;
- тазовое предложение плода.
Перенашивание может носить и психологический аспект, так наличие угрозы прерывания беременности приводит к тому, что женщина снижает свою физическую активность, что крайне негативно сказывается на родах.
Кроме того, осознанный и неосознанный страх перед родами может стать фактором задержки родовой деятельности, поэтому при возникновении этого лучше всего обратиться за консультацией к психологу.
Признаки
Чтобы утверждать, что беременность является переношенной, кроме сбора анамнеза проводится дополнительное УЗИ, кардиотокографическое исследование и амниоскопия. Иногда хронологически беременность не является переношенной, однако по результатам исследований плацента и плод имеют признаки переношености.
Как правило, у женщин со сроком беременности свыше 41 недели + 3 дня объем живота уменьшается на 4-9 см, а вес на 1000 г и более, это происходит из-за уменьшения количества околоплодных вод. Кроме того у женщины снижена упругость кожи, плотность матки увеличена, а шейка незрелая, из сосков наблюдается выделения молока, а не молозива.
Что будет, если перехаживаешь срок беременности
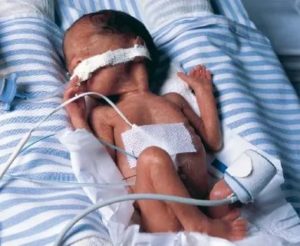
Перенашивание беременности крайне негативно отражается на здоровье малыша. Для таких детей характерно:
- на кистях и стопах возникает мацерация кожи;
- количество сыровидной смазки катастрофически низко;
- количество подкожной жировой клетчатки снижено, тургор кожи снижен;
- плод имеет крупные размеры;
- на руках длинные ногти;
- на черепе узкие швы и роднички, кости черепа узкие.
Самыми опасными рисками перенашивания ребенка являются: синдром нарушения созревания, гибель плода сразу после рождения.
Что предложат врачи в роддоме
Женщины после 41 недели нуждаются в госпитализации в отделение патологии, для проведения диагностических исследований, после которых врач выберет тактику ведения родов. Иногда беременность оканчивается естественным началом родовой деятельности, в случае её отсутствия, врач может принять решение об искусственном родоразрешении.
Когда применяется кесарево сечение
Хирургическое вмешательство при переношенной беременности проводится в следующих случаях:
- Внутриутробная гипоксия плода.
- Отсутствие родовой деятельности, клинически узкий таз.
- Крупный плод при возрасте первородящей более 35 лет.
- Рубец на матке, тазовое предлежание плода.
Также при наличии соответствующих показаний может быть проведена вакуум-экстракция или наложение акушерских щипцов.
Стимуляция родов
Если в конце 41 – начале 42 неделе родовая деятельность не начинается, врач принимает решение о стимуляции беременности. Вариантов много:
- Отслоение околоплодных оболочек – гинеколог во время вагинального осмотра аккуратно отслаивает околоплодную оболочку у самого зева матки. Как правило, нужно несколько таких процедур. Данный метод не несет практически никаких рисков.
- Простагландины. Водятся вагинально в виде свечей или геля, как правило, схватки начинаются в течение от 30 минут – 5 часов после применения. Если после 24 часов схватки так и не начались, врач может применить препарат повторно. Противопоказаний практически не имеют.
- Прокол околоплодного пузыря. Данный метод проводится редко так как существует возможность инфицирования и вероятность выпадения пуповины, что приведет к кислородному голоданию плода.
- Окситоцин. Является синтезированным аналогом естественного гормона, выделяющегося в процессе родовой деятельности для стимуляции маточных сокращений. Применяется, если наблюдается уменьшение родовой деятельности и снижение интенсивности схваток. Из-за возможной болезненности схваток, связанных с применением искусственного гормона, его часто применяют в тандеме с эпидуральной анестезией.
- Таблетки для стимуляции. В их основе синтезированные антигестогены, прием которых приводит к развитию родовой деятельности. Самыми известными из них являются мефипристон и митропристон. У препаратов существует ряд противопоказаний.
Довольно часто гинекологи проводят выжидательную тактику до конца 42 недели, и если родовая деятельность не начинается, то приступают к родоразрешению. Если у матери или плода имеются какие-либо патологии, то выжидательный период исключён.
Чем опасно перехаживание
Переношенная беременность может иметь катастрофические последствия, как для матери, так и для малыша.
Среди переношенных беременностей большой процент родоразрешений с помощью кесарево сечения, а само оперативное вмешательство грозит большим количеством осложнений.
Для матери
Переношенный плод практически всегда имеет крупные размеры, что может привести к повреждениям родовых путей, разрыву промежности, шейки матки и стенок влагалища.
Эти травмы впоследствии могут привести к серьезным проблемам – недержанию или задержке мочеиспусканий, опущения влагалища и матки, образования свищей.
При проведении кесарево сечения существует вероятность кровотечений, послеродовых инфекций, тромбоэмболии.
Для плода
Переношенность увеличивает вероятность повышенной чувствительности к недостатку кислорода, так как степень зрелости головного мозга уже высока, если плацента не справляется с обеспечением ребенка кислородом, то у него развивается гипоксия.
У переношенных детей кости черепа становятся плотными, что затрудняет проход головки по родовым путям, из-за чего в разы увеличивается вероятность родовых травм.
Последствия перехаживания
Самым опасным последствием перехаживания является внутриутробная смерть ребенка от гипоксии, либо смерть во время родов или в первые трое суток после них.
Также у малышей, рожденных на 41 и более неделе, имеется высокий риск ДЦП, нейро-эндокринных нарушений, а в период взросления часто возникает гиперактивность и синдром дефицита внимания.
Кроме того, во время родов у таких малышей встречаются травмы головного и спинного мозга.
Переношенные дети рождаются с малым количеством сыровидной смазки, сниженным тургором кожи, иногда кожные покровы имеют желтый цвет, истощением жировой клетчатки и длинными ногтями на руках.
Есть ли методы профилактики
Чтобы исключить вероятность перенашивания беременности, гинеколог во время постановки женщины на учет должен внимательно изучить анамнез для оценки такой вероятности.
Минимизировать риски родов после 24 недель можно, если следовать следующим правилам:
- Беременным из любых групп риска необходимо тщательно просчитывать срок родов.
- Не позже 39-й недели гинеколог должен оценить готовность матери и плода к родам.
- Если на 38-39 неделях шейка матки остаётся незрелой, женщина подлежит госпитализации.
- Необходим постоянный контроль (УЗИ и кардиотокография) за плодом после наступления 40-й недели беременности.
- При малейшем подозрении на кислородное голодание плода необходимо срочное родоразрешение хирургическим путем.
Чтобы исключить психологический фактор перенашивания беременности, следует пройти «школу будущих мам», которая функционируют при роддомах, или при необходимости обратиться за консультацией к психологу.
Рождение ребенка на сроке более 41 недели не всегда говорит о его перенашивании, так как установить четкий срок зачатия практически невозможно. Однако в любом случае беременные после 40-й неделе должны находиться на строгом врачебном контроле, чтобы при малейшей угрозе для плода было проведено экстренное родоразрешение.
Источник: https://justmama.online/rody-i-prebyvanie-v-roddome/perenoshennaya-beremennost.html
Все рожают — и ничего? Как беременность на самом деле влияет на организм женщины

Как часто вы слышали: «Все рожают — и ничего»? Кажется, достаточно, правда? Но ведь на самом деле беременность и роды — это огромная нагрузка на организм женщины.
И если в масштабах истории человечества все это выглядит как нечто простое и естественное, то при более пристальном взгляде на беременность становится понятно, что она далека от привычных будничных явлений и представляет собой удивительное событие, оказывающее влияние не только на моральное, но и на физическое состояние женщины.
Представьте себе такую картину: организм относительно здорового человека стал достаточно внезапно и быстро меняться. Выброс крови сердцем увеличился почти вдвое, к объему крови прибавилось 1,5 дополнительных литра, при этом кровь стала гораздо быстрее сворачиваться.
В гормональной системе и обмене веществ вообще произошла полная перестройка. Все внутренние органы сдвинуты и сдавлены, пища из желудка поступает обратно в пищевод, почки и мочеточники расширены, скелет (!) изменил свою конфигурацию. И все это меньше чем за год.
Что это? Какое-то страшное заболевание? Сердечное? Онкологическое? Гормональное? Отнюдь. Знакомьтесь: это нормальная беременность.
Бытует мнение, что «беременность — это абсолютно нормальное, физиологическое состояние организма». Это, безусловно, так. Только это вовсе не значит, что при беременности в организме ничего не меняется. Наоборот, физиологические изменения, происходящие во время даже нормальной, неосложненной беременности для того, чтобы вырастить развивающийся плод и подготовить мать к родам, весьма велики.
Изменения объема и состава крови
Объем плазмы крови постепенно растет в течение беременности: увеличение в среднем на 50 процентов происходит в первые 34-36 недель беременности. Поскольку увеличение объема плазмы (на 1250 мл) больше, чем увеличение массы эритроцитов (на 250-450 мл), происходит относительное снижение концентрации гемоглобина и количества эритроцитов.
Количество тромбоцитов имеет тенденцию к постепенному снижению во время беременности, хотя обычно оно остается в пределах нижней границы нормы или чуть ниже (до 100х109/л), без патологических проявлений.
Физиологические изменения в системе свертывания крови во время беременности (увеличение концентрации факторов свертывания крови, белка фибриногена и снижение уровня факторов, «разжижающих кровь» — антикоагулянтов) приводят к перевесу баланса в пользу большего свертывания крови для обеспечения остановки кровотечения во время родов. К сожалению, этот защитный механизм и сдавление подвздошных вен (по анатомическим причинам более выраженное слева), способствующее венозному застою в ногах, повышает риск венозного тромбоза. Именно поэтому рекомендуется использование компрессионного трикотажа во время беременности и родов, особенно женщинам с варикозной болезнью вен.
Изменения сердечно-сосудистой системы
Изменения в сердечно-сосудистой системе во время беременности весьма выраженны и начинаются уже на ранних сроках беременности. К восьми неделям беременности выброс крови сердцем увеличивается на 20 процентов.
Гормональные изменения, происходящие в организме при беременности, активируют синтез сосудорасширяющих веществ, из-за чего происходит расширение периферических сосудов (вазодилатация).
Из-за расширения сосудов есть риск падения артериального давления, и, чтобы поддерживать его в норме, выброс крови сердцем увеличивается до 40 процентов за счет увеличения объема крови, изгоняемого сердцем при каждом сокращении, и частоты его сокращений.
Во время родов выброс крови сердцем существенно увеличивается (на 15 процентов на стадии схваток, на 50 процентов на стадии потуг и на 60-80 — сразу после окончания потуг), после чего в норме происходит его быстрое снижение до предродовых значений в течение одного часа после родов и до предбеременных в течение двух недель.
Поскольку увеличенная матка сдавливает крупную нижнюю полую вену в положении лежа на спине, происходит снижение возврата крови по венам к сердцу.
Из-за этого недостаточное количество крови изгоняется сердцем обратно в сосуды, и есть риск уменьшения кровоснабжения матки и плаценты, что может поставить под угрозу плод.
Поэтому беременным, особенно на более поздних сроках, не рекомендуется находиться в положении лежа на спине.
Увеличение выброса крови сердцем в сочетании с неизменным давлением крови в легких приводит к снижению градиента давления в легочных сосудах примерно на 30 процентов, что создает у беременных предрасположенность к развитию отека легких.
Изменения выделительной системы
Из-за вазодилатации во время беременности должно было бы происходить снижение фильтрации крови почками, однако гормоны, выделяемые плацентой, защищают организм женщины от этого.
Как следствие, почечный кровоток и скорость клубочковой фильтрации (СКФ) увеличиваются по сравнению с добеременными уровнями на 40–65 и 50–85 процентов соответственно.
Увеличение почечного кровотока приводит к увеличению размера почек на 1–1,5 см, с достижением максимального размера к середине беременности.
Также расширяются мочеточники, почечные лоханки и чашечки, что приводит к физиологическому гидронефрозу более чем у 80 процентов женщин. Застой мочив расширенном выделительном тракте предрасполагает беременных к развитию пиелонефрита.
При беременности снижается обратное всасывание в кровеносную систему глюкозы, белка и мочевой кислоты, поэтому они могут определяться в моче в повышенных концентрациях.
Источник: https://rebenok.by/articles/wantchild/health/26278-samoe-estestvennoe-sostoyanie-zhenshchiny-kak-beremennost-i-rody-na-samom-dele-vliyayut-na-nash-organizm-i-zdorove.html
Как беременность и роды влияют на женское здоровье – Зожник
Для восстановления роста населения России нужно, чтобы женщины стали больше рожать. Для женщин же это не лучшее решение: каждые роды — огромная нагрузка на организм, высокий риск для жизни и здоровья, который увеличивается с каждым следующим ребенком.
Многодетность опасна для здоровья
Даже одна-единственная беременность – это огромный стресс для женского организма.
Изменение гормонального статуса и иммунной системы, увеличение массы тела и объема кровотока, появление дополнительных затрат на постройку и питание нового организма – все это может серьезно сказаться на здоровье женщины.
Если же таких беременностей несколько, опасность для женского организма возрастает многократно – и, к сожалению, даже не пропорционально количеству беременностей, а в прогрессии.
После беременности организм женщины восстанавливается не менее двух лет. Каждая последующая беременность требует более длительного периода восстановления, а также наносит новый ущерб женскому организму.
Если никаких осложнений и последствий во время первой беременности не случилось – можно считать, что женщине очень повезло. Но совершенно не факт, что ей точно так же повезет и при последующих беременностях.
Хотя, конечно, очень многое зависит от наследственности, общего статуса здоровья женщины и ее физической формы.
О вреде, который беременность может нанести организму женщины, не принято говорить. Более того, в масс-медиа все шире распространяется миф о том, что беременность и роды омолаживают и оздоравливают женский организм, являясь настоящим эликсиром молодости (http://health-medicine.info/beremennost-omolazhivaet-organ…/). Давайте посмотрим, почему это утверждение очень далеко от истины.
Роды – вообще довольно опасная штука
Давайте посмотрим на данные ВОЗ:
• Каждый день около 830 женщин умирают от предотвратимых причин, связанных с беременностью и родами;• Материнская смертность выше у женщин, живущих в сельских районах и среди более бедных общин;• Молодые подростки подвергаются более высокому риску осложнений и смерти в результате беременности, чем другие женщины;
• В период с 1990 по 2015 год материнская смертность во всем мире снизилась примерно на 44%.
Вдумайтесь в эти цифры! Каждый день от родов на планете умирают 830 женщин. Да, большая часть этих смертей приходится на слаборазвитые страны, где медицинская помощь бывает недоступна.
Но эти данные также говорят о том, что роды сами по себе – очень опасны.
Кроме того, каждые роды привносят в организм женщины все новые и новые изменения в состоянии здоровья – и, к сожалению, эти изменения не в лучшую сторону.
В статистике материнской смертности в разных странах, Россия находится примерно посередине, у нас на каждые 100 тысяч родов умирают 25 матерей. Для сравнения: в Эстонии, наиболее благополучной в этом аспекте, умирают 2 матери на 100 тысяч родов, а в Южном Судане, который расположен на другом конце шкалы – 2054 матери из 100 тысяч погибают во время родов.
Последствия естественных родов
Даже при современном уровне медицинской помощи роды никогда не проходят бесследно для организма женщины. Собираясь стать материю, женщина редко задумывается о рисках, которые ее ждут. Более того, часто она о большинстве из них даже не знает. Почему-то в медиа почти не говорится о том, что каждые последующие роды могут таить в себе все новые и новые «сюрпризы».
• Недержание мочи. Естественные роды повышают риск материнского недержания мочи из-за повреждения тазовых мышц, нервов и связок при выталкивании ребенка.
В одном крупном шведском исследовании было установлено, что через 20 лет после родов у 40%, у которых были вагинальные роды, развилась какая-либо из форм недержания мочи, по сравнению с 29% среди тех женщин, у которых было кесарево.
• Разрывы, разрезы и другие травмы во время естественных родов. 9 из 10 женщин либо пострадают от разрывов, либо им требуются хирургические разрезы во время родов.
Разрывы и разрезы также могут вызывать недержание, кроме того, они сами по себе приносят множество неудобств и осложнений в жизни женщины – вплоть до невозможности безболезненно отправлять естественные надобности и вести интимную жизнь после родов.
Травмы, которые могут сопутствовать естественным родам – разрывы матки, шейки матки, влагалища, промежности; острый выворот матки, растяжения и разрывы сочленений таза, мочеполовые и кишечно-половые свищи.
• Инсульт. У женщин, рожающих в возрасте после 40 лет, на 60% увеличивается риск инсульта. Впрочем, определенные риски существуют и для молодых мам.
Осложнения со стороны сердечнососудистой системы возникают из-за того, что после родов резко снижаются объемы циркуляции крови, что иногда неблагоприятно сказывается на сердце и сосудах.
Кроме того, осложнениям способствуют большие перепады давления во время беременности и родов.
• Варикоз. Во время беременности из-за изменения гормонального фона происходит расслабление, растяжение и искривление мышечных волокон стенок вен. В результате этого происходит застой крови в венах, они начинают разрываться.
Этот процесс усугубляется значительным увеличением объема крови, циркулирующего в организме беременной. Вторая беременность увеличивает риск развития болезни до 40-60%, а третья – до 80%.
Кроме того, развитию варикоза способствует малоподвижный образ жизни, стоячая работа, многоплодие или слишком большой вес эмбриона, наследственная недостаточность работы венозных клапанов.
• Геморрой – распространенное заболевание, которое часто появляется в период беременности из-за давления увеличенной матки на брюшную полость. К возникновению геморроя могут привести и потуги в процессе родов.
Во время родовой деятельности, когда головка плода проходит в малый таз, сфинктер заднего прохода раскрывается, нарушается венозный отток, вследствие чего геморроидальные узлы набухают, резко увеличиваются в размерах, становятся напряженными, выдавливаются наружу и иногда их стенки разрываются.
После родов, с постепенным сокращением сфинктера заднего прохода, внутренние узлы уменьшаются и вправляются самостоятельно, но если сокращение сфинктера проходит быстро, эти узлы ущемляются и возникает острый геморрой, дискомфорт от которого роженица может ощущать спустя продолжительное время после родов.
По статистике, не менее 85% будущих мам страдают от геморроя во втором и третьем триместрах беременностей.
• Проблемы с зубами. По статистике, от 35 до 70% беременных женщин испытывают проблемы с зубами.
Это объясняется тем, что во время беременности кальций из организма женщины активно расходуется на построение скелета ребенка, и, как следствие этого, ухудшается состояние зубов, волос и ногтей женщины.
Кроме того, из-за изменений гормонального фона и иммунного статуса будущей матери бактериальные инфекции (в том числе и во рту) провоцируют различные заболевания зубов и десен. Развитие кариеса вследствие ослабления эмали провоцируют также изжога и рвота, часто сопутствующие беременности.
• Проблемы со зрением.
Под влиянием повышения уровня эстрогена и прогестерона и их воздействия на соединительную ткань происходит удлинение глазного яблока, изменение стекловидного тела, возникает сухость роговицы, происходит изменение внутриглазного давления, что может приводить к ухудшению зрения, появлению мушек в глазах, затруднению ношения контактных линз. При раннем токсикозе возможно временное увеличение близорукости на 1–2 диоптрии, из-за сильной рвоты могут иметь место кровоизлияния в конъюнктиву и сетчатку. При отеках может развиться патология сосудов сетчатки. Одним из серьезнейших осложнений, которое возникает во время беременности, является дистрофия сетчатки глаза. При схватках и потугах начинается резкий перепад внутриглазного давления, что может привести к отслаиванию сетчатки. В результате этого зрение после родов может утратиться полностью.
• Депрессивные расстройства после родов. Согласно данным обширного исследования, у 1 из каждых 7 женщин развивалось депрессивное расстройство после родов. Не менее чем у 22% женщин симптомы депрессии сохраняются в течение года после рождения ребенка.
Многодетность смертельно опасна не только для женщин
Иметь много детей не просто вредно для здоровья, а смертельно опасно. Американский журнал PNAS (Proceedings of the National Academy of Science) опубликовал материалы исследования, проведенного в многодетных семьях, в которых родители не предохранялись по религиозным соображениям.
Ученые изучили статистические данные по 21 тысяче семейных пар, живших в штате Юта между 1860 и 1985 годами. За эти 125 лет американцы родили порядка 174 тысяч детей. Количество сыновей и дочерей в семьях жителей штата варьировалось от 1 до 14, а в среднем женщины из выборки рожали по 8 детей.
При этом согласно данным статистики оказалось, что чем больше в семьях было детей, тем чаще родители умирали вскоре после родов.
Матери, конечно, умирали чаще отцов. Согласно данным статистики, 1414 женщин умерли в течение года после рождения последнего ребенка, а еще 988 — к тому моменту, когда младшему исполнилось 5 лет. Для сравнения: среди мужского населения штата Юта 613 человек скончались, оставив годовалого ребенка без отца, и еще 1083 мужчины окончательно слегли, когда их младшим детям было по 5 лет.
В то же время смертность детей также повышалась в зависимости от их количества. В семьях, где детей было много, ребенок чаще всего не доживал до 18-летия, особенно если он был одним из младших в семье.
Многодетность вредит сердцу
Женщины, решившие стать мамой не менее четырех раз, подвергают огромному риску свое здоровье и жизнь. Как заявляют доктора из США, после рождения четвертого ребенка риск развития заболеваний сердечно-сосудистой системы у многодетных мам увеличивается почти в два раза.
Недавнее исследование в этой области показало, что кровеносные сосуды нормально реагируют на рождение трех детей, но, начиная с четвертой по счету беременности, стенки артерий начинают ускоренно утолщаться, становясь потенциальной причиной сердечного приступа. Это исследование проводилось специалистами из Юго-западного Медицинского Центра при Университете Техаса, а участие в нем приняли 1644 женщины. Средний возраст участниц исследования составил 45 лет.
Частые роды опасны
Существует общепринятое мнение, согласно которому, чем чаще и больше женщина рожает, тем легче ей даются каждые последующие роды. Однако исследования израильских ученых, опубликованные в журнале Journal of Maternal-Fetal and Neonatal Medicine, полностью опровергли этот сложившийся стереотип.
Исследование проводилось специалистами отделения акушерства и гинекологии медицинского центра «Сорока». В ходе исследования врачи проанализировали медицинские истории родов трех групп рожениц.
Первую составили более 3 тыс. женщин, родивших в своей жизни десять и более детей, вторую — более 9 тыс. женщин, родивших от шести до девяти детей. И третью, самую многочисленную, составили 45 тыс.
женщин, которые родили от двух до пяти детей.
Медики проанализировали продолжительность и сложность родов, наличие осложнений, состояние матерей и детей. Результаты показали, что у женщин, родивших более пяти детей, намного чаще возникают серьезные осложнения во время родов и после них.
К осложнениям врачи отнесли патологии родов, необходимость кесарева сечения, ранее прекращение развития беременности, анемии, проблемы с мышцами матки и др.
Специалисты утверждают, что играет роль и возраст женщины, в первой группе было больше женщин более старшего возраста, что само по себе увеличивает риски при беременности и родах.
Вместе с тем, ученые сделали выводы, что каждая последующая беременность у женщины требует все большего внимания и контроля медицинского персонала.
Итак, теория о том, что роды могут якобы омолаживать и оздоравливать организм женщины – всего лишь миф.
Более того, это заблуждение может быть очень вредным для будущих мам: отсутствие информированности об осложнениях, которые часто являются следствием беременности и родов, может привести к неготовности встретиться с их последствиями, часто довольно тяжелыми для организма женщины.
Если удалось избежать тяжелых последствий для организма матери во время первых и вторых родов – это не означает, что удастся избегать их и дальше. Каждая беременность и каждые роды – это большие затраты, связанные с опасностью для здоровья матери. А многодетность умножает эту опасность во много раз, и об этом важно помнить и матерям, и отцам во время планирования большой и дружной семьи.
Авторка Юлия Куфман
Читайте на Зожнике:
Скрытая беременность: могут ли женщины все 9 месяцев не знать о том, что беременны?
5 научных причин, почему вам нужен отдых на море
8 маленьких изменений для больших достижений
23 способа возненавидеть фитнес: вредные советы для женщин
Подрыв Устоев: 7 ступеней негативного подхода
Юлия Кудерова Вторник, 03.07.2018
Источник: https://zozhnik.ru/kak-beremennost-i-rody-vliyaut-na-zdorovie/
Какие последствия могут быть у ребенка при хронической внутриутробной гипоксии
Гипоксия – это хроническое кислородное голодание плода во внутриутробном периоде, которое чаще всего связано с различными степенями нарушения маточноплацентарного кровообращения и/или внутриутробными инфекциями и тяжелыми соматическими заболеваниями матери.
Причины внутриутробной гипоксии у плода
Кислород крайне необходим всем тканям будущего малыша для их нормального формирования и будущего функционирования всех органов и систем плода, ведь именно от него зависят энергетические клеточные процессы в организме человека.
Причинами нарушения поступления кислорода и питательных веществ в организм плода, обусловлены:
- патологией плаценты или пуповины;
- тяжелыми токсикозами (гестозами) беременности;
- заболеваниями сердца и сосудов у матери (порок сердца, гипертоническая болезнь, аритмии, гипотония, кардиомиопатии);
- инфекционными болезнями у будущей мамы, в том числе и половой системы;
- хроническими заболеваниями легких у беременной;
- внутриутробной инфекцией;
- болезнями эндокринной системы у беременной, особенно опасен сахарный диабет;
- нарушениями развития плода (генетические аномалии, травмы);
- механическим перекрытием дыхательных путей ребенка;
- курением, наркотиками, алкоголизмом и другими экзогенными интоксикациями;
- стрессовые ситуации и переживания;
- неправильный режим дня будущей мамы (нерегулярное питание, редкие прогулки на свежем воздухе);
- угроза прерывания беременности.
Проявления хронической внутриутробной гипоксии
Наиболее часто у новорожденного наблюдаются признаки перинатальной энцефалопатии, возникающей вследствие недостаточного снабжение клеток мозга кислородом во внутриутробном и перинатальном периоде.
Симптомами поражения нервной системы ребенка являются:
- признаки угнетения ЦНС;
- судороги;
- нарушениями дыхания и кровообращения.
Клинические формы патологии зависят от степени неврологических расстройств у ребенка:
- легкая;
- среднетяжелая;
- тяжелая.
Причинами перинатальной энцефалопатии основное значение имеют поражения вследствие хронического внутриутробного кислородного голодания, которые часто возникают на фоне внутриутробных нарушений развития плода.
В раннем постнатальном периоде (после родов) у новорожденных последствиями гипоксии являются:
- кровоизлияния в головной мозг;
- тромбозы;
- вторичные гнойные менингиты.
Вторичные поражения нервной системы у новорожденных на фоне перенесенной гипоксии:
- нейротоксикоз с гемато-ликвородинамическими нарушения (гидроцефальный синдром);
- метаболические нарушения с расстройствами дыхания и кровообращения;
- судороги;
- расстройства сознания;
- бактериальные осложнения (гнойно-септические).
В дальнейшем перинатальная энцефалопатия приводит к задержке психического и моторного развития ребенка.
Подробнее об энцефалопатиях у детей можно прочитать в этой статье:
К последствиям перенесенной гипоксии во внутриутробном периоде относятся и различные проявления минимальной мозговой дисфункции, которая проявляется:
- отсутствием внимания и усидчивости (гиперактивность ребенка);
- вегетативными висцеральными дисфункциями с нарушениями функций внутренних органов ребенка;
- гидроцефалии (водянке головного мозга);
- эпилепсии;
- детским церебральным параличом.
Главные патологии после гипоксии, перенесенной внутриутробно
Хроническая гипоксия плода может привести к значительному угнетению рефлексов, снижению мышечного тонуса, дрожанию, повышению внутричерепного давления, судорогам, также нарушениям сердца — аритмиям, брадикардии и возникновению шумов в сердце, образованию тромбов и кровоизлияний в ткани.
Гипертензионно-гидроцефальный синдром
Гипертензионно-гидроцефальное поражение нервной системы проявляется ликвородинамическими нарушениями и повышением внутричерепного давления:
- увеличением размеров головы;
- значительными превышениями среднемесячного прироста размеров головки ребенка; раскрытием сагиттального шва;
- увеличением и выбуханием большого родничка;
- выбуханием вен головы;
- сходящимся косоглазием;
- непостоянным горизонтальным нистагмом;
- нарушениями сна;
- цианозом или мраморностью кожных покровов.
При прогрессировании гидроцефального синдрома он трансформируются в фазу угнетения или коматозные состояния.
Симптоматика синдрома угнетения проявляется:
- снижением тонуса мышц (мышечной гипотонией);
- значительным уменьшением двигательной активности малыша (гиподинамией);
- нарастающей вялостью;
- угнетением рефлексов со снижением рефлексов глотания и сосания;
- усугубляется косоглазие и нистагм.
Синдром угнетения являются предвестником отека головного мозга и развития коматозных состояний. Поэтому родители должны быть крайне внимательны к различным изменениям в состоянии малыша, появлении новых патологических симптомов.
При этом необходимо постоянно наблюдаться у детского невролога, проходить необходимые курсы лечения и своевременная госпитализация в стационар при ухудшении состояния малыша.
Судорожный синдром
Судорожные приступы достаточно часто развиваются у ребенка в результате гипоксических поражений мозга, которые сопровождаются развитием отека мозговой ткани или внутричерепных кровоизлияний.
Это связано с длительной гипоксией мозга и проявляется после родов тоническими и тонико-клоническими судорогами.
Синдром двигательных нарушений
Очень часто последствия гипоксии проявляются как синдром двигательных нарушений, который выявляется с первых дней жизни.
Он может протекать в двух вариантах:
- со снижением мышечного тонуса (гипотонией);
- с мышечной гипертонией.
Неблагоприятно прогностически сочетание синдрома двигательных нарушений с задержкой психомоторного развития и наличием судорожного синдрома.
Появление очаговых симптомов и нарастание мышечной гипертонии, настораживают специалистов – неврологов и считаются признаками возможного развития ДЦП.
Синдром задержки психомоторного развития
Синдром задержки психомоторного развития представляет собой отдаленные последствия хронической гипоксии мозга у плода или ребенка и проявляется клинически изменениями нормального физического и эмоционального развития ребенка с месячного возраста.
- в месяц он проявляется недостаточно устойчивой фиксацией взгляда малыша и его слухового сосредоточения;
- к двум месяца малыш проявляет недостаточное оживление при обращении, отсутствует гуление и интерес к окружающему;
- в три месяца кроха плохо удерживает головку, отсутствует гуление и нарастающий интерес к окружающему миру;
- к шести месяцам ребенок мало интересуется окружающими предметами, и проявляет маловыраженную реакцию на присутствие матери и других членов семьи, гуление у ребенка непродолжительное.
- в семь – восемь месяцев – кроха не сидит самостоятельно.
В дальнейшем при адекватном лечении ребенок может «скачкообразно» догнать своих сверстников и активно развиваться или у малыша прогрессирует симптоматика задержки психического развития, переходящая в психоэмоциональную лабильность и задержку речевого развития.
Принципы лечения патологии
Диагностика последствий гипоксии у новорожденного проводится врачом-неврологом и инструментальными методами обследования:
- нейросонографии;
- электроэнцефалографии;
- исследования глазного дна;
- УЗИ внутренних органов (для исключения патологии органов и систем).
Лечение последствий хронической внутриутробной гипоксии у детей является успешным в случае, ее своевременной диагностики – возможно полное исцеление малыша без последствий при условии постоянного наблюдения специалиста и адекватного лечения в течение первого года жизни.
И все же последствия гипоксии новорожденного различны.
К ним относятся как переходящие состояния, которые по мере созревания органов и систем малыша и необходимой медикаментозной коррекции постепенно приходят в норму и влияют на здоровье крохи в будущем, так и патологии, которые могут привести к отставанию в развитии или инвалидизации.
К ним относятся угнетение рефлексов и нарушения работы сердца, легких, ЦНС, почек, печени и мозга.
Наиболее неблагоприятный прогноз имеют органические патологии, которые поздно диагностированы или ребенок не получал необходимого лечения.
врач-педиатр Сазонова Ольга Ивановна
Источник: https://zen.yandex.ru/media/mirmam/kakie-posledstviia-mogut-byt-u-rebenka-pri-hronicheskoi-vnutriutrobnoi-gipoksii-5d71d5113639e600adebc7d0
Влияние истерик на беременность и плод
Тысячи причин могут вызвать истерику у беременной женщины. Плохие взаимоотношения с мужем, со свекровью или проблемы на работе приводят будущую маму в расстроенные чувства. Даже не совсем солнечная погода или неудачный цвет обоев может лишить ее спокойствия. Как истерики влияют на беременность? Неужели у слишком нервных мам высок риск родить такого же неспокойного малыша?
Почему беременные настолько чувствительны
Всем известны перепады настроения у женщины во время вынашивания малыша. Муж беременной и все ее домашние окружение страдают от резких смен ее эмоционального фона. Минуту назад женщина радовалась жизни и вот она уже заливается слезами.
При этом причина не всегда понятна. Как объяснить такие метаморфозы? Будущая мама должна стараться контролировать свое эмоциональное состояние, так как стресс и слезы негативно сказываются на здоровье ребенка.
Причинами истерик у беременных могут быть:
- Гормональные перестройки организма. Все тело приспосабливается для выполнения нужд не только самой его хозяйки, но и малыша, растущего в животике. Нагрузка на эндокринную систему удваивается, гормоны «бушуют», что сильно влияет на самочувствие женщины. Тошнота, головокружения, апатия, усталость, отечность приводят к тому, что у будущей мамы возникает угнетенное состояние. А там и до истерики при беременности недалеко.
- Женщина боится ответственности. Такое часто отмечается у тех, кто впервые готовится стать мамой. Вчерашняя свободная девушка – сегодня без пяти минут мама. От таких мыслей ей становится не по себе, она переживает, что не справиться, боится новых ощущений. В этот период она остро нуждается в поддержке близких, их понимании и снисходительности.
- Страх за малыша. Подобное чувство возникает и у тех мам, которые ждут ребенка не в первый раз. Переживания о том, правильно ли развивается малыш, будет ли он здоров, как пройдут роды просто изматывают женщину. Она с боязнью прислушивается к своему телу, воспринимая любой спазм за угрозу для плода.
Особенно опасен в плане истерик первый триместр беременности. Женщина постепенно привыкает к новому состоянию и нервно реагирует на любой раздражающий фактор.
Какие последствия у истерик во время беременности
Недаром будущих мам рекомендуется ограждать от негатива и потенциальных стрессов. И это не прихоть и просто традиция, а самая настоящая жизненная необходимость. Ведь формирующийся в лоне матери плод впитывает себя все, словно губка. Мама смеется – малыш тоже рад. Мама плачет – кроха огорчается и сжимается от страха. Чем опасны истерики при беременности:
- Появление различных аномалий плода в процессе внутриутробного развития. Давно отмечено, что если мать во время беременности часто испытывала стресс, впадала в истерики, была слишком раздражительной и нервной, то рождения ребенка с болезнями сердечно-сосудистой системы или с болезнями СДВГ – это закономерность.
- Преждевременные роды или выкидыш. Очень часто в сериалах и кино показывают ситуацию, когда беременная женщина теряет малыша или рожает раньше срока после какой-либо эмоциональной встряски. В этом случае киношники не преувеличивают влияние стресса на будущую маму. Любая негативная информация, ссоры, споры и выяснения отношений с беременной могут окончиться очень печально. В лучшем случае женщина родит раньше срока, а в худшем – вовсе потеряет ребенка.
- Послеродовая депрессия. Слишком нервная беременность может стать причиной слишком нервного материнства. Женщина, находящаяся все девять месяцев в напряжении, вряд ли станет спокойней с рождением малыша. Депрессивное состояние необходимо распознать как можно раньше, чтобы оно не успело перерасти в серьезное психическое заболевание.
Не всегда результаты истерик при беременности выявляются сразу после рождения. Может пройти не один год, прежде чем выходят наружу негативные последствия. Ребенок трудно находит контакт с другими детьми, становится очень замкнутым и закрытым, а иногда – чрезмерно агрессивным из-за слишком частых истерик его матери в период беременности.
Опасность истерик по триместрам
- Первые три месяца формируются все органы крохи. Если женщина в это время слишком много волнуется, истерит и плачет, то плод не получает достаточное количество кислорода. Гормон стресса выделяется в кровь очень интенсивно, что негативно влияет на ткани зарождающегося малыша.
Поэтому так важно в этот период оградить будущую маму от потенциально стрессовых ситуаций.
- Вторые три месяца беременности считается наименее стрессовыми. Гормоны уже не шалят так, как раньше, плод сформирован. В этот период женщина менее всего подвержена истерикам и нервным срывам.
- Последние месяцы беременности – это период подготовки к родам. Поэтому будущая мама очень волнуется и подвержена перепадам настроения. Живот становится все больше, женщине все труднее обслуживать себя в бытовых вопросах. Она чувствует себя беспомощной, слабой, беззащитной, что часто приводит к беспричинным истерикам и слезам.
Будущая мама может упрекать близких в недостатке внимания, провоцировать конфликты и ссоры. Но стоит понимать, что истинными причинами такого поведения являются страх перед будущими родами и боязнь перемен.
Очень сильно в негативную сторону в этот период влияют на беременную любые плохие новости, душещипательные телепередачи, фильмы-ужасы.
Поэтому необходимо оградить ее от потока нежелательной информации, обеспечив покой и комфорт.
Спокойствие, только спокойствие: как взять себя в руки во время истерики
Если избежать истерики все же не удалось, тогда необходимо как можно быстрее ее остановить. Когда эмоции накатывают с большой силой, следует воспользоваться дыхательными практикам.
Глубокий вдох и небольшая задержка дыхания позволят справиться с нахлынувшими негативными чувствами.
Если вдохнуть и выдохнуть глубоко пару раз, то можно побороть желание плакать, кричать и рыдать, так как в голове наступает «просветление».
Если выпить стакан холодной воды мелкими глотками, то можно быстро успокоиться. Во время стресса организм теряет большое количество жидкости. Ее восполнение помогает восстановить сердечный ритм.
Если смочить лицо и шею холодной водой, то можно быстро привести себя в чувства. После этого нужно постараться переключить свои мысли на что-нибудь другое, желательно более позитивное, чем то, что привело к возникновению истерики.
И снова стоит акцентировать внимание на поддержке близких. Ведь если они будут синхронно нервничать и впадать в отчаяние вместе с беременной, то это ни к чему хорошему не приведет.
Только спокойствие и терпение домашних позволят взять ситуацию под свой контроль.
Как избежать истерик
Профилактика проблем – это всегда лучший способ их избежать. На женских форумах можно найти сотни советов для беременных, направленных на сохранение их стабильного эмоционального состояния.
Ведь истерики во время беременности – это настоящий порочный круг. Сначала будущая мама плачет и нервничает, потом переживает, что таким образом навредила крохе.
И уже на этом фоне возникает следующая истерика со всеми вытекающими. И так без конца и края.
Чтобы не допускать этого, необходимо следовать таким рекомендациям:
- Движение – это жизнь. Пусть это и банально, но все же актуально во все времена. Никто не говорит о забегах и марафонах – достаточно небольшого ежевечернего променада около дома.
- Наслаждение беременностью. Это волшебное время. Ведь зарождается новая жизнь! Тошнота, отекшие ноги и изжога уже не кажутся катастрофой на фоне таких глобальных переживаний.
- Позитив есть во всем! Необходимо просто его отыскать. Рекомендуется общаться в специальных группах для будущих мам, делиться впечатлениями, заряжаться положительными эмоциями.
- Больше отдыха. На время беременности часть домашних дел можно делегировать свекрови, мужу, сестре. Полноценный отдых – это залог здоровья мамы и малыша.
Если у беременной женщины возникают страхи и сомнения, тогда ей просто необходимо поговорить об этом с кем-то. Лучше всего, если это будет профильный специалист. Но и подруга тоже подойдет.
Главное, чтобы будущая мама поняла, что желание расплакаться без причины – это нормально. Что истерики бывают у 96% беременных женщин.
Но если такие состояния появляются очень часто, тогда необходимо четко контролировать себя, чтобы не навредить малышу.
Похожие посты
Источник: https://mamsy.ru/blog/vliyanie-isterik-na-beremennost-i-plod/






