Эрозия вагинит чем лечить — Жду аиста
Воспалительные процессы во влагалище медики именуют вагинитами. Они могут возникнуть из-за попадания бактерий из кишечника или в результате снижения концентрации эстрогенов в период менопаузы.
Характеристика заболевания
– на изменение цвета и запаха естественных выделений, заметное увеличение их количества;
– чувство раздражения, зуд, болевые ощущения;
– дискомфорт во время интимной близости;
– боли при мочеиспускании;
– кровянистые выделения либо даже вагинальные кровотечения.
Само по себе заболевание не страшно, но оно может стать причиной развития иных проблем. Кроме того, жить с чувством постоянного дискомфорта во влагалище вряд ли кому-то может понравиться.
Поэтому без лечения не обойтись.
Также необходимо более тщательно относиться к вопросам контрацепции, ведь при этом заболевании существует более высокий риск заражения инфекциями, которые передаются во время полового акта.
Типы вагинита
Специалисты выделяют несколько видов заболевания. В зависимости от установленного диагноза и будет приниматься решение, чем лечить вагинит у женщин. Так, врачи выделяют такие типы:
– вагинит, развившийся на фоне трихомониаза.
Часто лишь по одним клиническим проявлениям можно определить, от чего именно страдает женщина. Также надо понимать, что разбираться, чем лечат вагинит, стоит лишь после того, как придут результаты анализов и будет установлен конкретный тип заболевания.
Наиболее распространенными считаются такие виды: бактериальный вагиноз, вагинальный кандидоз и заболевание, вызванное трихомониазом. На долю этих типов приходится практически 90 % всех заболеваний.
Особенности бактериального вагинита
Среди всех вагинозов бактериальные встречаются практически в 50 % случаев. Они возникают из-за нарушения баланса микрофлоры и встречаются даже у сексуально неактивных людей, хотя одним из путей передачи является половой.
Наиболее подвержены заражению те женщины, у которых новый партнер или которые близки с несколькими мужчинами одновременно.
Также увеличивается вероятность развития вагинита у беременных и у тех, кто использует внутриматочные средства контрацепции.
При этом типе заболевания появляются бело-серые выделения с неприятным рыбным запахом. Он становится более отчетливым после интимной близости.
Тактика избавления от бактериальных проблем
Прежде чем разбираться, чем лечить бактериальный вагинит, необходимо точно установить диагноз.
Так, если размножение патогенной микрофлоры и исчезновение лактобактерий было подтверждено клинически, то назначают местные средства, которые могут восстановить естественную среду во влагалище. Лечение проводится, как правило, в домашних условиях.
Для этих целей используются такие местные средства, как «Метрогил», «Клиндамицин» «Орнидазол», «Тинидазол». Также при необходимости назначают влагалищные таблетки «Флуомизин».
Отдельно стоит отметить, как лечить острый вагинит. Это может выполняться в амбулаторных условиях. Врач может рекомендовать проводить одно следующих лечебных мероприятий:
– орошать слизистую влагалища крепким настоем ромашки, раствором молочной либо борной кислоты;
– делать ванночки для влагалища из «Протаргола» (используется 3-5%-я концентрация), из нитрата серебра (используется 2%-й раствор);
– ставить тампоны с синтомициновой эмульсией.
Не стоит забывать и о том, что мужчина может передавать вагинит. Как лечить партнера, можно узнать у своего гинеколога. Но желательно, чтобы мужчина проконсультировался у уролога либо венеролога.
Инфекционные проблемы
В этом случае необходимо разбираться не с тем, чем лечат вагинит, а с тем, как избавиться от венерического заболевания.
Нейтрализовать данные проблемы народными средствами без специальных медикаментов нельзя. Лечение проводят средством «Трихопол». Его принимают внутрь дважды в сутки на протяжении 7 либо 10 дней.
Также рекомендовано и местное лечение раствором или шариками из средства «Октилин».
Грибковые инфекции
Приблизительно в 20-25 % случаев вагинит вызывается микроорганизмами известными как candida albicans. Разрастание колонии грибковых микроорганизмов может начаться:
– из-за приема антибактериальных либо стероидных средств;
– первых половых контактов в раннем возрасте;
– гормональных изменений, связанных с приемом контрацептивов, беременностью либо менопаузой;
Известно это заболевание также как молочница. Оно может протекать в острой либо хронической форме. Проблемы усиливаются в жаркие дни, после посещения бань, саун, приема горячих ванн.
Лечение грибковых вагинитов
Влагалище обрабатывается 3%-м раствором натрия тетрабората (более известное название – бура). Эффективными при лечении грибковых вагинитов считаются такие препараты, как «Нистатин» и «Леворин». Также используют «Клотримазол».
Не стоит забывать и о народных средствах. Неплохой эффект дает спринцевание настоем ромашки.
Проблемы будущих мам
Если вагинит начался у беременной, то необходимо проконсультироваться с врачом. Это заболевание может стать причиной начала преждевременных родов и появления на свет маловесного малыша. Только с врачом надо выяснять, чем лечить вагинит при беременности.
Как и у других женщин, важно своевременно провести комплексную диагностику и определить, что привело к этому заболеванию. Исходя из этого подбирают схему лечения. Но при этом важно помнить, что будущим мамам запрещены многие препараты, поэтому упор может делаться на использование местных народных средств.
Стоит учесть, что во время беременности наиболее опасными считаются трихомониаз и бактериальный вагиноз. Эти заболевания не только приводят к преждевременным родам и рождению маловесных детей, они могут стать причиной развития послеродового эндометрита.
Проблемы у девочек
В этом случае вместе с детским гинекологом необходимо выяснять, чем лечить вагинит у девочек. Часто он развивается из неправильно проводимых гигиенических процедур. Важно не только следить за чистотой, но и правильно мыть наружные половые органы. Все движения должны быть направлены спереди назад. Иначе есть риск переноса условно-патогенных микроорганизмов из кишечника во влагалище.
Заболевание у девочек могут спровоцировать химические вещества, содержащиеся в мыле, геле или салфетках. Неспецифический вагинит при этом может сопровождаться даже появлением кровянистых выделений.
Указанное заболевание развивается и при инфицировании стафилококками, стрептококками, кандидами и даже острицами. В каждом случае необходимо индивидуально разбираться, почему появился вагинит у ребенка.
Чем лечить, должны решать не родители, а компетентный врач.
Атрофический вагинит
В период постменопаузы проблемы по части гинекологии у женщин не заканчиваются. У некоторых может развиться так называемый атрофический вагинит. К появлению этой проблемы приводит низкий уровень эстрогенов.
Опытный гинеколог без проблем сможет объяснить, как лечить атрофический вагинит. Для этого необходимо искусственно насыщать организм недостающим гормоном – эстрогеном. Делать это можно с помощью специального крема, колец или таблеток. Назначены могут быть, например, суппозитории «Эстриол».
Характеризуется атрофический вагинит следующими симптомами:
– сухость и ощущение жжения во влагалище;
– незначительные кровотечения после половых контактов;
– болезненные ощущения во время секса.
Облегчить состояние можно с помощью спринцеваний молочной кислотой, разведенной 1:1 с водой, введения тампонов с синтомициновой эмульсией либо с помощью масляных растворов эстрогена.
Хронические проблемы
Указанная форма плохо поддается терапии. В этом случае часто назначают антибактериальные средства. Но перед их применением желательно сдать специальный анализ – бактериологический посев. По его результатам уже необходимо подбирать медикаменты.
Терапия может проводиться с помощью таких средств, как «Цефазолин», «Пимафуцин», «Метрогил», «Метронидазол». Необходимо ориентироваться на рекомендации относительно того, чем лечить бактериальный вагинит.
Но при этом надо быть готовой, что может понадобиться несколько курсов для избавления от проблем.
Источник: https://jduaista.ru/jerozija-vaginit-chem-lechit/
Проявление и способы лечения бактериального вагинита
Бактериальный тип вагинита представляет собой воспалительный процесс, развивающийся на поверхности слизистой оболочки влагалища, возникновение которого связано с нарушением бактериальной микрофлоры.
Причины патологического состояния связаны с проникновением в вагину болезнетворных микробов, либо же их попадание в процессе естественного кровообращения, когда микроорганизмы насыщают органы репродуктивной системы вместе с потоком крови.
Бактериальная разновидность вульвовагинита считается достаточно опасным заболеванием, так как оно может провоцировать возникновение сопутствующих болезней, отличающихся склонностью перехода в хроническую фазу течения. Болезнь поражает женщин всех возрастных групп, но чаще всего недуг диагностируется у пациенток, ведущих активную половую жизнь, которые находятся в детородном возрасте.
Биоценоз влагалища — защитная половая система
Проявление и способы лечения бактериального вагинита
Предохраняет от внедрения болезнетворных микроорганизмов с последующим развитием заболевания. Работа этой системы контролируется гормонами.
В первой фазе менструального цикла:
- Вырабатываются в достаточном количестве эстрогены (женские половые гормоны). Под их влиянием усиливается рост клеток слизистой влагалища, в которых много гликогена — идеального питания для лактобактерий (полезных живых микроорганизмов).
- Во влагалище образуется больше слизи — создается механическое препятствие для проникновения бактерий.
Во второй фазе менструального цикла:
- Больше вырабатывается прогестерона, который усиливает отшелушивание верхнего слоя клеток слизистой оболочки влагалища.
- Лактобактерии (палочки Дедерлейна) покрывают стенки влагалища, препятствуя прикреплению и размножению болезнетворных микроорганизмов. Кроме того, лактобактерии расщепляют гликоген до молочной кислоты — создается кислая среда.
- В норме у женщины во влагалище обитает большое количество условно-патогенных бактерий, не вызывающих развитие заболевания. Их рост сдерживается лактобактериями (около 95% от общего числа бактерий). Причем условно-патогенная флора может быть абсолютно любой: гарднерелла, атопобиум вагинальный, грибок рода кандида, уреаплазма, стафилококки, стрептококки и другие.
При нарушении слаженной работы защитной системы влагалища формируется болезнь.
Причины развития
Исходя из названия патологии ясно, что вызывается она бактериями: стафилококками, хламидиями, бледной трепонемой, гемофильной, туберкулезной и кишечной палочками, микоплазмой, стрептококками и другими бактериями.
Инфекция попадает во влагалище и цервикальный канал в результате:
- плохой интимной гигиены;
- секса с инфицированным партнером;
- спринцевания нестерильными растворами или спринцовкой с наконечником, не прошедшим кипячение.
При этом микробы могут изначально вызывать воспаление слизистой влагалища (первичный вагинит), а могут проникать из воспаленной матки (вторично-нисходящий процесс) или наружных половых органов (вторично-восходящий вагинит или кольпит).
Проявление и способы лечения бактериального вагинита
Обычно проникновению бактерий во влагалище препятствует уксусная и молочная кислота, вырабатываемые ее нормальной микрофлорой. Но если случается одно или несколько предрасполагающих событий, вагинит становится возможным:
- эндокринные заболевания;
- патологии репродуктивных органов;
- механические повреждения влагалища: при сексе, аборте, родах;
- общие инфекционные болезни, потребовавшие применения антибиотиков;
- аллергические реакции;
- плохое кровоснабжение репродуктивных органов;
- снижение иммунитета, вызванное сахарным диабетом, приемом гормональных и цитостатических лекарств.
Симптомы и клинические признаки
Одним из ярчайших симптомов вагиноза и бактериального вагинита является «рыбный» запах от гениталий больной женщины. Он усиливается во время менструаций или полового акта без использования презерватива. В последнем случае на появление рыбного запаха влияют производные аммиака.
Они выделяются потому, что уровень pH эякулята равен примерно 7,0, в то время как кислотность во влагалище, вследствие снижения количества лактобактерий, понижена. Такая ситуация и приводит к освобождению аминов.
Другими симптомами бактериального вагинита являются: зуд или жжение в области гениталий или нижней части живота; недержание мочи при половом акте; учащенное мочеиспускание; болезненность во влагалище во время секса; выделения желтого цвета.
Последний симптом, наряду с неприятным запахом, характерен именно для бактериального вагинита. Консистенция выделений при этом вязкая, липкая.
Выделения прилипают к половому члену и стенкам влагалища, часто «пенятся». При исследовании мазков из влагалища выявляются множество лейкоцитов на фоне снижения количества лактобактерий.
Также отмечается увеличение pH слизи. Это основные лабораторные признаки бактериального вагинита.
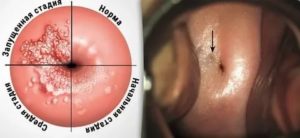
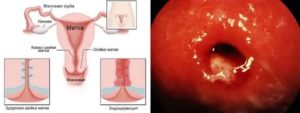
При визуальном осмотре слизистой с помощью влагалищного зеркала будут заметны очаги покраснений, высыпаний и эрозий, в том числе и в области шейки матки.
Принципы лечения бактериального вагинита Терапия при беременности и ее отсутствии отличается. Это связано с побочным действием определенных препаратов, которое учитывается гинекологом при составлении схемы лечения.
Рассмотрим оба варианта, а также расскажем, как лечить бактериальный вагинит у девочек.
Что беспокоит
Признаки зависят от формы, стадии и причины патологического процесса. Общие симптомы бактериального вагинита следующие:
- Выделения. Это главный индикатор воспаления. Их количество существенно увеличивается, они становятся более жидкими. При трихомонадном кольпите — это пенистые, неприятно пахнущие бели, иногда с прожилками гноя. При кандидозе имеют творожистый характер и пахнут прокисшим молоком. При атрофическом кольпите выделения желтоватые, необильные. При хламидиозе, уреаплазмозе и микоплазмозе характер выделений меняется несущественно.
- Запах. Неприятный запах из половых путей, который женщина отмечает в течение дня и даже после душа. Он бывает кислым, творожным, тухлым или гнойным. В любом случае при воспалении он меняется и перестает быть нейтральным.
- Дискомфорт. Ощущение жжения и влагалищного зуда может появиться внезапно, особенно часто после длительной активности.
- Боли. Они локализуются внизу живота, усиливаются при походах в туалет, во время и после полового контакта.
- Отек. Наружные половые органы отекают и краснеют при раздражении выделениями.
- Наиболее частыми признаками бактериального вагинита являются патологические выделения и влагалищный зуд.
Прием у врача
Выбор схемы терапии зависит от того, как проявляется вагиноз у пациентки. Врач принимает решение, какой курс назначить. Специалист учитывает основную патологию и наличие вторичных инфекций и общий анамнез. В связи с тем, что при вагините нарушается баланс, происходит увеличение патогенных клеток, при выборе тактики лечения важно устранить эти проблемы.
Лечение проходит в 2 этапа:
- антибактериальный — призван ликвидировать условно-патогенную флору;
- восстановительный — нормализует здоровье женщины.
Медикаментозная терапия
При сильных симптомах прописывают антибиотические лекарства: Метронидазол, Цефиксим, Гентамицин, Неомицин. Прежде чем назначать эти или другие подобные препараты, проводят тестирование на чувствительность к ним слизистых тканей.
На восстановительном этапе рекомендуют средства на основе молочнокислых бактерий, такие как Бифилиз, Линекс, Лацидофил. Пребиотики обязательны для завершения лечения, они помогут избежать неприятных осложнений.
Физиотерапевтические процедуры
Врачи придерживаются комплексного подхода к терапии. Могут назначить физиотерапевтические процедуры:
- контактное лазерное облучение вульвы;
- УФ-облучение женский половых органов (наружных);
- терапевтическое воздействие УВЧ на промежность, гениталии.
Для местного лечения назначают свечи для вагинального введения, рекомендуют использовать гели, растворы для спринцеваний или ванночки. Иногда применяются средства народной медицины:
- отвары на основе дубовой коры, шалфея, розмарина и тысячелистника;
- настои чабреца, ромашки, коры дуба.
Применение ванночек
Народные средства используют для ванночек, орошения половых органов. В ходе лечения важно соблюдать ряд важных правил:
- проходить терапевтический курс совместно с мужчиной;
- не допускать половых контактов или использовать средства барьерной контрацепции, чтобы не произошло повторное инфицирование;
- устранять иммунные нарушения, вести здоровый образ жизни и правильно питаться, чтобы организм как можно быстрее восстановился.
Последствия для организма
Как бактериальный вагинит, так и бактериальный вагиноз не являются непосредственной угрозой организму женщины.
Однако они приводят к размножению и накоплению в нижних отделах половых путей в высоких концентрациях условно-патогенных и патогенных микроорганизмов, в дальнейшем являющихся причиной развития гнойно-воспалительных процессов в матке и придатках, нижних отделах мочевыводящего тракта, пельвиоперитонита и бесплодия.
Бактериальный вагинит при беременности способен привести к таким акушерско-гинекологическим осложнениям, как:
- внематочная беременность;
- невынашивание беременности;
- хорионамнионит (инфицирование амнионитечской оболочки и околоплодных вод);
- дородовое излитие околоплодных вод и преждевременные роды (риск возрастает в 2,5-3,5 раза);
- внутриутробное инфицирование плода;
- патология гнойно-воспалительного характера в ближайшем послеродовом периоде (развивается в 3,5-6 раз чаще).
Бактериальный вагинит после родов встречается достаточно часто, что объясняется повышением PH вагинальной среды и изменениями соотношения микроорганизмов нижних половых путей, постоянными изменениями общего гормонального фона, ослаблением локального и общего иммунитета.
Профилактика
Лечить болезни не очень приятное времяпровождение, поэтому рекомендуют проводить профилактические процедуры для избежание заболевания вагинит. Чтоб предотвратить появление вагинита влагалища, следует выполнять правила: Соблюдайте правила личной гигиены. Необходимо регулярно подмываться, направляя свои движения спереди назад.
Избегайте ношения тесного и синтетического белья. Оно ухудшает кровообращение в органах малого таза, что приводит к нарушениям микрофлоры влагалища. Избегайте употребление большого количества жирной и сладкой пищи. Не используйте ежедневно прокладки. Они препятствуют поступлению достаточного количества кислорода к половым органам, из-за этого могут развиваться заболевания влагалища.
Источник: https://progerpes.com/vulvit-i-vaginit/projavlenie-i-sposoby-lechenija-bakterialnogo-vaginita
Бактериальный вагинит: причины, симптомы, лечение и профилактика
- 22 Июня, 2018
- Гинекология
- Мария Мария
Женщины периодически сталкиваются с различными гинекологическими патологиями.
Статистика показывает, что на втором месте после бактериального вагиноза находится бактериальный вагинит. Никто не застрахован от этого заболевания. Зачастую оно возникает у женщин репродуктивного возраста.
Существуют определенные факторы риска, увеличивающие вероятность вагинита. Необходимо знать о них, чтобы попытаться предотвратить возникновение патологии.
Несколько слов о болезни
Бактериальный вагинит – это инфекционно-воспалительное заболевание, прогрессирующее во влагалище. Как и другие болезни, данная патология имеет острую и хроническую форму. Воспалительный процесс при вагините вызван микроорганизмами, передающимися половым путем, но они в то же время могут населять влагалище здоровой женщины.
Нередко симптомы вагинита появляются через несколько дней после незащищенного полового акта с новым партнером. Поэтому многие женщины думают, что приобрели патологию именно этим способом, но это умозаключение является заблуждением.
Чтобы понять, что именно вызывает бактериальный вагинит и в чем его особенности, необходимо выяснить природу происхождения болезни.
Бактериальный вагиноз или вагинит?
Мало кто из женщин может сказать, в чем отличие этих патологий. Многие путают, называя вагинит вагинозом, и наоборот. В кабинете гинеколога вы также можете услышать слово «кольпит», которое тоже относится к данным заболеваниям. Попробуем разобраться в них.
- Вагиноз – это неинфекционное заболевание влагалища, вызванное дисбалансом условно-патогенных бактерий и лактобацилл.
- Вагинит – инфекционно-воспалительная патология, которая вызвана ростом условно-патогенных бактерий вследствие развития вагиноза.
- Кольпит – это вагинит, вызванный размножением бактерий во влагалище (трихомонад, стрептококков, стафилококков и других).
Исходя из этого можно сказать, что бактериальный вагиноз – причина вагинита. Отличить данные патологии можно при помощи изучения симптоматики и проведения лабораторной диагностики. Достоверно определить женское заболевание может только квалифицированный специалист.
Причины развития патологии
Чем вызван бактериальный вагинит? Причины прогрессирования патологии могут быть разные. Но все их можно собрать воедино и назвать бактериальным вагинозом.
Итак, причиной развития бактериального вагинита является дисбаланс полезных и условно-патогенных микроорганизмов со стремительным ростом последних. Дополнительно могут присоединяться другие бактерии и грибы.
В этом случае бактериальный вагинит будет иметь дополнительную характеристику, например кандидозный вагинит.
Факторами риска развития болезни можно назвать следующие обстоятельства:
- частая смена полового партнера или беспорядочная интимная жизнь;
- снижение сопротивляемости организма по причине частых простудных заболеваний;
- прием лекарственных средств: антибиотиков, глюкокортикоидов или гормональных препаратов;
- гормональные нарушения (гипофункция яичников, беременность, лактация);
- аутоиммунные заболевания;
- несоблюдение гигиены;
- ношение тесного белья и одежды;
- применение раздражающих моющих средств, купание в общественных водоемах, прием ванны с пеной.
Вагинит во время беременности
В период вынашивания ребенка повышается вероятность развития бактериального вагинита из-за снижения иммунной защиты и гормональной перестройки. Заболевание может отрицательно сказаться не только на самочувствии женщины, но и вызвать некоторые осложнения:
- невынашивание беременности;
- прикрепление плода вне матки;
- инфицирование околоплодной жидкости;
- преждевременные роды;
- инфицирование эмбриона;
- долгий период восстановления после родов.
Искусственное прерывание беременности также может стать провоцирующим фактором вагинита. Частота его возникновения после гинекологического выскабливания варьируется от 30 до 50 %.
Симптоматика
Симптомы бактериального вагинита схожи с проявлениями вагиноза. Не воспалительный дисбактериоз влагалища (вагиноз) сопровождается обильными белесо-серыми выделениями, которые имеют неприятный рыбный запах.
Особенно он усиливается после полового контакта. Все дело в том, что сперма имеет рН, равный 7, который делает ниже кислотность влагалища. Из-за этого происходит высвобождение аминов, дающих неприятный запах выделениям.
При вагините присутствуют следующие признаки:
- выделения принимают желтоватую окраску и более плотную консистенцию;
- присоединяется интенсивный зуд и жжение;
- боль в нижней части живота становится сильнее, особенно во время полового акта и менструации;
- воспаленное состояние влагалищных стенок.
Вагинит бактериального происхождения нередко дополняется воспалением матки с придатками. Эти патологии имеют отдельные симптомы, которые можно назвать последствием кольпита.
Методы диагностики
Признаки бактериального вагинита легко можно спутать с вагинозом. Поэтому для постановки правильного диагноза следует отправиться к гинекологу. Обследование пациентки включает в себя несколько этапов.
- Опрос и сбор анамнеза. Врач изучает клинические проявления, записывает их в карту со слов пациентки. Обязательно учитывается анамнез. Возможно, это не первый случай вагинита, тогда можно говорить о хронической форме заболевания.
- Ручной осмотр. При помощи гинекологических зеркал специалист изучает состояние слизистой влагалища и шейки матки. В этот же момент осуществляется забор материала для лабораторного изучения.
- Анализ показывает минимальное количество лактобацилл в мазке, а те, которые есть – не продуцируют перекись водорода. Также отмечается повышение лейкоцитов (чего нет при бактериальном вагинозе) и множество КОЕ условно-патогенных бактерий.
По результатам комплексного обследования выбирается определенная тактика лечения, индивидуальная для каждой пациентки.
Как лечить бактериальный вагинит?
Терапия инфекционно-воспалительных процессов во влагалище предполагает комплексное применение препаратов.
- Системные антибиотики – назначаются в ряде случаев. Они должны соответствовать чувствительности размножающихся микроорганизмов.
- Местные антисептики, антибиотики и противогрибковые средства – применяются всегда, воздействуют непосредственно на возбудитель.
- Восстанавливающие микрофлору препараты – пероральные или местные пробиотики и пребиотики.
- Укрепляющие иммунитет средства.
Профилактика является немаловажной в лечении бактериального вагинита, а также она способствует предотвращению рецидива болезни.
Применение антибиотиков: системные и местные препараты
Антибиотики при бактериальном вагините применяются внутрь и местно. Зачастую врачи назначают одно и то же действующее вещество. Такая методика позволяет наверняка устранить возбудитель болезни. Преимущество остается у имидазолового ряда: препаратов на основе метронидазола.
- Свечи и гель «Метронидазол» применяются 10-дневным курсом по 1-2 введения в сутки. Свечи предпочтительно ставить утром и вечером, а гель применять перед сном. Разовая дозировка препарата составляет 500 мг.
- Свечи «Далацин» или «Клиндамицин» используются в течение трех дней по одному разу. Не рекомендуется совмещать эти средства с аналогичными по способу применения лекарствами.
- Таблетки «Полижинакс», «Тержинан» и «Макмирор Комплекс» применяются в течение 10-12 суток перед сном. Уникальность этих лекарств заключается в том, что в них содержатся комбинированные действующие компоненты.
- Если диагностирован бактериальный вагинит, таблетки назначаются с тем же метронидазолом: «Трихопол» или «Метронидазол». Курс лечения варьируется от одной до двух недель. Порекомендовать доктор может и капсулы «Наксоджин», которые используются 5 дней или принимаются разово. В ряде случаев пероральное использование препаратов не назначается.
Нетрадиционные способы лечения
Многие пациентки не признают лечение таблетками и свечами при бактериальном вагините. Они предпочитают обходится народными средствами. Сразу следует сказать, что последствия такой самостоятельной терапии могут быть неприятными. Так, например, спринцеванием вы можете перенести инфекцию из влагалища в матку. На слуху у женщин следующие методы лечения:
- спринцевание отваром зверобоя (2 ложки на 2 литра воды кипятить в течение 10-ти минут);
- спринцевание отваром, приготовленным из коры дуба, ромашки и шалфея (ингредиенты в равных пропорциях смешать и настаивать в одном литре кипятка до полного охлаждения;
- горячая ванночка из сосновых веток (предварительно прокипятить и настоять в течение часа).
Если у вас бактериальный вагинит, народные средства могут не помочь. Отсутствие улучшений в течение 5-7 суток должно побудить вас обратиться к врачу. В противном случае патология может перейти в хроническую форму, от которой избавиться будет практически невозможно.
Подытожим
Лечение бактериального вагинита продолжается в среднем 1-2 месяца. За это время вы сможете избавиться от возбудителя болезни и восстановить защитные силы организма. Врачи настоятельно не рекомендуют прибегать к народным способам лечения.
Чтобы терапия оказалась действительно эффективной, необходимо сначала сдать анализы и узнать, что именно вызвало заболевание. Если вы заметили у себя симптомы бактериального вагинита, обратитесь к гинекологу как можно скорее.
Тем самым вы себя убережете от неприятных последствий данного заболевания.
Источник: https://SamMedic.ru/331658a-bakterialnyiy-vaginit-prichinyi-simptomyi-lechenie-i-profilaktika
Спринцевание содой в гинекологии: при молочнице, эрозии шейки матки, во время беременности и для зачатия
Спринцевание пищевой (чайной) содой в домашних условиях — это эффективный способ борьбы с различными инфекциями и заболеваниями женской мочеполовой системы. Как правильно проводить эту процедуру, вы узнаете далее.
Depositphotos.com. mallivan.
Можно ли спринцеваться содой
Спринцевание раствором соды — относительно безвредная процедура при условии соблюдения правил и дозировок. При слишком частом использовании средства нарушается микрофлора влагалища и раздражаются слизистые оболочки.
Внимание! При появлении дискомфорта во влагалище и неприятных выделениях, сначала обратитесь к гинекологу и сдайте необходимые анализы. После этого можете обсудить с врачом возможность проведения спринцеваний.
Эффект от соды в гинекологии
Процедура обещает следующие положительные изменения женского здоровья:
- снижение зуда, жжения и отёчности вульвы;
- восстановление нормального ph;
- заживление ранок;
- устранение творожистых выделений при молочнице.
Неумывакин Иван Павлович — российский медик, который в последние годы жизни много времени уделял изучению альтернативной медицины. По его мнению, сода в гинекологической практике (как часть комплексной терапии) улучшает состояние микрофлоры влагалища, нормализуя уровень ph, и способствует скорейшему выздоровлению.
Мнения гинекологов
Гинекологи не советуют увлекаться содовым спринцеванием при появлении молочницы.
Грибок, который вызывает это заболевание, всегда присутствует в микрофлоре влагалища в небольшом количестве. Но его деятельность уравновешивается естественной кислой средой внутри влагалища.
Спринцевание щелочным раствором нарушает кислотно-щелочной баланс и грозит долгоиграющими последствиями во влагалище:
- нарушается защитная среда;
- падает число полезных бактерий;
- вместе с белями вымываются остатки полезной микрофлоры.
Спринцевания с добавлением соды действительно облегчают состояние, но только на короткий промежуток времени. Но при регулярном повторении процедуры вред перевешивает пользу. Поэтому метод можно использовать только в крайних случаях: например, когда зуд при молочнице становится нестерпимым.
Как часто можно делать
Частоту спринцеваний гинеколог устанавливает в индивидуальном порядке, исходя из диагноза.
В общей сложности длительность использования соды не должна превышать 14 дней.
При месячных, а также за 2 дня до них и 2 дня после процедуру не производят.
Дозировки, пропорции
Для содового раствора вам потребуется:
- ½ ч. л. соды;
- 1 л тёплой кипячёной воды.
Тщательно размешайте соду, чтобы в растворе не осталось крупных частичек, так как они могут повредить слизистую влагалища. Для одной процедуры достаточно набрать в спринцовку 200–300 мл раствора.
На заметку. Перед тем как разводить порошок гидрокарбоната натрия, обязательно погасите его небольшим количеством тёплой воды.
Вспомогательные инструменты
Существует несколько видов спринцовок. Все они состоят из двух частей: груши (резервуар для жидкости) и вытянутого наконечника, по обеим сторонам которого сделаны маленькие отверстия.
У гинекологической спринцовки наконечник сделан из мягкого и эластичного полипропилена и имеет изогнутую форму. Эта особенность уменьшает негативное воздействие на стенки влагалища при введении спринцовки.
Также можно использовать обычный шприц без иглы (после процедуры его нужно сразу выкинуть), комбинированную грелку или кружку Эсмарха.
Лечение женских болезней в домашних условиях
Спринцевания содой помогают в лечении различных женских заболеваний. Принцип проведения процедуры приблизительно одинаковый, но могут меняться некоторые нюансы.
При воспалениях, инфекциях влагалища
Готовят раствор по стандартной схеме (½ ч. л. соды на 1 л тёплой кипячёной воды). За одну процедуру во влагалище вводят не более 200 мл.
Спринцевание проводят только при появлении сильного зуда и после консультации с гинекологом. Курс лечения не должен превышать 14 дней.
Внимание! Лечение инфекционных и воспалительных заболеваний женской половой сферы (аднексит, уреаплазма и пр.) не должно ограничиваться использованием одного лишь содового раствора.
При ВПЧ
При активации вируса папилломы человека могут появиться бородавки непосредственно на слизистой влагалища. Лечение должно быть комплексным, поэтому врач назначает противовирусные и иммуномодулирующие препараты.
В конечном итоге бородавки на слизистой удаляют. За несколько дней до этого рекомендуется сделать 2–3 процедуры спринцевания. Пропорции для содового раствора стандартные. Во влагалище вводят 100–200 мл жидкости.
При зуде
При появлении зуда неясной этиологии хорошо помогают спринцевания. Соду с водой разводят в стандартном соотношении. Делать спринцевание лучше непосредственно перед походом к гинекологу.
При молочнице
Щелочной раствор может стать вспомогательным средством при борьбе с молочницей и кандидозом. Готовьте его по стандартной схеме и используйте не более 3–5 раз за всё время лечения, и только в том случае, если наблюдается большое количество выделений.
При вагините
При вагините (кольпите) и бактериальном вагинозе спринцевание содой является дополнением к основной терапии, назначенной врачом. Проводить орошение влагалища необходимо перед применением других вагинальных препаратов, но ни в коем случае не после.
При эрозии шейки матки
Спринцевания разрешены только на первых стадиях патологии, когда дефект слизистой имеет небольшой диаметр. После приготовления раствора его нужно ввести во влагалище и удерживать там 10–15 минут.
Лечение продолжают 2 недели.
Внимательно следите за своим состоянием. При появлении зуда, боли, мутных выделений и неприятного запаха обратитесь к гинекологу.
При миоме
Лечение миомы при помощи содового раствора проводится строго после консультации с врачом.
Для приготовления раствора смешивают 1 ч. л. соды с 1 л тёплой кипячёной воды. Готовую жидкость вводят во влагалище и оставляют там на 10–12 минут.
Процедуру повторяют по 1 разу каждый день на протяжении всего менструального цикла, за исключением периода месячных.
При раке шейки матки
При дисплазии (предраковом состоянии) и раке шейки матки на первых стадиях заболевания допускаются спринцевания содовым раствором.
Для этого растворяют 1 ч. л. соды в 1 л тёплой кипячёной воды, медленно вводят во влагалище и оставляют на 5–10 минут.
Внимание! Лечение такого серьёзного заболевания не должно ограничиваться использованием одного лишь щелочного раствора.
При эндометриозе
Лечение эндометриоза содой возможно только на первых стадиях заболевания, и только после консультации с гинекологом.
Если врач даст разрешение, содовый раствор готовят по стандартной схеме и проводят спринцевание 1 раз в 2 дня в течение одного менструального цикла, за исключением времени месячных.
Для зачатия
Щелочной раствор помогает забеременеть только в случае, если у женщины повышенная кислотность среды влагалища. Процедуру проводят исключительно по рекомендации врача с 11-го по 18-й день менструального цикла (до и во время овуляции).
Для приготовления раствора ½ ч. л. соды разбавляют 50–70 мл тёплой кипячёной воды. Полученную смесь разбавляют 250 мл прохладной воды, и вводят готовый раствор во влагалище за 30 минут до полового акта.
На заметку. Контролировать пол будущего ребёнка (мальчик или девочка) с помощью спринцевания содой невозможно.
Содовые спринцевания для зачатия.
Перед или после незащищенного полового акта
Мнение, что содовые спринцевания уберегут от нежелательной беременности — всего лишь миф. Нейтрализуя кислую среду во влагалище, щелочной раствор только повышает вероятность зачатия.
При беременности
На первых и последних неделях беременности спринцевание запрещено. Всё остальное время щелочной раствор используют для лечения мочеполовых расстройств в женском организме по стандартной схеме.
Дополнительные ингредиенты
Иногда в содовый раствор добавляют другие компоненты для усиления лечебного эффекта.
- Ромашку аптечную (50 мл отвара) используют при кандидозе, молочнице и различных гинекологических воспалениях.
- Йод применяют при регулярных проявлениях кандидоза: 1 ч. л. соды и ½ ч. л. йода на 1 л тёплой прокипячённой воды.
- Соль помогает при появлении сильного зуда и раздражений слизистой: по ½ ч. л. соли и соды на 1 л воды.
- Перекись (1%-ная) усиливает антибактериальный эффект при терапии инфекционных заболеваний: 100 мл аптечной перекиси водорода на 300 мл воды, затем 1 ч. л. этого раствора смешивают с ½ ч. л. соды и 1 л воды.
Противопоказания
У содовых спринцеваний имеются противопоказания, которые важно соблюдать:
- 2-й триместр беременности;
- острые воспалительные процессы в органах малого таза;
- аборт или прочие гинекологические операции (необходимо отложить процедуру минимум на месяц).
Внимание! При лечении содовыми растворами женских болезней необходимо сдать анализы через 3 дня после процедуры.
Актуальные вопросы
Возможна ли внематочная беременность после спринцеваний? Нет. Содовый раствор не является причиной и не способен как-либо повлиять на течение этого процесса.
После процедуры неожиданно начались выделения, в т. ч. кровяные. Что делать? Вероятнее всего, был приготовлен слишком концентрированный раствор или он удерживался внутри влагалища слишком долго. В любом случае стоит отказаться от спринцеваний в домашних условиях и срочно показаться гинекологу.
Отзывы
Вероника. Про соду говорят столько плохого, что даже пробовать не хотелось. Но когда я несколько месяцев подряд не могла избавиться от молочницы, всё же решилась на спринцевание щелочным раствором. Проблема прошла буквально за неделю! А потом мой гинеколог сказала, что, оказывается, так не только молочницу можно лечить.Виктория.
Когда выяснилось, что у меня эндометриоз, я сразу решила, что буду лечиться только народными средствами. Врач говорил, что лучше принимать лекарства, но я настояла на своём. Через полгода снова пришла на приём, и оказалось, что никаких патологических изменений уже нет.Марина. В прошлом году впервые заболела уреаплазой.
Мне очень не хотелось использовать аптечные препараты, и гинеколог посоветовал попробовать содовый раствор. Вылечилась за пару недель, и никаких побочных эффектов!Карина. Недавно заболела кандидозом. Пока ждала результатов анализов, страшно мучилась от того, что там внизу всё страшно опухает. Потом вычитала в интернете, что с этим хорошо борется содовый раствор, и решила попробовать.
За пару часов все припухлости прошли!Галина. Через 3 месяца после родов появилась молочница. Принимать лекарства было нельзя, поэтому врач посоветовал использовать содовые орошения. Буквально через 5 дней всё прошло. Теперь советую метод всем подругам.
Спринцевание содой, как и любое другое лечебное средство, может принести пользу или вред.
Это во многом зависит от того, как его использовать. Если следовать рекомендациям, описанным в этой статье, и консультироваться у гинеколога перед применением, эффект будет только положительным.
Лечение герпеса содой.
Источник: https://SodaSovet.ru/sprincevanie-v-ginekologii/
Первая помощь при кольпите, вагините и эрозии шейки матки
Женское здоровье — зыбкое, хрупкое, как и сами представительницы прекрасного пола. Даже на фоне полного благополучия случаются неожиданные проблемы. Поэтом нужно тщательно за ним следить, регулярно посещая врача-гинеколога. |
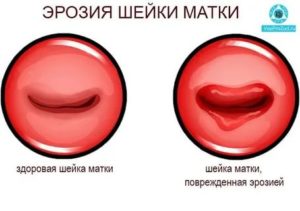
Консультация гинеколога, которую каждой взрослой женщине надлежит получать раз в год (а при наличии патологий, таких как эктопия, эрозия шейки матки — раз в полгода) может огорчить. Причем речь не идет о каких-то неприличных заболеваниях «венерического контекста». К сожалению, и без возбудителей ЗППП у представительниц слабого пола находится множество уязвимостей в половой сфере.
Наиболее распространенные из них:
- выделения из влагалища;
- неспецифические воспаления влагалища и вульвы (кольпит, бактериальный вагиноз, вагинит);
- эрозия шейки матки.
А у женщин в период менопаузы наиболее распространенной жалобой является сухость влагалища — атрофический кольпит (вульвовагинальная атрофия, атрофический вагинит).
Отдельно стоит упомянуть и более глубокие гинекологические проблемы — цервицит (воспаление шейки матки) и эндометрит (воспаление внутренней оболочки матки).
Все они, вне зависимости от локализации и остроты процесса требуют индивидуального и очного консультирования.
Только врач может назначить лечение, предварительно осмотрев пациентку и направив на анализы, на основании которых и будет строиться схема терапии.
Тревожные симптомы игнорировать опасно
Нередко женщина еще до визита к гинекологу понимает, что «что-то» не так. Мало того даже видит и чувствует симптомы: жжение, зуд изменение цвета выделений… однако не спешит предпринимать какие-то конструктивные действия по этому поводу, руководствуясь принципом «на авось».
Ни в коем случае не стоит «запускать» воспалительные заболевания женской половой сферы, не лечить их или лечить, но неправильно.
Столь пренебрежительное отношение к собственной сущности может аукнуться тяжелыми последствиями — хронизацией и глобализацией воспалительного процесса, присоединением других инфекций — вплоть до бесплодия.
Помните: будь то «невинный» кандидоз или же докучливый вагинит — только квалифицированный врач-гинеколог может назначить вам соответствующее лечение. Посоветуйтесь с лечащим врачом относительно того, чтобы сделать его максимально эффективным и быстродействующим.
Усиливаем лечение
В состав комплексного лечения гинекологических заболеваний можно добавить лекарства, которые помогут ускорить выздоровление. Например свечи Вагикаль.
Вагикаль относится к фитопрепарам, которые широко применяются в гинекологической практике.
Основное действующее вещество свечей Вагикаль — календула лекарственная, растение которое издревле применяется в народной медицине, в том числе — и для решения сугубо «женских» проблем.
В составе монотерапии
Иногда неблагополучные симптомы в интимной области провоцируют не столь значительные, как эрозия или кандидоз, причины.
Например, нарушение микрофлоры влагалища, кольпит (воспаление слизистой оболочки влагалища), не связанные с какой-либо серьезной урогенитальной инфекцией, а спровоцированные, например, нарушениями правил гигиены, легкой механической травматизацией, аллергией на латекс в презервативе и пр. Вагикаль поможет устранить дискомфорт и другие симптомы, которые без лечения могут перерасти в глобальное воспаление и серьезную патологию.
Почему Вагикаль?
Календула оказывает выраженное бактерицидное, противовоспалительное, регенеративное и иммуностимулирующее действие. Само растение содержит салициловую и пентадециловую кислоты, вызывающие гибель патогенных микроорганизмов, в том числе стрептококков и стафилококков.
Эти агенты также отвечают за противовоспалительный эффект путем ингибирования ферментов, ответственных за развитие воспаления. Это позволяет использовать Вагикаль также в составе комплексной терапии при кандидозе, трихомонадном вагините, неспецифическом бактериальном вагинозе.
Экстракт календулы обладает антиоксидантными свойствами, которые способствуют более быстрому заживлению и восстановлению клеточных структур.
Наличие каротиноидов в календуле ускоряет грануляцию и заживления эрозий.
Календула помогает ускорить регенерацию тканей и формирование новых функциональных клеток, способствует упорядоченному развитию вагинального эпителия, противодействует образованию рубцовой ткани.
Также календула стимулирует образование новых кровеносных сосудов в пострадавшей зоне: это улучшает питание (трофику) слизистой оболочки.
Вагикаль обладает дополнительными успокаивающими свойствами, уменьшая проявления зуда и жжения еще в самом начале лечения. Также Вагикаль эффективно снимает проявления сухости влагалища: календула лекарственная богата растительной слизью и полисахаридами.
Способ применения. Свечи Вагикаль предназначены только для интравагинального применения. Перед введением вагинальную свечу необходимо увлажнить с помощью охлажденной кипяченой воды.
Свечи хорошо растворяются во влагалище после введения: высвобождение действующего вещества происходит спустя несколько минут после введения. Вагикаль используют по 1 свече 2-3 раза в сутки.
Длительность применения определяется индивидуально, в среднем курс лечения свечами Вагикаль составляет 10 дней.
Больше информации вы найдете на официальном сайте http://vagical.ua/
Источник: https://www.eurolab.ua/encyclopedia/patient.gynecology/48118/






