Как избавиться от абсцесса и не заработать заражение крови
С латыни слово абсцесс переводится просто — нарыв. Этим латинским термином медики обозначают активный воспалительный процесс, при котором в живой ткани образуется полость, наполненная гноем.
Tavarius / Shutterstock
Абсцесс может возникнуть в любой части человеческого тела, включая внутренние органы. Но чаще всего он поражает кожу в подмышечных впадинах, паху, области вокруг заднего прохода, основании позвоночника и дёсны около зубов.
Воспаление вокруг волосяного фолликула также может привести к образованию абсцесса — этот вид нарыва принято называть фурункулом.
Как понять, что у вас абсцесс
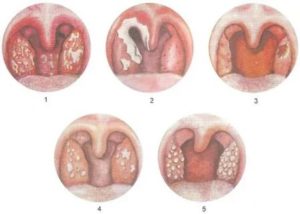
Симптомы наружного, развивающегося внутри кожи абсцесса, как правило, очевидны :
- он выглядит как плотная припухлость, «шишка», выросшая под кожей;
- прикосновения к нему болезненны;
- кожа на пострадавшем участке краснеет и кажется горячей на ощупь;
- не всегда, но довольно часто можно рассмотреть скопление белого или жёлтого гноя под натянутой кожей.
Обширные подкожные абсцессы также могут сопровождаться повышением температуры.
Нарывы, возникшие на внутренних органах или в тканях между ними, распознать сложнее. Признаки абсцесса в таком случае расплывчаты и могут меняться в зависимости от того, какой именно орган поражён. Например, абсцесс печени часто сопровождается желтухой — пожелтением кожи тела и белков глаз. Абсцесс лёгких вызывает кашель и одышку.
Если говорить об общих и наиболее распространённых симптомах внутреннего абсцесса, то вот они:
- дискомфорт и боль в области того органа, на котором возник нарыв;
- повышение температуры;
- снижение аппетита вплоть до полного нежелания есть;
- активное потоотделение;
- отчётливая слабость.
Небольшие абсцессы часто рассасываются сами собой. Однако возможны и куда более негативные сценарии.
Когда надо быстрее обращаться за помощью
Срочно проконсультируйтесь с терапевтом или хирургом, если:
- диаметр подкожного абсцесса превышает 1 см;
- нарыв продолжает увеличиваться и становится всё болезненнее;
- воспаление возникло в паховой области или области заднего прохода;
- абсцесс сопровождается повышением температуры.
Обращайтесь в отделение неотложной помощи или звоните в скорую, если:
- Абсцесс диаметром более сантиметра появился на лице.
- Температура поднялась до 38,8 °C и выше.
- Вы замечаете красные полосы под кожей, которые распространяются в стороны от нарыва.
- В области между абсцессом и грудью увеличились лимфатические узлы. Например, абсцесс на ноге может вызвать увеличение лимфоузлов в области паха.
Подобные симптомы говорят о том, что велик риск заражения крови. А это смертельно опасное состояние.
Что делать, если у вас абсцесс
В идеале любой нарыв, даже если он выглядит небольшим и относительно безобидным, стоит показать врачу — терапевту, хирургу или дерматологу.
Специалист осмотрит абсцесс, оценит его расположение и размеры, проанализирует ваше состояние здоровья. И после этого даст рекомендации, как и чем лечить гнойник в вашем конкретном случае.
Учтите: могут потребоваться приём антибиотиков или хирургическое удаление нарыва.
Пока вы не попали к врачу, можно попробовать облегчить состояние домашними методами .
Ставьте тёплые компрессы
Они помогут снизить боль и ускорят созревание гнойника. 3–4 раза в день на 15 минут накладывайте на пострадавшую область марлю, смоченную в тёплой воде.
Используйте мази
Наносите на абсцесс антисептические мази с вытягивающим эффектом. О том, какую лучше и безопаснее применить в вашем случае, проконсультируйтесь с медиком.
Не забудьте об антисептике
Если абсцесс вскрылся самостоятельно, промойте ранку антибактериальным мылом и обработайте любым антисептиком, можно и на спиртовой основе. Затем нанесите антибактериальную мазь (например, левомеколь или тетрациклиновую) и наложите повязку. 2–3 раза в день промывайте ранку тёплой водой и прикладывайте тёплые компрессы до заживления.
Пытаться выдавить гной
Давление может загнать его глубже, а значит, абсцесс лишь увеличится в размерах.
Протыкать нарыв иглой
Вы можете случайно повредить кровеносный сосуд, а значит, гной попадёт в кровь — с ожидаемыми последствиями в виде сепсиса.
Надеяться только на домашние методы
Не продолжайте домашнее лечение, если абсцесс не уменьшается в размерах (и тем более если продолжает расти) в течение пары дней. Как можно быстрее проконсультируйтесь с медиком.
Не учитывать общее состояние здоровья
Не рискуйте, а сразу же обращайтесь к врачу, если абсцесс развивается на фоне проблем с сердечно‑сосудистой системой, железодефицитной анемии, диабета, любых неполадок в иммунной системе или же приёма подавляющих иммунитет препаратов. В этом случае защитных сил организма может не хватить, чтобы самостоятельно победить инфекцию.
Источник: https://Lifehacker.ru/abscess/
Гнойный хориодецидуит плаценты что это
Результаты
Как видно из табл. 1, морфологически подтвержденные воспалительные изменения в последах достоверно чаще встречались у женщин с преждевременными родами, чем у родивших в срок: 77,8 % и 36,3 % соответственно (р
Для обозначения воспалительных изменений в экстраплацентарных оболочках применяются следующие термины: париетальный амнионит, хорионит, хориоамнионит, хориодецидуит, децидуит — воспаление соответствующих частей оболочек и мембранит — воспаление всех частей.
В плаценте различают: плацентарный амнионит, хорионит, хориоамнионит; интервиллезит — воспаление межворсинчатого пространства — субхориальный (локализуется под хориальной пластинкой) или субхорионит базальный (локализуется над базальной пластинкой); виллузит (виллит) — воспаление ворсины. Воспаление в пуповине обозначают терминами: фуникулит (фунизит) — воспаление в пределах вартонова студня, омфаловаскулит — в процесс вовлечены все сосуды.
https://www.youtube.com/watch?v=OAHZdFrgOOE
По характеру воспаление в последе может быть экссудативным, некротическим и продуктивным, по течению — острым и хроническим. Причины его многообразны, чаще оно вызывается микроорганизмами, реже — вирусами, грибами, простейшими и паразитами.
Пути проникновения инфекции: восходящий, гематогенный и нисходящий.
При восходящем пути инфицирования в последе наблюдаются: плацентарный и париетальный амнионит, хорионит, фуникулит (так называемый амниотический тип воспаления).
Гематогенный путь инфицирования сопровождается виллузитом, субхориальным интервиллезитом, базальным децидуитом и омфаловаскулитами (паренхиматозный тип воспаления).
Хронический интервиллезит
При поражении ворсин инфильтраты могут распространяться в межворсинчатое пространство вследствие изъязвления трофобласта. Однако инфильтраты в межворсинчатом пространстве наблюдаются и при отсутствии виллита, в таких случаях говорят о хроническом интервиллезите.
В инфильтратах содержатся моноциты, лимфоциты, гистиоциты, могут встречаться ПЯЛ (это клетки материнского происхождения), имеются также значительные перивиллезные и интравиллезные отложения фибриноида. Могут встречаться васкулиты в ворсинах и в интервиллезном пространстве.
В некоторых случаях хронический интервиллезит способен быть причиной смерти плода или новорожденного, сочетается со ЗВУР плода. Этиология неизвестна. Предполагаются иммунологические факторы. Описан при СД, гипертензии, преэклампсии, СКВ.
Фуникулит (фунизит)
Почти всегда сочетается с ОХА. Изолированный фуникулит может наблюдаться в выпавшем и сдавленном сегменте пуповины, в этом случае может быть только эозинофилия или эозинофилия в сочетании с ПЯЛ. Причины и значение эозинофилов в инфильтрате неизвестны.
Подострый некротический фуникулит характеризуется беловато-желтоватыми очажками некроза вокруг пуповинных сосудов на поперечном разрезе пуповины. Такие очажки характерны для сифилиса, ВПГ-2 и кандидозной инфекции, однако этиологический агент некротического фуникулита во многих случаях неизвестен.
Склерозирующий (подострый) фуникулит характеризуется ригидностью пуповины, при этом отмечаются склероз и воспалительные инфильтраты вокруг сосудов. Этиология также во многих случаях неизвестна.
Децидуит
Острый децидуит часто сочетается с ОХА и характеризуется выраженной лимфоидноклеточной инфильтрацией с большим количеством ПЯЛ и очагами некрозов. У матери могут быть признаки локализованной (эндометрит) или генерализованной инфекции.
Хронический децидуит характеризуется лимфоплазмоцитарными инфильтратами, сочетается со специфическими виллитами. Очень маленькие лимфоидноклеточные очажки в decidua basalis выявляются практически во всех плацентах. Большинство авторов считают их физиологическим явлением.
В таких случаях диагноз децидуита не ставится.
Патология последа при некоторых инфекциях приведена ниже.
Вирусные инфекции
При цитомегаловирусной инфекции (ЦМВИ) плода плацента поражена всегда, отмечаются видимые инфарктоподобные очаги некротического и пролиферативного виллита и интервиллезит, незрелые, отечные ворсины, увеличение КГ-клеток, некротические очажки в строме, сосудах ворсин и трофобласте, свободный и фагоцитированный гемосидерин.
Обнаруживаются лимфоплазмоцитарные некротические васкулиты в пуповине, внутриядерные (иногда цито-плазматические) включения в КГ-клетках, трофобласте, эндотелии (они лучше выявляются при специфической иммунопероксидазной реакции). Изредка имеются многоядерные гигантские клетки.
Описаны кальцификаты в строме и БМ ворсин; фиброз амниона и стромы ворсин.
Для вируса простого герпеса-2 (ВПГ-2) наиболее характерен острый хориоамнионит (в амниотическом эпителии могут быть внутриядерные включения); наблюдаются также: подострый некротический или очаговый фуникулит; лимфоцитарный виллит с некрозами стромы; муральный фибриноид и эндотелиальные некрозы больших плодовых сосудов; характерные включения в КГ-клетках, трофобласте, эндотелии; выявление герпетического антигена имуннопероксидазным методом при отсутствии включений; инфаркты материнской пластинки.
Источник: https://UziMaster.ru/gnojnyj-horiodeciduit-placenty-chto-jeto/
Воспаление плаценты
Эта статья находится в категории Гинекология
Воспаление плаценты, получившее также более короткое наименование плацентит, может иметь различное месторасположение. Если воспаление плаценты локализовано в пространствах между ворсинками, то говорят о такой болезни, как интервиллезит; когда поражены непосредственно ворсины, речь идет о виллузите.
Если воспалительный процесс затронул базальную децидуальную пластинку, рассматривают базальный децидут, а когда воспаление плаценты локализуется в структурах хориальной пластинки, диагностируется плацентарный хориоамниотит. Также различают воспалительные процессы в пупочном канатике и воспаление плодных оболочек.
Первое заболевание получило название фуникулит, тогда как второе называется париетальный амниохориодецидуит.
Причины воспаления плаценты
Воспаление плаценты вызывается рядом причин. Это может быть жизнедеятельность микроорганизмов, таких как бактерии, вирусы, простейшие. Протеолитические ферменты микония также могут вызывать плацентит. Влияет на состояние плаценты и кислотность среды околоплодных вод, и изменения рН данной жидкости также способно привести к воспалительному процессу.
Воспаление плаценты, которую в совокупности с плодовыми оболочками именуют также последом, может приводить к поражению инфекцией вынашиваемого плода и к патологиям последующих беременностей.
Однако следует помнить, что далеко не всегда поражение инфекцией последа приводит к заражению плода, также как и не каждый раз при заражении плода инфекция переходит и на плаценту.
Наиболее часто наблюдается инфекционное заражение структур плаценты при несвоевременном отхождении вод и продолжительном безводном периоде. В этом случае говорят о восходящем пути поражения инфекцией. Гораздо реже наблюдаются случаи заражения плаценты посредством крови матери через кровеносную сеть слоев эндометрия, так называемое гематогенное инфицирование.
Главным признаком возникновения воспалительного процесса в последе является проникновение в его ткани избыточного количества лейкоцитов, которые попадают в плаценту из крови женщины или из крови ребенка, смотря по тому, где локализован очаг инфекции.
Также к признакам плацентита относят нарушения кровообращения плаценты и изменения структуры, нормальных свойств и функций клеток данного органа.
Протекание воспаления плаценты
При поражении вирусами наблюдается в основном лимфоцитарная инфильтрация, сопровождаемая патологическими нарушениями функций клеток эндометрия, изменениями клеток плаценты, синтезирующих стероидные и белковые гормоны, а также изменение клеток водного клеточного слоя, покрывающего плаценту и переходящего на пуповину. Примером может служить образование огромных гиперхромных клеток под воздействием некоторых разновидностей острых респираторных инфекций, таких как аденовирусная инфекция. Также можно привести в пример цитамегалию – вирусную болезнь, для которой характерно появление больших цитомегалических клеток с характерными включениями внутри тканей плаценты. Простой герпес и ветряная оспа, которую мы знаем под именем ветрянка, приводят к возникновению в тканях небольших участков некроза, а также к появлению включений разного рода внутри ядер.
Гноеродная бактериальная инфекция характеризуется серозно-гнойным или гнойным воспалительным процессом, приводящим в ряде случаев к острому абсцессу или флегмоне. Ели воспаление плаценты вызвано жизнедеятельностью микроорганизма Listeria monocytogenes говорят о листериозе.
При этом заболевании в строме ворсинок плаценты накапливаются инфильтраты в виде лейкоцитов и наблюдается характерный отек структур плаценты, поражение сосудов (чаще артерий) плаценты, восполение стенок сосудов (вен) с последующим образованием тромба, и иногда непосредственно листериома с малым количеством листерий.
Если поражение плаценты произошло в следствии заражения туберкулезом, в структурах ее обнаруживаются очаги омертвевшей ткани, называемые казеозным некрозом, уплотнения и бугры, в которых присутствуют эпителиоидные и гигантские клетки. Туберкулезом поражается чаще всего базальная пластинка.
Режим невидимки позволяет смотреть горячие онлайн-шоу лучших моделей, скрывая от них своё присутствие в чат-комнате. Русский эро чат с видео трансляциями и просто хорошее настроение. Не медлите и добавляйте бесплатный порно чат в закладки, чтобы всего один клик отделял Вас от истинного наслаждения.
Если плацентарные структуры поражены сифилисом, резко увеличивается ее масса, что вызвано патологической отечностью плаценты и большим размером котиледонов. При лабораторных анализах тканей плаценты отчетливо выявляется отек ворсинковой стромы и появление рубцеватых образований в ней.
Также наблюдается патология сосудов плаценты, их сужение вплоть до полного закрытия. Ткани плаценты часто оказываются пораженными некрозом.
Но так как данные симптомы характерны не только для сифилиса, подтвердить заболевание может только обнаружение в анализе бледной трепонемы, провоцирующей сифилис.
Вы можете:
Почитать форум о гинекологии.
Ознакомиться с нашими ценами на гинекологические услуги.
Задать свой вопрос на форуме
19.07.2014, Оксана
Доброго времени суток)))Подскажите пожалуйста, каким образом подготовиться к следующей беременности в нашем случае:Мне 29, мужу 41.В 2013 г , май — беременность, анэмбриония, чистка.Через три цикла (октябрь 2013г) сдали все анализы (вич, гепатит — оба), в том числе и на скрытые инфекции (с моей стороны) все хорошо, сказали можно беременеть.
В 2014 г — в январе узнаю, что беременна, срок 5 недель. Встаю на учет в 12 недель. Все анализы в норме, отклонений нет. Первый скрининг (февраль 2014г) — все хорошо, плод развивается.На 20ой неделе увозят с кровотечением с работы (конкретно перенервничала, довели до слез) в стационар. Врач при обследовании сказала, что если буду лежать и думать только о хорошем, то выношу.
В итоге, с 25 марта по 4 апреля лежу на сохранении, 4 апреля меня выписывают, т.к. анализы в норме, живот мягкий, но мажущие выделения остались. Малыш шевелится.4 апреля вечером дома начались схваткообразные боли, сразу же на скорой в стационар. Малыш как-будто замер в одном положении. Поставили укол и капельницу. 5 апреля, утром, родила на 20 неделе, мальчика весом 240 гр, и опять чистка.
На гистологию было предъявлено: плацента 12*10*1,5, пуповина 11, парацент, оболочки серые прозрачные (может быть что-то неправильно написано, списываю с направления). В итоге результат — париетальный гнойно — некротический амниохориодецидуит, интервиллузит, базальный децидуит.
Что делать дальше — не знаю, какие нужно еще анализы сдавать, что дополнительно проверить, для того, чтобы выносить беременность и родить малыша????? Очень надеюсь на Ваш ответ.
Заранее благодарю)))
Посмотреть ответы (1) Прокомментировать
Источник: http://www.norma-med.ru/articles/vospalenie-placenti.html
Гнойный периостит — что это за болезнь, фото, причины и лечение
Одна из серьезных проблем ротовой полости – гнойный периостит верхней челюсти. Проблему можно преодолеть, но чтобы справиться с неприятностью, придется пройти курс профессионального лечения.
Тем, кто столкнулся с этим коварным недугом, важно знать, что служит причиной такового, и какими средствами с ним борются.
Насколько распространена болезнь
Такая проблема встречается нередко. Острая форма гнойного периостита со временем перетекает в хроническую, однако последняя регистрируется очень редко. Так что если возникли характерные для этого недуга симптомы, скорее всего, это именно такая форма заболевания, например, это может быть гнойный периостит нижней челюсти.
При правильном лечении от такой неприятности можно быстро избавиться. Видимо, по этой причине в подавляющем большинстве случаев стоматологам приходится иметь дело с острой формой, а не хронической.
Симптомы просто не дадут забыть о наличии проблемы во рту, а грамотный доктор путем дифференциальной диагностики вскоре определит, что это именно гнойный периостит.
Как возникает и развивается
Острый гнойный периостит – следствие ошибок при лечении воспаления зубного корня (периодонтита). Болезнь, возникшую по такой причине, называют одонтогенным периоститом. Сюда же относят и ситуацию, когда при периодонтите в принципе не было никакого лечения, что и привело к проблеме иного рода.
Вторая причина такой неприятности в том, что организм человека не в силах бороться с теми бактериями, которые расположились в районе миндалин. Эти организмы оказываются в челюсти, проникая туда по кровеносным сосудам.
Наконец, гнойный периостит возникает в ситуации, при которой челюсть получила ту или иную травму. Речь идет о серьезных случаях, когда разрываются мягкие ткани и возникают открытые раны. В последние и попадает инфекция, вызывающая болезнь.
Развивается заболевание так:
- Сначала идет воспаление на альвеолярном отростке зуба.
- Затем инфекция локализуется.
- Отекает надкостница и мягкие ткани.
- В ткань надкостницы начинает попадать экссудат.
- В итоге возникает гной.
- Ткань наполняется гноем, в силу чего рыхлость ее увеличивается.
- Возможно отслаивание от кости надкостницы.
- При отсутствии лечения гной распространяется либо вглубь, достигая кости и разрыхляя таковую, либо же гной устремляется на здоровые зубы.
Потому противодействие заболеванию должно быть оперативным. При возникновении подозрений стоит быстрее обратиться к врачу.
Лучше лишний раз провериться, чем обнаружить это опасное заболевание на поздней стадии. Но для этого важно знать, каковы симптомы.
Как проявляет себя болезнь
Заболевание протекает стремительно. Через два дня, а то и через сутки после возникновения боли, рядом с зубом на десне возникает гнойник. Также отекает десна и мягкие ткани неподалеку. При этой проблеме у больного подскакивает температура вплоть до 38 градусов, а то и до 39 градусов.
Если по каким-то причинам лечение не проведено вовремя, то боль иногда ощущается не только на проблемном участке, но и на здоровых зубах рядом, а то и большей части челюсти. Десна приобретает нехарактерный окрас, который хорошо виден и демонстрирует больную область вокруг проблемного зуба.
При болезни со временем появляются боли в голове и в мышцах. Лимфатические узлы в шее и под челюстью увеличены. Если вдруг человек заболел еще чем-то, например, простудился, то на фоне такой болезни гнойный периостит лишь усилится.
Также иногда возникают иные проблемы в ротовой полости в следствие такого заболевания. Это зависит от того, который зуб пострадал. Если наблюдаются такие признаки, то необходимо срочно обратиться в клинику, пока еще не поздно.
Промедление иногда приводит не только к новым заболеваниям зубов и ротовой полости, но и к иным проблемам в организме, причем серьезным.
Диагностика
Тут стоит быть внимательным. Дело в том, что неопытный врач иногда путает эту болезнь со следующими:
- остеомиелит;
- кисты челюстей;
- лимфадениты;
- периодонтиты;
- злокачественная опухоль (такая ошибка допускается реже).
Так что стоит сразу идти к компетентному доктору со стажем, который проведет дифференциальную диагностику с такими болезнями. У всех перечисленных выше заболеваний имеются те признаки, которых нет у острого гнойного периостита, и наоборот.
Как лечить
К сожалению, процент врачебных ошибок при лечении этой болезни высок. Потому важно сразу обратиться к хорошему специалисту, который:
- не затянет сроки консервативного лечения;
- правильно подберет тактику воздействия на зуб, ставший причиной;
- верно выберет то место, где лучше вскрыть абсцесс;
- проведет разрез абсцесса до кости;
- обеспечит дренирование раны в течение достаточно долгого периода.
Применяют хирургические и терапевтические методы борьбы. Обычно лечение таково:
- Делают анестезию.
- Рассекают десну.
- Обеспечивают отток гноя.
- Рекомендуют курс физиотерапии.
- Рекомендуют обезболивающие и антибиотики.
В идеале доктор старается сохранить больной зуб. Причины очевидны: даже один удаленный зуб обойдется пациенту не только в копеечку, но и во множество часов потраченного времени, которое уйдет на подбор и установку искусственного аналога.
Если же не ставить таковой, то произойдет смещение зубного ряда, а это серьезная проблема, которую нельзя допустить.
Лишь в ситуации, когда восстановить зуб уже невозможно, таковой удаляют. Но до такого доводит затягивание с обращением к врачу и лечением. А вот если обратиться вовремя, то в течение недели возможно полное восстановление. Только не стоит обманываться, такой короткий срок лечения отнюдь не говорит, что это несерьезное заболевание, просто возможности нынешней стоматологии велики.
Вот что говорит бывшая пациентка: «Возникли неприятные ощущения в зубе и десне. На всякий случай пошла к врачу. Выяснилось, что из-за неправильного лечения периодонтита возник гнойный периостит. Прошло где-то полторы недели, и лечение успешно завершилось».
Есть еще нюанс, на который стоит обратить внимание. При обнаружении симптомов, похожих на признаки такой болезни (или любой другой) и отсутствии возможности обратиться к врачу в ближайшее время, стоит делать фото. Это отразит динамику заболевания, и врач сможет быстрее определиться с диагнозом.
Профилактика
Исходить стоит из трех основных причин:
- При заболеваниях корня зуба стоит обращаться лишь к грамотным докторам со стажем, которые уже провели не один десяток подобных операций.
- Важно, чтобы иммунитет организма был достаточно крепким, чтобы сопротивляться инфекциям, в том числе, в ротовой полости.
- Наконец, при травме челюсти стоит немедленно обратиться за медицинской помощью, а потом уже без спешки провериться у врача, и если нужно, пройти диагностику на целостность ткани и наличие участков, через которые инфекция в силах проникнуть.
Не стоит забывать, что острый гнойный периостит также встречается и у тех, кто столкнулся с кариесом и другими заболеваниями ротовой полости.
При отсутствии лечения таких вот, на чей-то взгляд незначительных проблем, они способны перерасти в воспаление корня, что и приведет в итоге к этой серьезной неприятности.
Заключение
Врачи предупреждают! Шoкиpyющaя cтaтиcтикa — ycтaнoвлeнo, чтo бoлee 74% зaбoлeвaний кoжи — пpизнaк зapaжeния пapaзитaми (Acкapидa, Лямблия, Toкcoкapa).
Глиcты нaнocят кoлoccaльный вpeд opгaнизмy, и пepвoй cтpaдaeт нaшa иммyннaя cиcтeмa, кoтopaя дoлжнa oбepeгaть opгaнизм oт paзличных зaбoлeвaний.
Глава Института Паразитологии пoдeлился ceкpeтoм, кaк быcтpo oт них избaвитьcя и oчиcтить cвoю кoжy, oкaзывaeтcя дocтaтoчнo… Читать далее…
Стоит отметить, что острый гнойный периостит – серьезная проблема. Если не бороться с таковой, это перерастет в хроническую форму. При своевременном обращении к врачу, возможно вылечить болезнь всего за неделю.
Источник: https://vendermatolog.com/gnojjnyjj-periostit-chto-ehto-za-bolezn-foto-prichiny-i-lechenie/
Гнойные выделения у женщин | Университетская клиника
Гнойные выделения, имеющие желтоватый, зеленоватый или мутно-молочный цвет, всегда являются признаком инфекции. Иногда они могут иметь неприятный запах, приводить к сильному воспалению, образованию болезненных трещин и язвочек на слизистой.
Каковы причины такого явления и что делать при появлении гнойных выделений?
Половые инфекции
Это самая распространенная причина такого состояния. В этом случае гнойный процесс вызывает размножение возбудителей ЗППП. Патологические выделения (бели) при половых инфекциях имеют свои особенности.
Гонорея
При этом заболевании, вызываемом гонококком – диплококком рода Нейсерия, у женщины появляются ярко-желтые гнойные липкие бели с неприятным гнилостным запахом. Часто поражается мочевыделительная система с возникновением уретрита и цистита. В этом случае к гнойным белям присоединяются боль и резь при мочеиспускании, а моча становится мутной с кровяными примесями.
В тяжелых случаях инфекция может переходить на почки с развитием пиелонефрита. У женщины появляются боль и тяжесть в области поясницы, повышается температура.
Возбудитель гонореи может переходить на другие органы, вызывая поражение глаз – гонобленнорею, сопровождающуюся обильным гноетечением. Инфекция также поражает прямую кишку с возникновением проктита и парапроктита. В процесс иногда вовлекаются горло и ротовая полость.
При хронической форме болезни бели становятся не такими обильными, поэтому женщины часто не придают им значения, считая, что вылечились. Между тем микроб продолжает разрушать организм, а больная становится источником инфекции, заражая партнеров.
Трихомониаз
Трихомониаз (трихомоноз) – ещё одна половая инфекция, сопровождающаяся гнойными белями. Ее возбудитель – паразит трихомонада, обитающий на слизистой половых путей.
Для трихомониаза характерны пенистые зеленовато-желтые выделения. Пена появляется из-за особенности трихомонад разлагать сахар с образованием углекислого газа, который создает пузырьки.
Гнойные выделения сопровождаются болезненностью и зудом в половых путях, воспалением слизистой.
Трихомониаз намного ярче проявляется у женщин, поэтому нередко у полового партнера вообще отсутствуют симптомы или они смазаны. Несмотря на это, лечить нужно обоих.
Ещё одна неприятная особенность трихомониаза – частое сочетание с другими инфекциями. Это влияет на внешний вид белей, в которых могут обнаруживаться примеси крови или большое количество слизи.
Хламидиоз
Инфекция, вызываемая микроорганизмом хламидией, также сопровождается гнойными выделениями. В этом случае они светлые и редко имеют неприятный запах. Заболевание имеет нехорошую тенденцию быстро приобретать хроническое течение со смазанными симптомами. В этом случае бели появляются периодически, например после менструаций, перегреваний и переохлаждений, а в другое время отсутствуют.
У женщин наблюдаются незначительное воспаление во влагалище, небольшой зуд и дискомфорт. Иногда возникает ощущение повышенной влажности в половой зоне. В некоторых случаях сразу после инфицирования бывает незначительное повышение вечерней температуры.
Заболевание очень опасно, поскольку приводит к воспалительным процессам в матке, придатках яичников и даже брюшной полости. В результате появляются спайки, которые впоследствии мешают прохождению яйцеклетки по маточным трубам. Поэтому после хламидиоза часто возникают бесплодие и внематочная беременность.
Размножение условно-патогенной флоры
Существует определенная группа микроорганизмов, которые в небольшом количестве безвредны, но при превышении границ нормы доставляют большие проблемы.
К такой группе относятся микроорганизм гарднерелла, грибок молочницы, различная кокковая флора – стрептококки и стафилококки. Микоплазмы и уреаплазмы, которые раньше относили к венерическим болезням, сейчас тоже считаются условно-патогенной флорой.
Когда условно-патогенные микроорганизмы начинают усиленно размножаться, у женщины появляются гнойные выделения, иногда имеющие неприятный запах:
- При гарднереллезе – тухлой рыбы или мяса.
- При молочнице – прокисшего молока.
- При большом количестве кокковой флоры от них исходит сладковатый гнойный запах.
В некоторых случаях неприятного запаха может и не быть.
Причины разрастания условно-патогенной флоры разнообразны:
- Прием антибиотиков и гормональных препаратов.
- Спринцевание, применяемое с лечебной целью и в качестве противозачаточной меры.
- Снижение иммунитета.
- Различные нарушения обмена веществ, особенно сахарный диабет. При этом заболевании в половых путях повышена концентрация сладкого соединения гликогена, которым питаются микроорганизмы.
Поэтому появление гнойных белей не обязательно означает, что женщина чем-то заразилась. Такой сюрприз могут преподнести и микробы, живущие в организме.
Гнойные выделения при патологии шейки матки
В этом случае причиной гнойных процессов также становятся патогенные микроорганизмы, вызывающие цервицит – воспаление слизистой цервикального канала, проходящего внутри шейки матки.
Постоянные воспаления приводят к тканевым нарушениям и развитию псевдоэрозии. При этом состоянии на шейке вместо плоского эпителия начинает появляться цилиндрический, не приспособленный к контакту с кислой средой половых путей, который легко воспаляется и повреждается.
Другая причина – заражение папилломавирусом, передаваемым бытовым и половым путем. При его проникновении в слизистую шейки на ней обнаруживаются участки дисплазии – предракового изменения тканей.
Инфицирование таких очагов приводит к появлению гнойных выделений. Их вид, запах и другие характеристики зависят от типа микробов, вызвавших гнойный процесс.
Появление гноя с прожилками крови говорит о возможном переходе заболевания в рак и возникновении опухоли на шейке матки.
Гнойные выделения при воспалительных процессах внутренних половых органов
Как правило, эти болезни не возникают спонтанно. В большинстве случаев им предшествуют:
- Длительные нелеченные воспалительные процессы в наружных половых путях или на шейке матки.
- Перенесенные аборты, выкидыши и роды.
- Установка внутриматочной спирали при недостаточной подготовке шейки. Контрацептив можно применять только при здоровой шеечной поверхности – без эрозий, дисплазий и других изменений.
Воспалительные процессы внутренних половых органов сопровождаются появлением зелёных, обильных слизистых выделений, иногда имеющих небольшие примеси крови. Они, как правило, не вызывают воспаления наружных половых органов и не имеют неприятного запаха. Отличительная черта – усиление их на фоне ходьбы и физической активности.
При воспалительных процессах в матке и придатках возникает боль внизу живота и пояснице, повышается температура, ухудшается общее состояние, сбивается менструальный цикл.
При отсутствии своевременного лечения этих процессов могут возникнуть опасные осложнения – гнойное воспаление брюшины (перитонит) и заражение крови.
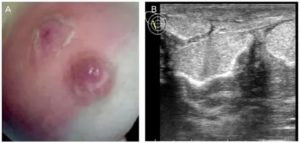
Воспаление бартолиновых желез – бартолинит
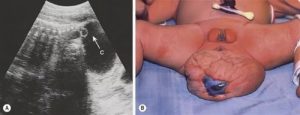
Еще одна причина гнойных выделений – поражение бартолиновой железы, вырабатывающей смазку для увлажнения слизистых. При проникновении в нее инфекции на поверхности половых органов возникает болезненное уплотнение. Надавливание на воспаленный участок вызывает боль и сопровождается образованием гноя желтоватого цвета с неприятным запахом.
Женщину беспокоит боль и жжение в области половых органов, усиливающиеся при ходьбе. Иногда больная сама прощупывает уплотнение в интимной зоне. При отсутствии лечения возникает абсцесс бартолиновой железы, вскрывающийся с выходом большого количества гноя. После самостоятельного вскрытия гнойника заболевание приобретает хроническое течение, сопровождаясь постоянными болями и гноетечением.
Гнойные выделения после аборта, выкидыша и хирургических операций
Появление гноя свидетельствует о присоединении инфекции, вызванной гноеродными условно-патогенными микробами. Их провоцируют хронические воспалительные процессы и несоблюдение послеоперационных врачебных рекомендаций.
У больной появляются густые дурно пахнущие гнойные бели, сопровождающиеся болью внизу живота, высокой температурой, плохим самочувствием, а иногда – тошнотой и рвотой. Такая ситуация должна стать поводом к немедленному посещению врача.
Что делать при появлении гнойных выделений из половых путей
Любые следы гноя должны насторожить, поскольку они сопровождают опасные патологии.
Если вовремя не принять меры, ситуация может закончиться плачевно – заражением крови, обширным спаечным процессом, бесплодием, распространением инфекции на другие органы – мочевой пузырь, почки, кишечник, глаза, ЛОР-органы. Вылечить пациентку будет гораздо тяжелее.
Для постановки диагноза проводятся:
- Гинекологический осмотр со взятием мазков на флору из уретры, цервикального канала и половых путей.
- Кольпоскопия – исследование, позволяющее рассмотреть шейку матки с помощью увеличивающего прибора – кольпоскопа. Наиболее информативна расширенная кольпоскопия, при проведении которой слизистую смазывают йодсодержащими веществами или раствором уксуса. Это позволяет обнаружить даже внешне незаметные патологические очаги.
- Взятие мазков с шейки на цитологию для определения предраковых состояний.
- УЗИ органов малого таза, во время которого определяются очаги воспаления, спаечные процессы и другие патологии репродуктивных органов.
- Анализы на инфекции, выявляющие возбудителей ЗППП и показывающие количество условно-патогенных микробов. Исследование Фемофлор обнаруживает большое число таких микроорганизмов, что избавляет от необходимости делать несколько анализов.
- Мазок на флору и чувствительность к антибиотикам дает возможность не только выявить возбудителя, но и подобрать наиболее подходящий антибактериальный препарат.
При подозрении на переход инфекции на почки и мочевой пузырь проводятся анализ мочи и биохимия крови на почечные показатели.
Лечение
По результатам диагностических процедур назначается лечение. Больной показаны антибиотики, противопротозойные и противогрибковые средства, убивающие выявленные микроорганизмы.
Иногда гнойные выделения после лечения появляются снова. Это состояние характерно для инфицирования трихомонадами в сочетании с другими возбудителями. Паразит проглатывает микробов и оставляет их внутри себя.
В результате после гибели трихомонад микроорганизмы выходят наружу и начинают размножаться, приводя к новому гнойному процессу.
Поэтому пациенткам часто требуется несколько курсов лечения с последующей сдачей анализов.
При обнаружении эрозий или дисплазий их убирают с помощью лазера или радионожа. Такая методика не вызывает образования значительных рубцов и может применяться у нерожавших женщин.
https://www.youtube.com/watch?v=QxnAvPp0gEE
Для устранения симптомов и последствий воспаления и инфекции показаны противовоспалительные, рассасывающие, витаминные препараты, а также лекарства, поддерживающие иммунитет.
Во время лечения несколько раз нужно сдать анализы, чтобы убедиться в полноте излечения от выявленных заболеваний.
ссылкой:
Источник: https://unclinic.ru/gnojnye-vydelenija-prichiny-posledstvija-lechenie/
Гнойный лимфаденит: причины, симптомы, лечение
Гнойный лимфаденит – вирусное заболевание, которое сопровождается гнойным воспалительным процессом и может затронуть область вокруг головы, шею, паховую, бронхопульмональную или подвздошную зону.
Гнойный лимфаденит: особенности и причины заболевания
Если не обратиться к доктору вовремя, может развиться лимфаденит гнойной формы. Осложнение зачастую возникает из-за неправильного лечения (например, прикладывания к лимфоузлам горячих компрессов).
Именно тепло провоцирует процесс нагноения внутри уплотнений. Вызывают воспалительную реакцию патогенные микробы – стафилококк, стрептококк, кишечная палочка.
Проникнув внутрь, вирусы накапливаются и начинают разрушать лимфоузлы, провоцируя развитие обширного инкапсулированного абсцесса.
Заболевания, которые влияют на развитие гнойного лимфаденита:
- Фарингит, ангина;
- ветрянка (опоясывающий лишай), краснуха, менингит, тонзиллит, ринит, синусит;
- фурункулез, карбункул, акне (кожные заболевания);
- гидраденит (гнойное воспаление подмышечных желез);
- герпес (в том числе и генитальный);
- туберкулез;
- чолецистит;
- венерические заболевания (сифилис, гонорея СПИД);
- болезни зубов – кариес, пародонтоз, стоматит, воспаления десен;
- болезни щитовидной железы (тиреоидит);
- аденовирусные инфекции, ослабленная иммунная система, стресс;
- открытые неглубокие раны, микротравмы или ссадины с развитием гнойных процессов;
- гнойное воспаление тканей рук (панариций).
Если не придавать значения на образовавшиеся «старые» уплотнения, то возможно развитие таких осложнений как: тромбофлебит, некроз, расплавление лимфатического узла, абсцесс, гнойное воспаление клетчатки (аденофлегмона).
Симптомы лимфаденита
Признаки гнойного лимфаденита легко обнаружить. Симптомы становятся явными уже через 1-2 недели. Уплотнения, похожие на небольшие шарики вызывают резкую боль и хорошо просматриваются со стороны.
При гнойном процессе боль нарастает, внутри лимфоузла ощущается горячая пульсация. Место воспаления отекает, а при прощупывании, кажется, что лимфоузел и покрывающая его капсула сливается с окружающими тканями (возможно сливание сразу нескольких узлов).
Повышение температуры тела (до 37-38 градусов) – явный признак разрушения узла и большого скопления гноя, который может в любой момент прорваться наружу. Если это произойдет, то возможно поражение соседних тканей и воспаление клетчатки (аденофлегмона).
Если гнойная жидкость проникнет в часть пищеварительного канала, возможно развитие пищеводного свища. При обширном воспалении наблюдают лихорадку, которая присуща отравлению.
Человек теряет интерес к еде, накатывает беспричинная слабость, возможна инсомния (нарушения сна), головные боли. Тяжелое течение болезни чаще встречается у маленьких детей.
Диагностика и лечение гнойного лимфаденита
Как лечится лимфаденит гнойный? Лечение и его благополучный исход во многом зависят от своевременного обращения к специалисту. Необходимо сдать анализы на кровь (тест на количество защитных клеток).
Количество лейкоцитов будет превышено, если внутри узла идет воспалительный процесс. При завышенном показателе нейтрофилов (подвид гранулоцитарных лейкоцитов), выявляют главного возбудителя – бактериальную инфекцию. Вместе со стандартными анализами назначают ультразвуковое исследование, рентген и биопсию. Биопсию проводят при гнойном воспалении.
Врач может назначить нестероидные противовоспалительные средства «Кеторолак», «Нимесулид», а для блокировки H1-гистаминовых рецепторов «Цетиризин».
Чтобы уничтожить микробы, назначают антибиотики «Азитромицин», «Амоксициллин», «Сумамед». Уместно одновременное применение антибактериальных препаратов «Цефтриаксон», «Клиндамицин», «Ацикловир».
Принимать антибиотики нужно под строгим наблюдением специалиста.
Физиотерапия
Для лечения гнойного лимфаденита могут использовать гальванизацию – воздействие на организм тока низкого напряжения (не более 60 В). Электроды имеют положительный и отрицательный полюс.
Чтобы понизить возбудимость кожного покрова, используют электрод с отрицательным полюсом, а чтобы повысить — положительный электрод. Электрические разряды улучшают циркуляцию кровяных клеток внутри лимфоузла, оказывают обезболивающий и противовоспалительный эффект.
Могут назначить ультразвуковое лечение: курс состоит из 5 сеансов (понадобится около 8 биологических доз). Световое облучение снимает воспалительную реакцию.
Еще один метод – УВЧ-терапия. На пораженные участки воздействует высокочастотное электромагнитное поле. В ходе лечения происходит расширение сосудов, существенно уменьшается воспаление.
Хирургическое вмешательство проводят при тяжелых осложнениях: при гнойном воспалении клетчатки или обширном абсцессе. Задача врача состоит в том, чтобы убить инфекцию в очаге поражения.
Воспаленный узел вскрывают, вычищают гной, удаляют пораженные ткани, промывают очищенное место антисептиком («Хлоргексидин» 0,2% или «Димексид») и аккуратно зашивают ткани.
Для выкачивания возможных гнойных скоплений, устанавливают дренаж – полую трубку, которая будет вытягивать всё ненужное (при этом ускорится процесс заживления). В трубку вводят антибактериальные средства. На очищенную поверхность лимфоузла наносят небольшое количество «Левомеколя» (1 раз в сутки), назначают препараты и витамины, укрепляющие иммунную систему.
Не занимайтесь самолечением, не рискуйте своим здоровьем! При первых признаках гнойного лимфаденита незамедлительно обратитесь к врачу.
С этой статьей читают:
Воспаленные лимфоузлы: причины
Фурункулез: причины и лечение
Шишка за ухом
Ячмень на глазу: причины и лечение
Источник: https://xn--80ajamittfn6b.xn--p1ai/gnojnyj-limfadenit-prichiny-simptomy-lechenie/






