ТОП-10 самых необходимых анализов крови. Зачем их делать?

Анализы крови являются одним из наиболее удобных способов диагностики своего здоровья и общего физического состояния. Регулярное исследование своей крови позволяет увидеть как меняется организм с возрастом, а также дает нам возможность принимать обоснованные решения о своем здоровье.
1. Клинический анализ крови (общий анализ крови)
Наряду с общим анализом мочи (ОАМ), общий анализ крови (ОАК) является самым часто назначаемым исследованием. Централизованная клиническая лаборатория за день может исследовать до 5 тысяч пробирок для ОАК в день и более! Анализ проверяет основные клеточные компоненты в вашей крови:
Ненормальные уровни этих компонентов могут указывать на:
- Дефицит питательных веществ, таких как витамин B6 или B12
- Дефицит железа
- Проблемы с костным мозгом
- Воспаление тканей
- Инфекционное заболевание
- Сердечные заболевания
- Лейкоз
- Аллергию
Современные лаборатории, оснащенные гематологическими анализаторами sysmex XN, способны выдавать еще дополнительно более 10 различных показателей, которые могут помочь врачу для постановки более точного диагноза:
RE-LYMP — количество реактивных лимфоцитов. Показатель вирусной природы инфекционного заболевания. Увеличивается при инфекционном мононуклеозе, цитомегаловирусной инфекции и при других вирусных инфекциях. На верхней границе нормы при аллергических реакциях.
Врач также может учитывать рапределение ваших лейкоцитов на таком графике (скаттерограмме). Это дает дополнительную информацию о точности анализа. Особенно важно при постановке диагноза — лейкоз.
AS-LYMP — количество плазмоцитов (антител-синтезирующих лимфоцитов). Плазмоциты появляются в крови когда иммунитет изучил «врага», обычно через 3-4 дня после контакта с возбудителем.
Означает, что организм активно начал борьбу с инфекцией.
NEUT-GI — интенсивность гранулярности (зернистости) нейтрофилов. Показатель активации нейтрофилов при бактериальной инфекции. Маркер миелодиспластического синдрома.
NEUT-RI — показатель реактивности нейтрофилов. NEUT-RI оказался наиболее информативным для диагностики ранней бактериальной инфекции: увеличение NEUT-RI на 10 пунктов приводит к увеличению незрелых гранулоцитов (IG) на 2,4% через 3 дня! Таким образом, показатель NEUT-RI является наиболее ранним маркером воспаления чем IG.
Основываясь на ваших результатах, врач назначит последующие анализы для подтверждения аномальных уровней и возможного диагноза.
2. Базовое биохимическое исследование
Базовая метаболическая панель проверяет уровень определенных соединений в крови, таких как:
- Глюкоза для исключения сахарного диабета, которым болеют в России около 10 млн. человек.
- Общий белок, мочевина и креатинин для исключения заболеваний почек (гломерулонефрит).
- АЛТ, АСТ, общий билирубин, щелочная фосфатаза для исключения заболевания печени (гепатит, цирроз) и желчного пузыря (холецистит, камни в желчном пузыре).
Пример биохимического анализа крови.
3. Панкреатическая амилаза.
Панкреатическая амилаза — фермент поджелудочной железы. При панкреатите, поджелудочная железа воспаляется и в кровь выделяется маркер её повреждения — панкреатическая амилаза. Дополнительно для диагностики заболевания поджелудочной железы используют следующие тесты:
Из венозной крови
Из мочи
- Альфа-амилаза мочи (диастаза)
Из кала
4. Липидный профиль
Этот тест проверяет уровни фракций общего холестерина:
- ЛПВП или «хороший» холестерин;
- ЛПНП или «плохой» холестерин.
ЛПВП — это «хорошо», потому что он удаляет вредные вещества из вашей крови и помогает печени расщеплять их в отходы.
ЛПНП — это «плохо», потому что он может привести к образованию бляшек в артериях, увеличивая риск сердечных заболеваний.
Вам нужно сдавать кровь на липидную панель строго натощак.
5. Панель щитовидной железы
Базовый комплекс проверяет как щитовидная железа производит определенные гормоны, такие как:
- Тироксин (Т4) — наряду с T3, этот гормон регулирует ваш метаболизм, массу тела и рост.
- Трийодтироксин (Т3) — наряду с T4, он регулирует частоту сердечных сокращений и температуру тела.
- ТТГ — помогает регулировать уровень гормонов, выделяемых вашей щитовидной железой.
Щитовидная железа находится на шее. Она помогает регулировать функции организма, такие как настроение, уровни энергетического и общего обмена веществ.
6. Маркер мышечной нагрузки
Креатинфосфокиназа (КФК). Этот фермент в основном находится в мышцах. Фермент креатинфосфокиназа повышается в крови после физической нагрузки из-за микротравм мышечных волокон.
Профессиональные спортсмены, которые следят за интенсивностью своих силовых нагрузок исследуют концентрацию креатинфосфокиназы в динамике (до и после тренировки). Также КФК рекомендуют проверять людям, которые принимают аторвастатины (лекарственный препарат при атеросклерозе).
Статины имеют побочный эффект при их применении — рабдомиолиз (разрушение мышечных волокон). При резком повышении концентрации КФК в крови препарат надо сразу отменить и получить рекомендации врача по другим способам контроля холестерина.
Посмотреть цены на креатин в ЯндексМаркет →Именно креатинфосфокиназа превращает креатин в креатинфосфат — высокоэнергетическое соединение для взрывной силы и быстрой работоспособности мозга.
Креатин довольно редкое соединение в нашем рационе. В 1 кг мяса его содержание достигает лишь 1 грамма! Больше всего креатина в атлантической сельди — 9 г креатина на 1 кг рыбы. Поэтому, креатин набирает популярность как добавка к пище.
И не только у спортсменов, но и у людей, связанных с постоянным интеллектуальным трудом. Уже давно доказано, что месячный курс креатина (5 г в день) увеличивает массу мышц на 10%. Выглядит он как порошок, сложно растворимый в воде.
Рекомендуют запивать его с виноградным соком. Так как глюкоза в соке помогает транспортировать креатин в мышцы.
7. Венерические заболевания
Если у вас есть несколько половых партнеров или появился новый партнер, рекомендуем сделать исследование крови на заболевания, передаваемые половым путем (ЗППП). Помимо взятия крови, желательно сделать урогенитальный мазок (из уретры или влагалища).
Публикуем минимальный необходимый список исследований, чтобы исключить у себя наличие инфекций, передаваемых половым путем (ИППП):
Тесты из венозной крови:
ВИЧ иммунохемилюминесцентным методом IV поколения (combo Ag/Ab);
Гепатит В -тест на австралийский антиген HBs-Ag;
Гепатит С — суммарные антитела;
Сифилис — антитела к T.pallidum;
Мазок из уретры или влагалища:
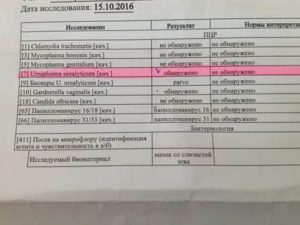
Хламидиоз — ДНК Chlamydia trachomatis;
Микоплазмоз — ДНК Mycoplasma genitalium и ДНК Mycoplasma hominis;
Трихомониаз — ДНК Trichomonas vaginalis;Гарднереллез — ДНК Gardnerella vaginalis;Гонорея — ДНК Neisseria gonorrhoeae;Кандидоз — ДНК Candida albicans, Половой герпес — ДНК Herpes simplex virus II типа;
ВПЧ — ДНК Human Papillomavirus высокого онкогенного риска 16/18 типа.
На сегодня, разработаны комплексы для женщин — фемофлор 16, для мужчин — андрофлор. Но в них входит только часть этих тестов. Анализы крови не всегда показывают точный результат сразу после заражения. Например, при ВИЧ-инфекции вам может потребоваться подождать не менее месяца, прежде чем анализ сможет обнаружить вирус.
Сегодня, на рынке уже появились тесты для домашней диагностики ВИЧ и гепатита С из околодесневой жидкости (слюны). Как заявляет производитель тест одобрен ФГУН ГИСК им. Л.А. Тарасевича. Узнать про тест можно здесь. Как мы знаем в слюне нет гепатита С и ВИЧ. Заразиться через поцелуй это нонсенс. Как он был одобрен, и почему тест работает весьма любопытно.
Все же рекомендуем проходить обследование по венозной крови в клинических сертифицированных лабораториях.
Набирает популярность AZO-тест для диагностики мочеполовой инфекции дома. Тест-полоска AZO осуществляют проверку лейкоцитов и нитритов в моче. Используют при чувстве жжения в уретре, постоянных позывах к мочеиспусканию. Положительный тест может сказать об уретрите, цистите или пиелонефрите. Повод обратиться к врачу для назначения антибиотика.
8. Коагулограмма
Коагуляционные тесты измеряют, насколько хорошо образуется сгусток и сколько времени требуется для свертывания крови. Базовая панель включает: МНО, АЧТВ, ТВ, фибриноген.
Свертывание является важным процессом, который помогает остановить кровотечение после пореза или раны. Но сгусток в вене или артерии может быть смертельным, блокируя приток крови к мозгу, сердцу или легким и вызывая сердечный приступ или инсульт.
Результаты тестов на коагулограмму варьируются в зависимости от вашего здоровья и лекарственных препаратов, которые могут повлиять на свертываемость крови.
Результаты этого теста могут быть использованы для диагностики:
- Острого миелоидного лейкоза
- Гемофилии
- Заболевания печени
- Дефицита витамина К
9. ДГЭА-С
Гормон дегидроэпиандростерон сульфат (ДГЭА-С) синтезируется в надпочечниках.
У женщин высокий уровень может вызывать развитие мужских черт, таких как избыток волос на теле, поэтому низкий уровень является нормальным.
Низкий уровень ДГЭА-С у мужчин может быть вызван:
- Диабетом 2 типа
- Заболеванием почек
- Нервной анорексией
- СПИД
Высокие уровни у мужчин или женщин могут быть результатом:
- Опухоли в надпочечниках,
- Раннего наступления полового созревания от врожденной гиперплазии надпочечников,
- Синдром поликистозных яичников (у женщин).
10. С-реактивный белок
С-реактивный белок (СРБ) вырабатывается в печени при воспалительном процессе в организме. Высокие уровни СРБ могут указывать на:
- Инфекцию
- Воспаление кишечника
- Болезнь сердца
- Ревматоидный артрит
Тест на ультрачувствительный С-реактивный белок
Незначительное повышение С-реактивного белка при выборе ультрачувствительного метода может указывать на воспаление сосудов.
Чем выше уровень ваших результатов СРБ, тем выше риск сердечных заболеваний:
3 мг/л: высокий риск;
> 10 мг/л: чрезвычайно высокий риск. Необходимо провести дополнительное обследование на причину воспаления.
О каких других тестах мне следует спросить?
Помимо этих 10 самых важных анализов, врач дополнительно может рекомендовать также:
- Анализ на ретикулоциты. Самый важный анализ при анемии неясного происхождения.
- Антинуклеарные антитела (АНА) — для скрининга заболеваний аутоиммунной природы.
- Дополнительное обследование щитовидной железы — АТ-ТПО, АТ-ТГ — маркеры тиреоидита Хашимото и болезни Грейвса.
- Запас железа в организме — ферритин сыворотки.
Как часто я должен проходить обследование?
Как правило, рекомендуют выполнять анализ крови по крайней мере один раз в год одновременно с физическим осмотром. Но это самый минимум. Существует несколько основных причин, по которым вы можете сдавать анализы крови чаще:
- Вы испытываете необычные симптомы. Это может быть что угодно от усталости до ненормального увеличения веса и новой боли.
- Хотите оптимизировать свое питание. Знание уровней различных компонентов крови, таких как холестерин ЛПВП и ЛПНП, может помочь вам настроить диету, чтобы свести к минимуму вредные привычки (о которых вы можете и не подозревать).
- Вы хотите снизить риск заболевания или осложнений. Регулярные анализы крови могут выявить признаки почти любой болезни на ранней стадии. Многие заболевания сердца, печени и почек могут быть диагностированы с помощью анализа крови.
Поговорите с врачом, если хотите сделать определенные анализы чаще, чем раз в год, но не знаете какие. Анализ крови, обычно, частично или полностью покрывается страховкой. Можно заказать анализы крови самим без врача, но это не рекомендуется.
Вы можете в конечном итоге оплатить полную стоимость и не получить ответы на свои вопросы. А некоторые анализы крови могут не дать вам точных результатов.
Один печально известный случай это — биотехнологическая лаборатория Theranos в штате Калифорния, закрытая в 2018 году, когда расследование выявило мошенничество относительно точности анализа крови.
Врач обычно назначает анализы крови по результатам опроса, жалоб, симптомов, также доктор посоветует какую выбрать лабораторию, где по его опыту делают наиболее достоверные тесты.
Источник: https://www.leukoformula.com/post/top-10-blood-tests
Тест на антитела к коронавирусу: что это, кому делают и нужен ли он вам
Тест на антитела к коронавирусу – новый вид тестирования на COVID-19, который вводится в России и по всему миру. Anews рассказывает, что это за тест, как он делается и лучше ли он, чем стандартный анализ?
Тест на антитела – что это?
Тест на антитела – одна из основных разновидностей тестов по выявлению заболевания. Официально он называется ИФА – иммуноферментный анализ.
Этот тест фактически пришел на смену другому тесту на анитела – радиоиммунному анализу, который выявлял антитела с помощью радиоактивных изотопов.
Новый метод показал большую точность и, плюс к тому, не нес никакой опасности для здоровья, так как в нем используются исключительно биологические препараты.
ИФА был в 1971 году независимо разработан двумя группами ученых: Питером Перлманном и Евой Энгвалл из Стокгольмского университета, а также голландскими исследователями Антоном Шуурсом и Боке ван Вименом.
В ИФА выработка антител на вирус маркируется и обнаруживается определенным ферментом.
Высокая стабильность материалов (антитела могут жить в организме много лет), простота, относительно низкая цена и другие достоинства метода способствовали его широкому внедрению не только в медицине, но и в сельском хозяйстве, пищевой промышленности, охране окружающей среды и других научных исследованиях.
96-луночный микропланшет, используемый для ИФА. Википедия
Как проводится тест на антитела к коронавирусу, где пройти, сколько стоит
Тестирование на коронавирус применяет ELISA – модификацию ИФА, разработанную шведами. Для исследования берется кровь – в отличие от мазка со слизистой рта или носа, который берется для теста ПЦР. Именно тест ПЦР (полиразмерной цепной реакции) – главный анализ на коронавирус сейчас, он выявляет сам возбудитель путем увеличения количества его ДНК в пробе.
Врач берет у пациента мазок для теста ПЦР. РИА Новости
Тест на антитела был разработан позже и только начинает вводиться. В Китае эти анализы применяются с 22 февраля. В США и Европе они пока используются только для выборочных исследований.
Что касается России, то здесь 10 апреля государственный научный центр «Вектор» зарегистрировал тест-систему для обнаружения антител. Также стало известно, что власти Москвы закупили более 200 тыс. экспресс-тестов голландского производителя Biozek Medical.
Пока эти тесты применяются на медицинских работниках, чтобы выяснить, имеют ли те иммунитет к болезни. По словам главы Роспотребнадзора Анны Поповой, по результатам тестирования в одной из столичных больниц иммунитет обнаружился у 7% обследованных врачей.
С 20-х чисел апреля экспресс-тесты стали проходить медики в других регионах России.
У саратовского медработника берут кровь из пальца для теста. Кадр видео канала «Россия 1»
Также эти анализы сдают сотрудники силовых структур и некоторых госпредприятий. Что касается более широкого распространения услуги, то, по оценке «Известий», она станет массово доступной в мае. Созданием тестов занимается целый ряд российских разработчиков, они готовятся зарегистрировать свои диагностические наборы в Росздравнадзоре.
О предполагаемых сроках, в частности, говорит представитель компании «Инвитро» Нина Орешкина:
«Мы рассчитываем, что это произойдет уже в мае. Рассматриваем (для масштабного выпуска) тест-системы как отечественных, так и международных производителей. Сейчас ведем переговоры по возможным срокам их поставки».
Поэтому на сегодняшний день сказать о примерной стоимости анализа сложно. Некоторые компании, впрочем, предоставляют такую информацию.
Например, биотехнологический стартап ANTICOV на своем сайте оставил форму для предзаказа теста. Продажи также планируют начать в середине мая, цена одного анализа составит 4,3 тысячи рублей.
Однако не исключено, что при начале продаж в условиях рыночной конкуренции цена значительно снизится.
Нужно ли проходить тест на антитела к коронавирусу
Есть ли преимущества у ИФА-теста перед тестом ПЦР? Наверное, самым главным является простота и скорость получения результатов. Экспресс-тест на антитела дает результат за 10–15 минут и, по сути, похож на экспресс-тест на беременность – наличие антител к коронавирусу там также демонстрируют две полоски.
Правда, есть важный нюанс: вместо мочи на тест на антитела к коронавирусу нужно капнуть кровью. Поэтому их вряд ли когда-либо возможно будет просто приобрести в аптеке и отнести домой.
Депутат Мосгордумы Михаил Тимонов демонстрирует, как у него берут кровь на анализ и как тест показывает положительный результат. .com/mtimonov
Однако и ПЦР-анализы также существуют в экспресс-форме – они занимают всего 30–40 минут. Кроме того, тест на антитела может «перепутать» коронавирус с другими родственными заболеваниями. Профессор Кирстен Дростен, руководитель отделения вирусологии берлинской университетской клиники Charite говорит:
«По моему опыту, количество ложноположительных составляет 3–4%. В холодное время года и сезон гриппа процент ложноположительных тестов будет выше. Ложные реакции могут быть вызваны антителами к одному из распространенных простудных коронавирусов».
Определенным преимуществом ИФА-теста является то, что для него берется кровь, чей состав по всему организму в плане антител однороден, в то время как ПЦР-мазок может быть взят «не из того места». Но в целом такая вероятность очень мала.
С другой стороны, как уже было сказано, антитела остаются в теле долгое время после болезни, поэтому анализ дает положительный результат и у человека, который уже выздоровел. Да, существуют две группы антител, на их основе можно судить, болен ли человек в данный момент, но и эта система не на 100% надежна.
Поэтому ИФА-тесты часто применяют, чтобы понять, какая часть населения в принципе переболела вирусом, сколькие обладают иммунитетом.
Так, крупное исследование в США показало, что антитела к COVID-19 есть у 13,9% из 3 000 протестированных жителей штата Нью-Йорк.
Это позволило предположить, что всего там уже переболели 2,7 миллиона человек, в то время как официально зараженных на порядок меньше – 263 754.
А вот с точки зрения определения болезни прямо сейчас медики все же считают более правильным искать сам вирус, а не антитела к нему. И уж совершенно точно нельзя сказать, что тест на антитела к коронавирусу чем-то принципиально лучше ПЦР-теста.
Источник: https://www.anews.com/p/128234780-test-na-antitela-k-koronavirusu-chto-ehto-komu-delayut-i-nuzhen-li-on-vam/
Анализ на ВИЧ методом ИФА: точность, достоверность

Инфекция, вызванная вирусом иммунодефицита человека, – серьезный диагноз. Ошибки при диагностике могут привести к плачевным последствиям. Анализ ИФА на ВИЧ – наиболее доступный метод исследования, но не во всех случаях он информативен.
Что такое ИФА
ИФА – иммуноферментный анализ. Задача метода ИФА – выявление антител к вирусу иммунодефицита в биологическом материале.
С помощью метода можно отследить присутствие в жидкости не самих вирусов, но только антител, вырабатывающихся в ответ на их присутствие. Иммуноферментный анализ широко используется при диагностике ЗППП.
Он помогает выявить ВИЧ и другие инфекции, передающиеся половым путем.
Существует несколько видов ИФА: прямой вариант, косвенный вариант, метод «сэндвича». В любом случае методика основана на определении наличия антител, которые служат индикатором проникновения чужеродного агента. Чтобы выявить эти «метки», биологический компонент обрабатывают ферментами.
Иммуноферментный анализ определяет антитела с точностью 96 – 98%, погрешность незначительна. Она составляет 2 – 4%.
Ифа – метод диагностики вич
ИФА анализ на ВИЧ – это первый этап диагностики. Антигенами вируса иммунодефицита являются протеины p24, p15, p17, p31 и гликопротеины gp 41, gp55, gp66, gp120, gp160.
Чтобы обнаружить вирусный белок, берут порцию крови из вены. Образец, направленный на исследование крови ИФА, обрабатывают иммуноферментными реагентами. Из крови выделяют сыворотку. Если в ходе исследования обнаруживаются антитела к ВИЧ, значит, в крови уже присутствует вирус.
Кровь сдают строго натощак. За 2 дня до анализа не рекомендуется есть жирную пищу и употреблять алкоголь. Следует за 14 дней прекратить прием противовирусных препаратов.
Преимущества метода:
- сравнительно небольшая стоимость;
- высокая стабильность реагентов;
- высокая чувствительность;
- короткий срок проведения;
- минимальное влияние человеческого фактора.
Современные тест-системы для ИФА производят по мировым стандартам. Это повышает точность метода.
Иммуноферментный анализ не всегда дает достоверные результаты. После попадания вируса в кровь начинается латентная (скрытая) стадия развития. Период, пока вирусы не начали размножаться, и антитела еще не сформированы, называется «время серонегативного окна».
Делать ИФА на этом этапе бессмысленно. Если заражение произошло, результат будет ложноотрицательным. Как быстро вирус себя обнаружит, зависит от того, какое количество опасных клеток попало в организм.
При незащищенном половом акте или переливании зараженной крови этот срок будет минимальным.
Для высокой достоверности ИФА на ВИЧ исследование проводят трижды. Сроки сдачи ИФА на вирус иммунодефицита человека:
- через 6 недель после вероятного контакта,
- через 3 месяца,
- спустя полгода.
ИФА 4 поколения на ВИЧ – метод, наиболее информативный на ранних сроках заражения. Его можно проводить уже через 1 месяц после предполагаемого инфицирования.
Тест на ВИЧ 4 поколения является дорогостоящим по сравнению с аналогом 3-го поколения. Поэтому в государственных медучреждениях он используется как дополнительный метод диагностики. Бесплатно проводится тест 3.
Если по его итогам однозначного ответа дать нельзя, пациента направляют на ИФА 4 поколения.
Важно! Сразу после инфицирования человек становится заразным. Он опасен для окружающих, даже когда еще не знает о своем диагнозе!
Если при ИФА выявлены антитела к антигенам ВИЧ, необходимо проводить дополнительные исследования. К таким относится полимеразная цепная реакция (ПЦР). Достоверность этого метода – 80%. С помощью ПЦР исследуют кровь, сперму и влагалищные выделения.
Биологическую жидкость расщепляют в медицинском реакторе, затем подвергают обработке ферментами. В итоге получают данные о том, какова концентрация клеток ВИЧ в жидкой среде.
Из-за большой погрешности (20%) при положительном результате дополнительно проводят иммунный блоттинг.
Следующий этап диагностики – тест Комбо (или иммунный блоттинг). Это высокочувствительное исследование (98% достоверности), которое проводят, если через 6 месяцев результаты ИФА неоднозначны.
Расшифровка результатов ИФА
Время расшифровки составляет от 24 до 48 часов. Если необходимо получить информацию срочно (требуется хирургическое вмешательство), расшифровку проводят за 2 часа. В провинциальных медицинских пунктах не всегда есть необходимые реагенты. Пробу берут по месту обращения, затем ее передают в областной центр. При таких обстоятельствах итог можно узнать через 1- 2 недели.
Результат иммуноферментного анализа может быть либо положительным, либо отрицательным; других вариантов нет.
Даже если при первичном и повторных ИФА итог был положительным, пациента нельзя признать ВИЧ-инфицированным. Возможна погрешность. Причины ложноположительного результата:
- хронические заболевания;
- длительные инфекционные заболевания;
- беременность.
Поэтому результат анализа должен быть уточнен дополнительными исследованиями.
Если при проведении иммуноблоттинга на ВИЧ результат положительный (реактивный), человек считается ВИЧ-инфицированным, а отрицательный тест значит, что он здоров.
Проводится еще тест на вирусную нагрузку. Этот показатель при ВИЧ характеризуется количеством вирусных частиц в единице крови (анализ определяет РНК-частицы вируса). Нормой считается количество от 5000 до 15000 клеток вируса в единице крови.
Если цифра находится в этих пределах, либо меньше, вирус неактивен. Даже в случае дальнейшего подтверждения позитивного ВИЧ-статуса человек не заметит перемен в состоянии здоровья долгое время (10 – 15 лет). Если нагрузка менее 20000 клеток, это близко к норме. Когда число вирусных клеток увеличивается, следует незамедлительно начинать противовирусную терапию.
Что делать при положительном ИФА
Отрицательный иммуноферментный анализ 3-го и 4-го поколения показывает с высокой достоверностью (98%), что человек здоров. Для подтверждения положительного ВИЧ-статуса проведения ИФА недостаточно.
Если при первом и повторных тестах в крови обнаружены антигены ВИЧ, человек получает направление на иммуноблоттинг. Когда в ходе исследований выясняется, что человек имеет ВИЧ-позитивный статус, ему следует обратиться к врачу. Он определит вирусную нагрузку и назначит терапию.
Клетки вируса со временем адаптируются к назначенным препаратам. Чтобы контролировать эффективность лечения, тест ИФА периодически повторяют.
Иногда иммуноблоттинг показывает ложноотрицательный результат. Крайне редко вирус иммунодефицита 6 месяцев (и более) не проявляет себя. Это возможно, если в кровь попало незначительное количество клеток вируса. В 0,5% от общего числа случаев диагностировать заражение удается лишь через год. В 99,5% в течение полугода после инфицирования при проведении ИФА получится достоверный результат.
Даже при проведении высокоточных исследований остается вероятность ошибки, составляющая 2%. Не следует забывать о человеческом факторе. Чтобы исключить вероятность ошибки, тест можно провести в 2-х разных учреждениях.
Источник: https://aids24.ru/diagnostika-vich/analiz-na-vich-metodom-ifa-tochnost-dostovernost
Что показывает и насколько информативен анализ крови на онкомаркеры?
Все больше внимания ученые уделяют такому разделу медицины, как онкология. Вызван такой интерес тем, что ежегодно число онкологических больных стремительно растет. Многие считают, что эта область медицины затрагивает только злокачественные опухоли, но это мнение ошибочно.
Онкология подразумевает изучение доброкачественных и злокачественных новообразований, а также этиологию их появления и развития, способы профилактики, лечения и диагностирования.
Параллельно с ростом заболеваемости у людей созревает вопрос о том, что же показывает анализ крови на онкомаркеры, и как расшифровать результаты.
Виды и значение онкомаркеров
Онкомаркерами называют специфические соединения белков (антигены), вырабатываемые клетками самого опухолевого образования либо клетками, расположенными в непосредственной близости рядом с ним.
Также организм может начать продуцировать белки в качестве ответной реакции на развитие опухолевого новообразования. Онкомаркеры значительно отличаются от здоровых клеток человека. Благодаря этому их можно выявить с помощью анализа на ранних стадиях развития.
Небольшое количество раковых клеток может быть обнаружено и в крови здоровых людей, но их значительное повышение является поводом для беспокойства.
Онкологические заболевания – обширная группа патологических нарушений. Новообразования способны поражать любые органы и системы человека в любом возрасте, как женщин, так и мужчин. Известно огромное количество форм и вариантов протекания онкологических патологий.
При появлении симптоматики, характерной для развития онкологии врач направляет пациента сдать анализ крови на конкретные антигены, соответствующие месту локализации.
Среди основных и дополнительных антигенов в зависимости от расположения новообразования выделяют:
- область головы и шеи — SCCA;
- желудок — РЭА, CA 19-9, CA 50, CA 72–4, дополнительно определяют CA 125;
- желчевыводящая система — антигены РЭА, CA 19-9, CA 50;
- легкие — CYFRA 21–1, РЭА, НСЕ, SCCA, дополнительно исследуют CA 72–4, MUC1, АФП, CA 15–3, 2МГ, TPS, ферритин;
- матка – РЭА, TPS, CA 15-3, CA 50, SCCA, в дополнение изучают антигены СА 19-9, MUC1, ХГЧ, СА 125;
- молочные железы – основные показатели РЭА, TPA, СА 15-3, СА 50, СА 549, MPA, дополнительные АФП, ХГЧ, ферритин, CA 125, CA 19-9;
- мочевой пузырь — CYFRA 21–1, РЭА, TPS и 2МГ;
- печень – основные антигены АФП, РЭА, CA 19-9, CA 50, ферритин, СА 125;
- пищевод – SCCA;
- поджелудочная железа – онкомаркеры РЭА, СА 19–9, СА 50, дополнительные показатели СА-125, НСЕ, ферритин, ХГЧ;
- простата – ПСА, ПКФ, CA 50, ферритин, дополнительно исследуют СА 15-3, MUC1;
- прямая кишка – РЭА;
- толстая кишка – РЭА, СА 19–9, СА 50, ферритин, а также как дополнительный показатель АФП;
- плацента – ХГЧ;
- фолликулярная карцинома щитовидной железы – ТГ, ТГ-антитела, MUC1, РЭА, ТРА, дополнительно проводят тест на НСЕ и ферритин;
- медуллярный рак щитовидной железы – кальцитонин;
- центральная нервная система – основной онкомаркер НСЕ, дополнительный ферритин;
- яички – АФП и ХГЧ, дополнительно ферритин;
- яичники — антигены СА 72–4, СА 125, CASA, АФП, ХГЧ, дополнительно исследуют СА 19–9, СА 15-3, РЭА;
- система кроветворения и лимфоидной системы — ферритин, НСЕ, 2МГ, сиаловые кислоты.
Некоторые показатели значимы при определении онкологических патологий сразу же нескольких органов и систем. При использовании онкомаркеров решают следующие задачи: раннее диагностирование новообразования, обнаружение метастазов и оценка качества лечения.
Норма и расшифровка основных показателей
Расшифровка результатов анализа крови предполагает не только сравнение их с нормой, но также сопоставлением с другими показателями и обследованиями.
Так, гормон ХГЧ, как онкомаркер, одновременно может быть повышен у женщин при патологиях плаценты и у мужчин при онкологии яичек. В таком случае для постановки точного диагноза требуется дополнительное обследование.
Рассмотрим подробнее основные исследуемые показатели, их нормы и причины отклонения.
СА-125 является онкомаркером онкологического поражения яичников. В норме составляет от 4,0 до 8,8* /л (от 0 до 30 МЕ/мл). Если значение превышает 35 ед/мл, то в 90 случаях из 100, рак яичников подтверждается. Рост концентрации более 30 ед.
возможно при злокачественных опухолях эндометрия или фаллопиевых труб у женщин, органов дыхательной системы и пищеварительного тракта.
В небольших количествах СА 125 определяется при: эндометриозе, адемомиозе, кисте и воспалении яичников, заболеваниях печени, перитоните.
РЭА – раково-эмбриональный антиген, продуцируемый стенками пищеварительного тракта плода при внутриутробном развитии. В связи со взрослением выработка постепенно прекращается.
При расшифровке результатов за норму принимают результат не выше 5 нг/мл. При повышении уровня более 20 нг/мл возможно онкологическое заболевание молочных желез, матки, яичников, простаты, легких, пищеварительного тракта.
Рост до 10 нг/мл возможен у курильщиков, при циррозе печение, полипах в кишечнике, туберкулезе.
ПСА – специфический белок, вырабатываемый простатой. Анализ крови на ПСА нужно сдавать всем мужчинам после 40 лет.
Норма в крови в зависимости от возрастной категории варьируется в границах от 0 до 4,5 нг/мл, допустимо значение 6,5 нг/мл для мужчин после 70 лет.
Если значение ПСА вызывает подозрения на патологическое нарушение, то требуется провести анализ на свободный ПСА (сПСА). Затем анализируют их процентное соотношение. ПСА повышается не только при онкологии, но и при аденоме простаты или после ее массажа.
АФП или альфа-фетопротеин – белок, вырабатываемый клетками и тканями пищеварительного тракта плода при внутриутробном развитии. В норме составляет до 10 нг/мл или 8 МЕ/мл.
Увеличение концентрации возможно при следующих патологиях: карцинома печени, метастазирование в ткани печени, онкологии органов пищеварительного тракта или дыхательных путей, новообразования в яичниках у женщин и яичках у мужчин.
Также АФП повышается при циррозе, гепатитах, у беременных женщин при развитии осложнений эмбриона, при почечной недостаточности.
Расшифровка дополнительных показателей
В условиях современных лабораторий возможно определение огромного количества онкомаркеров. Выше были рассмотрены наиболее распространенные из них. Также кратко нужно отметить не менее важные показатели, которые определяют при диагностике опухолевых процессов.
Например, СА 15-3 – антиген, продуцируемый молочными железами у женщин. Нормативное значение от 8,2 до 38 ед/л.
Онкомаркер важен при оценке эффективности лечения, а также при диагностике онкологии пищеварительного тракта и органов половой системы женщин (матки, яичников).
Определение антигена СА 19-9 необходимо при диагностировании опухолей пищеварительного тракта на начальных этапах, а также при новообразованиях молочных желез, яичников, матки, желчного пузыря и желчных протоков. При расшифровке за норму принимают результат от 0 до 37 ед/мл, уровень содержания более 40 МЕ/мл признается крайне высоким.
Онкомаркер СА 72-4 в норме составляет не более 6,9 ед/мл и обладает высокой информативностью при диагностике онкологии желудка. Также показатель важен при обследовании пациентов с опухолями в легких и яичниках.
Антиген CYFRA 21-1 – наиболее значимый онкомаркер при диагностировании злокачественных опухолей мочевого пузыря и немелкоклеточного рака легких. В норме уровень концентрации составляет до 3,3 нг/л.
Как правило, анализ проводят одновременно с РЭА и их значение рассматривают в совокупности.
Ферритин – неспецифический онкомаркер, используемый при диагностике злокачественных заболеваний крови, яичников, кишечника, простаты, легких, яичек, щитовидной, молочной и поджелудочной желез.
Важным показателем при диагностике заболеваний половой системы является ХГЧ (хорионический гонадотропин человека). В норме он не превышает 2,5 мМЕ/мл у мужчин и 5,3 мМЕ/мл у женщин.
Как основной показатель, ХГЧ рассматривают при диагностике онкологических процессов в яичниках и яичках в совокупности с АФП. При этом характерно их одновременное повышение.
В качестве дополнительного теста ХГЧ определяют при обследовании пациентов с подозрением на злокачественные опухоли матки, молочных желез, поджелудочной железы.
Анализы крови на онкомаркеры обладают высокой информативностью при соблюдении рекомендаций перед сдачей. Подготовка простая и заключается в исключении алкоголя, лекарственных препаратов, физических и эмоциональных нагрузок, а также в отказе от пищи в течение 8-10 часов.
Важно помнить, что отклонение результатов от нормы не всегда является показателем онкологии. Их изменение может быть спровоцировано естественными физиологическими процессами (смена менопаузы у женщин, беременность, менструация), воспалительными реакциями или инфицированием организма.
Расшифровку должен производить врач, так как важны не только показатели онкомаркеров, но и другие результаты обследований.
Источник: http://ProAnalizy.com/krov/onkomarkery/analiz-krovi-na-onkomarkery.html
Как выявляют пациентов, зараженных COVID-19 и насколько надежны российские тесты на коронавирус

https://www.znak.com/2020-03-17/kak_vyyavlyayut_pacientov_zarazhennyh_covid_19_i_naskolko_nadezhny_rossiyskie_testy_na_koronavirus
2020.03.17
Роспотребнадзор отчитался о том, что по состоянию на 15 марта в России проведено почти 110 тыс. тестов на коронавирус.
Эта цифра вызывает вопросы: наша страна оказалась среди лидеров тестирования, хотя российский метод определения болезни не опубликован на сайте ВОЗ, а скорость тестирования в нашей стране в шесть раз быстрее, чем у иностранцев, — это довольно подозрительно. Znak.
com попросил медицинского журналиста Даниила Давыдова объяснить, как устроены тесты на коронавирус и можно ли доверять данным Роспотребнадзора.
Как устроено тестирование на коронавирус в России и в мире
2 марта 2020 года Всемирная организация здравоохранения (ВОЗ) обновила временное руководство по лабораторной диагностике заболевания, которое называется «коронавирусная болезнь 2019», или COVID-19.
Согласно руководству ВОЗ, анализы на вирус SARS-CoV-2 должны проводиться:
- Методом полимеразной цепной реакции (ПЦР) с обратной транскрипцией. Это самый точный и надежный метод диагностики вирусной инфекции, который позволяет обнаружить даже очень небольшое количество генетического материала (РНК) вируса в биологическом материале человека. Предпочтительно брать мазок из ротоглотки или носоглотки, потому что в кале и крови вирусов меньше.
- В лаборатории с уровнем биологической безопасности 2 (BSL-2). Всего существует четыре уровня безопасности. На первом уровне требования минимальные, на четвертом — самые строгие. В лабораториях с уровнем безопасности BSL-2 исследуют микробов, представляющих умеренную опасность для сотрудников лаборатории и для окружающей среды.
Тестирование на коронавирус в КувейтеNie Yunpeng/XinHua
ПЦР-анализ с обратной транскрипцией на SARS-CoV-2 можно провести только в лабораторных условиях, потому что для него требуется набор реактивов и лабораторное оборудование. Для этого нужны:
- микроцентрифуга,
- мешалка,
- детекторный модуль ПЦР в реальном времени с реакционным модулем амплификатора.
На дому такой тест сделать нельзя, поэтому экспресс-тестов на основе ПЦР не существует.
27 февраля 2020 года сингапурские исследователи объявили, что разработали иммуноферментный анализ (ИФА) на антитела к SARS-CoV-2. На основе ИФА можно разработать в том числе и «домашние» экспресс-тесты на SARS-CoV-2. Однако пока это чисто экспериментальная разработка.
Но даже если в конце концов экспресс-тесты на основе ИФА и появятся, они будут уступать лабораторной ПЦР и в точности, и в скорости определения заражения вирусом.
ИФА-тест обнаруживает не генетический материал вируса, а антитела — иммунные белки, которые организм вырабатывает к вирусу. Чтобы организм успел выработать антитела, с момента заражения должно пройти около недели.
Если сделать ИФА-тест раньше, он не покажет заражения, даже если в организме у человека уже есть вирус SARS-CoV-2.
Xue Yuge/XinHua
Как делают анализы на коронавирус во всем мире
Где делают тест.
В Европе, Великобритании и Австралии тесты делают в любой лаборатории с уровнем безопасности BSL-2, в которой есть оборудование для ПЦР-реакции с обратной транскрипцией и реактивы, которые необходимы для поиска РНК вируса SARS-CoV-2.
В США тесты делают в лабораториях Центра по контролю и профилактике инфекционных заболеваний (CDC) и в государственных лабораториях общественного здравоохранения. Тест проводится в соответствии с протоколом, принятым в конкретной стране.
Принцип действия теста. В США и других странах для анализа берут мазок с задней стенки глотки, образец слюны или жидкости из нижних дыхательных путей (то есть мокроты).
Затем образец доставляют в лабораторию и выделяют из него рибонуклеиновую кислоту (РНК), содержащую геном вируса. Затем к смеси реагентов добавляют фермент, который превращает РНК в ДНК — это и есть обратная транскрипция.
После этого вирусную ДНК копируют миллионы раз и ищут в ней участок, соответствующий геному SARS-CoV-2. Если такой участок есть, анализ признают положительным.
Состав набора для анализа. Все зарубежные наборы для определения вируса похожи по составу. Для примера мы взяли американский набор «CDC 2019-Novel Coronavirus (2019-nCoV)», рассчитанный на 1 тыс. реакций:
- два набора «вирусных» праймеров и зондов — «кирпичиков», из которых будут собирать копии генома коронавируса, и флуоресцентных «меток», которые покажут, есть ли в образце разыскиваемый участок вирусного генома. В инструкции к набору указан объем и состав обоих наборов, предназначенных для поиска двух участков коронавирусного гена N: 2019-nCoV_N1, 2019-nCoV_N2;
- набор «человеческих» праймеров и зондов — он нужен, чтобы не перепутать человеческую РНК с РНК вируса: RP. В инструкции указан объем и состав набора;
- набор положительных и отрицательных контрольных образцов для двух участков коронавирусного гена N и для человеческой РНК. Контроль помогает понять, работает реактив или нет;
- подробная инструкция, в которой сказано, реактивы каких производителей можно взять для выделения РНК из биоматериала и для обратной транскрипции — то есть для «превращения» РНК в ДНК.
Точность. Тест способен обнаружить 0,3–3 копии вирусной РНК в микролитре (0,001 мл).
Сроки. 24–48 часов.
Сколько сделано анализов. По данным CDC, на 16 марта 2020 года в США на SARS CoV-2 было проверено: в лабораториях CDC — 4 тыс. 255 анализов; в 48 государственных лабораториях — 20 тыс. 907 анализов. Анализы начали делать 18 января 2020 года.
Цена. Тестирование оплачивает государство. Сдать анализ на SARS-CoV-2 в частной лаборатории за деньги нельзя.
Xue Yuge/XinHua
Как делают анализы на коронавирус в России
11 февраля 2020 года ФБУН ГНЦ ВБ «Вектор» Роспотребнадзора получил регистрационное удостоверение № РЗН 2020/9677 на тест-систему «Вектор-ПЦРрв-2019-nCoV-RG», предназначенную для выявления РНК коронавируса 2019-nCoV методом ПЦР. Эта информация была опубликована на сайте Роспотребнадзора.
Где делают тест. Согласно документу Роспотребнадзора «О требованиях к организации лабораторных исследований на новую коронавирусную инфекцию», проводить тест можно в лабораториях, у которых есть лицензия на работу с возбудителями инфекционных заболеваний человека и животных II степени потенциальной опасности.
Это соответствует уровню безопасности BSL-3. Пример микроба, с которым обычно работают в лаборатории BSL-3 — Mycobacterium tuberculosis, то есть бактерии, вызывающие туберкулез.
Получается, что в нашей стране для работы с коронавирусом лаборатории нужен почти что самый высокий уровень биологической безопасности из возможных — BSL-3. Это притом что большинство российских лабораторий, как и везде в мире, имеет уровень безопасности BSL-2. (Дополнение от 17.03.
2020, 18:27 мск: в этот фрагмент внесены изменения, уточнена информация об уровнях безопасности лабораторий.)
Во временных методических рекомендациях Минздрава по профилактике, диагностике и лечению новой коронавирусной инфекции 2019-nCoV написано, что все образцы биологических материалов «в обязательном порядке направляют в научно-исследовательскую организацию Роспотребнадзора или в Центр гигиены и эпидемиологии в субъекте Российской Федерации». Адреса лабораторий в рекомендациях не указаны. Из публикаций СМИ можно сделать вывод, что часть материалов для анализа отправляется в Новосибирск, где расположен «Вектор».
Наборы для тестов на коронавирус, произведенные «Вектором»НГС
Принцип действия теста. Как и за рубежом, анализ проводят методом ПЦР-реакции с обратной транскрипцией.
Состав набора для анализа. Опубликованное описание набора реагентов «Вектор-ПЦРрв-2019-nCoV-RG» выглядит так:
- реагент-1, прозрачная бесцветная жидкость, 0,70 мл, 1 пробирка;
- реагент-2, прозрачная бесцветная жидкость, 1,20 мл, 1 пробирка;
- положительный контроль (ПКО), прозрачная бесцветная жидкость, 0,20 мл, 1 пробирка;
- отрицательный контроль (ОКО), прозрачная бесцветная жидкость, 0,20 мл, 1 пробирка;
- эксплуатационная документация: инструкция по применению и паспорт.
Данные по составу реагентов не опубликованы.
Точность. ТАСС сообщает, что тест позволяет обнаружить 50–500 вирусных частиц в образце.
Сроки. ТАСС сообщает, что результат исследования может быть получен за 4–8 часов (в шесть раз быстрее, чем в США). По словам представителей «Вектора», результат можно получить даже за два часа. Скорее всего, срок такой маленький, потому что речь идет только о самом ПЦР-анализе — без выделения РНК.
Сколько сделано анализов. По данным Роспотребнадзора, на 15 марта 2020 года лаборатории Центра гигиены и эпидемиологии Роспотребнадзора в субъектах Российской Федерации выполнили 109 тыс. 939 анализов. Дата, когда начали делать анализы, на сайте Роспотребнадзора не опубликована. По данным производителя, российский тест поставляется в 15 крупнейших диагностических лабораторий страны.
Цена. Тестирование оплачивает государство. Сдать анализ на SARS-CoV-2 в частной лаборатории за деньги нельзя.
Xue Yuge/XinHua
Что не так с тестированием на коронавирус в России
- Мы не можем сравнить тест-систему «Вектор-ПЦРрв-2019-nCoV-RG» с зарубежными аналогами, потому что не знаем состав реагентов. Из-за этого мы не можем даже примерно предположить, насколько этот тест на самом деле точен и надежен.
- Российская тест-система «Вектор-ПЦРрв-2019-nCoV-RG» основана на том же принципе, что и зарубежные аналоги: это метод полимеразной цепной реакции (ПЦР) с обратной транскрипцией. Непонятно, почему в России срок получения результата почти в шесть раз меньше, чем за рубежом.
Впрочем, появлялись сообщения, что швейцарская компания Roche также выпустила тесты
, которые позволяют получить результат за четыре часа.
- В США со времени начала эпидемии провели 25 тыс. 162 теста. В России — 109 тыс. 939 тестов. Это в четыре раза больше. При этом в России, по данным «Вектора», исследования ведутся в 15 лабораториях, а в США — в 48 лабораториях. Непонятно, за счет чего тестирование в России идет настолько быстрее, чем в США.
- Неизвестно точно, в каких лабораториях делают анализ на геном вируса SARS-CoV-2 и где именно они находятся. Мы не знаем, с какой нагрузкой способны работать эти лаборатории и сколько времени нужно, чтобы доставить в них биологический материал пациентов.
- Даже если в России зарегистрируют иностранные тест-системы, предназначенные для выявления генома вируса SARS-CoV-2, обычные российские лаборатории с уровнем биологической безопасности BSL-2 все равно будут не вправе с ними работать. То есть результаты, полученные в лаборатории Роспотребнадзора, негде будет перепроверить. А если эпидемия распространится шире, к тестированию нельзя будет подключить частные лаборатории.
Хочешь, чтобы в стране были независимые СМИ? Поддержи Znak.com
Источник: https://www.znak.com/2020-03-17/kak_vyyavlyayut_pacientov_zarazhennyh_covid_19_i_naskolko_nadezhny_rossiyskie_testy_na_koronavirus






