Когда доминантного фолликула нет: почему и что делать

Если доминантного фолликула нет, то и зачатия не будет. Если зачатие не происходит более года регулярных попыток, впору говорить о бесплодии.
Бесплодием называют отсутствие на протяжении нескольких циклов лидирующего фолликула, внутри которого должна созревать яйцеклетка.
Почему не происходит развитие «доминанты», как правильно должен работать женский организм, и как избавиться от этой проблемы? Вопросов много. Но обо всем по порядку.
На фото показан доминантный фолликул. Бывает, что его просто нет, и он не производится от цикла к циклу.
Стадии развития фолликула
Еще у находящейся в утробе матери девочки закладывается определенное количество яйцеклеток. До начала менструации они неактивны. Затем фолликулы начинают расти и отмирать каждый месяц. Их развитие происходит поэтапно.
Стадии созревания фолликулов:
- Первая фаза (начало цикла). В этот момент развиваются несколько одинакового размера фолликулов.
- Вторая фаза — появление «лидера». Это происходит примерно на 8-10 день цикла. Один из структурных компонентов яичника становится больше остальных. Он и является лидирующим. Остальные фолликулы уменьшаются, и начинается их отмирание.
- Наступление овуляции (12-14 день). «Доминанта» становится максимального размера. Происходит разрыв, из нее появляется созревшая яйцеклетка. Вместо лидирующего фолликула образуется желтое тело, снабжающее женский организм в случае зачатия важным для поддержания беременности гормоном — прогестероном.
Появление лидирующего фолликула возможно на любом и даже обоих яичниках одновременно. Однако, обычно он созревает на правом.
Появление «доминанты» на обоих яичниках — частое явление, когда овуляции дополнительно стимулируется, а также при ЭКО или искусственной инсеминации.
Кстати, если доминантный фолликул образовался в обоих яичниках, у девушки есть шанс забеременеть и родить двойняшек или даже тройняшек. Но если у женщины «доминанта» не развивается, соответственно, овуляция и зачатие не происходят.
Проблему с появлением доминирующего фолликула можно выявить при помощи ультразвуковой диагностики.
Какое обследование назначают
Отсутствие «доминанты» — не всегда признак болезни. У любой здоровой представительнице слабого пола случаются периоды, когда фолликул не формируется. Нормой считаются ановуляторные циклы 3-4 раза ежегодно. Яичники как бы «уходят в отпуск».
У женщин после 30 лет таких периодов с каждым годом становится больше. При раннем климаксе, наступившим раньше 45 лет, яйцеклетки «засыпают» чаще. Хотя большинство женщин этого возраста зачатие не планируют, специалисты рекомендуют не оставлять без внимания изменения в организме. Гинекологи нередко предлагают пациенткам избавиться от проблемы с помощью гормональной терапии.
Если у женщины детородного возраста имеются данные отклонения, это свидетельствует о патологии. В этом случае лечение обязательно. О причинах неразвивающегося доминирующего фолликула лечащий врач сможет рассказать только после проведения исследований.
Обследование состоит из:
- осмотра гинекологом;
- гормонального исследования крови. Оно поможет узнать уровень необходимых для правильной работы женского организма гормонов на разных этапах цикла;
- УЗИ-диагностики. Процедуру отслеживания работы фолликулов называется фолликулометрией. Диагност наблюдает за процессом работы яичников на протяжении всего менструального цикла. Процедура повторяется в течение ряда циклов.
Для гинеколога важно знать длину цикла. Если он чересчур длинный или, наоборот, слишком короткий, это может свидетельствовать о нарушении работы яичников. Отсутствие «доминанты» нередко связано с изменением уровня гормонов в организме женщины. Для правильного развития фолликулов необходим определенный уровень нескольких гормонов.
А именно:
- Лютеотропного.
- Фолликулостимулирующего.
- Эстрогена.
- Прогестерона.
Все они важны на определенных этапах созревания яйцеклетки. Когда этих гормонов в организме не хватает, либо они распределены неправильно, то «доминанта» не развивается.
Дли выявления причин отсутствия доминантного фолликула необходимо сдать кровь на определение количества гормонов.
Поведения фолликула при нарушениях в организме
Причин отсутствия либо неправильного развития «доминанты» несколько. Однако, исход один — овуляция не наступает. Патологическое изменение в организме может привести к тому, что фолликул будет вести себя «неправильно». О том, что может произойти при ненормальном его поведении — далее.
Возникновение персистирующего фолликула
Нехватка лютеинизирующего гормона или прогестерона может привести к развитию не доминантного фолликула, а персистирующего. Наблюдается его рост.
Однако, достигая максимального размера, «доминанта» не разрывается в нужный момент. Яйцеклетка остается внутри фолликула.
Один из признаков персистенции — «доминанту» видно на диагностики на протяжении всего периода менструации, а иногда даже после нее.
Другие характерные черты персистенции:
- нет желтого тела;
- повышенный уровень эстрогена в организме;
- показатель прогестерона, наоборот, снижен;
- отсутствие жидко за маточной полостью.
Существуют также другой вариант поведения фолликулов — отсутствие их роста вообще. Такой период для яичников называются «спящим».
Регресс роста фолликулов
Еще одна разновидность отклонения от нормы — медленное созревание и остановка роста фолликулов в определенный момент развития. Далее они начинают «портиться». Другой вариант ненормального поведения — доминирующий фолликул развивается, но не вырастает до необходимого размера к овуляции. При этом гормональное исследование крови отклонений от нормы не покажет.
Образование фолликулярной кисты
На картинке показана фолликулярная киста левого яичника.
Фолликулярная киста возникает в том случае, если «доминанта» продолжает рост, не выпускает яйцеклетку, соответственно, и овуляция не наступает. Причиной появления доброкачественного образования чаще всего является изменения количества гормонов в женском организме.
Но есть и другие факторы, влияющие на появление кисты.
Вот некоторые из них:
- Наличие хронических заболеваний;
- Отсутствие регулярной половой жизни;
- Частые аборты или выкидыши;
- Психические расстройства у женщины.
Повлиять на появление патологического изменения также могла хирургическая операция, проведенная на органах мочеполовой системы. Наличие фолликулярной кисты влияет на регулярность и длительность менструального цикла.
Киста может образоваться на желтом теле. Это происходит в том случае, если после разрыва фолликула образовалось слишком много жидкости (она образуется всегда, но не в большом количестве) или в ней содержится кровь.
При обнаружении фолликулярной кисты не стоит волноваться — специальное лечение не требуется. Образование исчезает самостоятельно через несколько циклов, а если наступила беременность — после первого триместра.
Лечение при отсутствии доминирующего фолликула
Не растущий доминантный фолликул наблюдается у пациенток с воспалительными заболеваниями органов мочеполовой системы.
Постоянные стрессы, депрессии, аборты — все это тоже может стать причиной неправильного развития или отсутствия вообще «доминанты».
Врач назначает препараты, чтобы восстановить нормальную работу яичников, только после проведения комплексной диагностики. Нередко проблема решается при помощи гормональной терапии.
Клостилбегит — препарат, часто назначающийся гинекологами женщинам, которые планируют завести малыша. Средство весьма популярно в России, но принимать его следует строго по указанию лечащего врача.
Клостилбегит имеет множество противопоказаний и подходит не всем девушкам. Впрочем, любой гормональный препарат, принимающийся бесконтрольно, может навредить женскому организму, а не укрепить его.
Принимать любые гормональные препараты без назначения ни в коем случае нельзя!
Для улучшения работы репродуктивной системы также принимают фолиевую кислоту и поливитамины. Подбираются препараты индивидуально, как и их дозировка. Врач учитывает возраст пациентки и ее общее состояние здоровья.
Вопросы специалисту
На вопросы отвечает практикующий акушер-гинеколог Наталья Юрьевна.
- Пропила курс Циклодинона для регулирования слишком короткого менструального цикла. Он стал длиннее, но теперь после менструации испытываю сильное недомогание. Диагностика рост доминантного фолликула не показала. Что нужно сделать? Ответ: Необходимо углубленное обследование, в том числе и гормональное исследование крови в определенные дни цикла. Также необходима консультация эндокринолога.
- После четырех лет приема Регулона не могу забеременеть, хотя прекратила пить препарат более 6 месяцев назад. Доминантный фолликул не развивается, цикл чересчур длинный. Как быть? Ответ: Необходимо обратиться к гинекологу-эндокринологу и сдать анализы на гормоны. После исследования врач назначит лечение для восстановления работы яичников.
- Возможна ли беременность, если фолликул растет, а ближе к овуляции уменьшается в размере? Ответ: Это признак дисфункции яичников. Вам и вашему партнеру необходимо пройти обследование. Вам — на количество гормонов в крови (пролактина, инсулина, половых и щитовидной железы), партнеру — спермограмму. На основании результатов врач назначит лечение.
- Может ли прием Утрожестана в период с 16 по 25 день цикла быть причиной образования фолликулярной кисты? Подобная проблема возникала и раньше, и без лечения образование не исчезало. Ответ: На фоне приема препарата во 2 фазе цикла киста яичников не должна формироваться. При наличии кист любая стимуляция яичников запрещена. Обратитесь к лечащему врачу для назначения лечения. Необходимо наблюдение за патологическим изменением.
Не всегда назначение сильнодействующих препаратов при отсутствии доминантного фолликула обосновано. Следует помнить, что чем эффективнее средство, тем выше риск возникновения побочных эффектов.
Поэтому, прежде всего женщине с такой проблемой необходимо найти квалифицированного врача, который может аргументировать назначение тех или иных лекарственных средств. Залогом успеха будет адекватное определение причины нарушения овуляции.
Большинство пациенток отмечали положительную динамику после приема витаминов и фолиевой кислоты.
Краткий итог
Источник: https://ekobesplodie.ru/besplodie/kogda-dominantnogo-follikula-net-pochemu-i-chto-delat
Что делать, если не растет эндометрий: основные причины, какая должна быть нормальная толщина, методы лечения и профилактики
Внутренняя слизистая оболочка матки называется эндометрием. Половые гормоны позволяют контролировать состояние слизистой оболочки матки, поэтому истончение этого слоя зачастую возникает в результате изменений в гормональном фоне. При наличии такой патологии, многим женщинам становится интересно, какие способы лечения позволят справится с этой проблемой.
Причины и признаки тонкого слоя эндометрия
В разные дни менструального цикла наблюдается изменение в толщине слизистого слоя матки. Именно эстрогены в большей степени несут ответственность за состояние эндометрия.
Что это такое? Это половые гормоны женщины, которые зачастую вырабатываются яичниками, с их помощью наблюдается стимуляция роста слизистой оболочки матки, они регулирую процесс овуляции и созревания яйцеклетки, кроме того позволяя оказать расширяющее сосуды действие. Именно они способны оказать воздействие на толщину эндометрия.
В том случае, если эстрагона в организме мало, то наблюдается снижение толщины эндометрия, в результате чего женщина не способна забеременеть. Но даже если чудом удалось забеременеть, всегда есть высока вероятность того, что беременность закончится раньше срока, то есть случится выкидыш.
При наличии такой патологии, у женщины зачастую наблюдаются такие симптомы:
- Невозможность зачать ребенка либо сохранить беременность;
- Нерегулярное наступление месячных;
- Месячные могут быть либо слишком обильными, либо наоборот очень скудными, мажущими.
Если причиной тонкого эндометрия стала именно нехватка в организме эстрогенов, то зачастую женщину беспокоят симптомы, напоминающие менопаузу:
- В суставах и мышцах появляются болезненные ощущения;
- Резко меняются показатели артериального давления;
- Горячие приливы и потливость;
- Болезненные ощущения во время занятий сексом в результате малого количества вырабатываемой секреции;
- Пониженное либидо;
- Неожиданные перепады в настроении, плаксивость, депрессии;
- Бессонница;
- Боли в голове.
В том случае, если вы заметили у себя такого рода симптомы, необходимо сразу показаться врачу, лучше если это будет гинеколог-эндокринолог. Чтобы пройти обследование придется сделать УЗИ. С его помощью можно точно определить толщину эндометрия на разных фазах цикла. Кроме того, определить концентрацию в организме эстрогенов поможет сдача анализа крови.
Если у женщины имеется недостаточность внутриматочного эпителия, то есть вероятность наличия множественных травм.
В данном случае имеются введу аборты, при этом нет никакого значения каким именно путем была проведена манипуляция: путем выскабливания или использования медикаментозных препаратов, так как эндометрий повреждается в любом случае.
В некоторых случаях, только один сделанный аборт может стать причиной нарушения толщины слизистой оболочки. Также причиной возникновения подобного рода проблем могут быть разнообразные инфекционные заболевания половой системы, особенно в случае их перетекания в хроническую форму.
При этом у эндометрия пропадает чувствительность к эстрогенам, что приводит к нарушению его нормального роста, использование в этом случае лечения народными способами не принесет никаких результатов.
При этом совершенно любая инфекция может оказаться причиной того, что у женщины в половых органах начнутся хронические воспалительные процессы.
Это могут быть венерические заболевания, которые вовремя не удалось пролечить тщательным образом, также длительные воспалительные процессы вызывает условно патогенная микрофлора на фоне ослабленной иммунной системы.
Зачастую в таком случае единственным лечением оказывается прием гормонов. После проведения тщательного обследования доктор может назначить индивидуальную дозировку для каждой женщины. При заместительном лечении назначаются синтетические заменители эстрогенов. Одним из таких препаратов является Дивигель, который назначается женщинам во время менопаузы.
Прием многих гормональных препаратов зачастую разрешается в домашних условиях, однако в любом случае нужно регулярно ходить на осмотр к гинекологу, чтобы исключить возможных осложнений. Именно врач способен определить продолжительность приема таких лекарственных средств, поэтому назначать или отменять прием препаратов самостоятельно является запрещенным.
Буквально все представительницы прекрасного пола задаются вопросом, каким образом можно осуществить лечение с использованием средств народной медицины. В первую очередь рекомендуется взглянуть на фитоэстрогены – вещества имеющие растительное происхождение.
Они очень напоминают эстрадиолы, поэтому их прием позволяет достигнуть эффекта, который схож с гормонами, увеличивая при этом толщину эндометрия. Большое содержание фитоэстрогенов отмечается в сое, а также остальных продуктов, используемых для ее приготовления: зерновых культур, бобовых. Говоря про натуральные источники гормонов нельзя не отметить семена льна и льняное масло.
Чтобы увеличить толщину эпителия матки рекомендуется применять эти продукты внутрь. Также фитоэстрогены находятся в молочных продуктах.
Принято считать, что также отвары из разных трав и настои могут позволить увеличить толщину слизистой оболочки матки. В этом случае рекомендуется принимать кровохлебку, боровую матку и ромашку.
При этом необходимо понимать и то, что одними только народными средствами вы не сможете привести в норму гормональный фон, а также справиться с возможными хроническими заболеваниями.
Говоря про данную методику, необходимо отметить, что она в большей степени является дополнительным средством к медикаментозной терапии, которая в обязательном порядке должна быть назначена врачом после сдачи необходимых анализов.
Чем может быть опасен тонкий слой эндометрия в матке?
Эндометрий представляет собой внутреннюю слизистую оболочку, выстилающую полость матки, и предназначен для выполнения репродуктивной функции. В строении эндометрия выделяют два слоя:
- базальный — не теряется в ходе менструального цикла и является основой для развития функционального слоя;
- функциональный — ткань, чувствительная к гормональному фону. Именно этот слой предназначен для имплантации оплодотворенной яйцеклетки в полость матки. Кроме того, во время вынашивания ребенка, функциональный эндометрий входит в состав плаценты, поставляя кислород и все необходимые для эмбриона питательные вещества. Ежемесячно данный слой эндометрия претерпевает множество циклических изменений, сначала нарастая, а затем отторгаясь, что влечет за собой наступление менструации. Если же, в силу различных причин, эндометрий не нарастает до определенной толщины, то это может негативно отразиться на возможности женщины забеременеть и выносить ребенка.
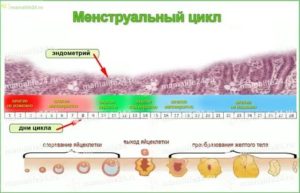
Какая должна быть нормальная толщина эндометрия?
Как уже было сказано ранее, у здоровой женщины толщина эндометрия в течение месячного цикла постоянно меняется, варьируясь в определенных пределах:
- в первые два дня менструации показатели должны быть в пределах 5-9 мм;
- на 3-4 день толщина эндометрия немного падает до 3-5 мм;
- в фазе ранней пролиферации (5-7 день цикла) толщина снова возрастает до 6-9 мм;
- 8-10 день представляет фазу средней пролиферации с толщиной эндометрия 8-10 мм;
- фаза поздней пролиферации (11-14 день) характеризуется дальнейшим ростом эндометрия до пределов 9-13 мм;
- во время ранней секреции, приходящейся на 15-18 день цикла, толщина функционального слоя должна варьироваться в пределах 10-13 мм;
- в фазе средней секреции (19-23 день цикла) эндометрий все еще продолжает расти, но уже не так интенсивно, его значение составляет 10-14 мм;
- на 24-27 день цикла припадает фаза поздней секреции, а это значит, что толщина эндометрия начинает постепенно спадать, готовясь к отторжению. Оптимальное значение в это время составляет 10-13 мм.
Наблюдать за трансформацией эндометрия можно при помощи УЗИ органов малого таза. При этом обследование следует проводить с определенной периодичностью в течение одного месячного цикла.
Помимо этого, специалист может порекомендовать анализ крови на количество прогестерона, а также ЛГ и ФСГ. Кровь в этом случае необходимо сдавать в промежутке между 20 и 22 днем месячного цикла, что позволит получить наиболее достоверный результат.
В некоторых случаях в качестве исследования проводится биопсия — взятие образца ткани слизистой матки для дальнейшего его обследования.
Можно ли забеременеть, если тонкий эндометрий?
Однако в таких случаях значительно возрастает риск ее самопроизвольного прерывания в первом триместре. Если же беременность сохраняется, то женщина может страдать от сильного токсикоза, у нее могут периодически открываться кровотечения, а со временем развиться слабость родовой деятельности или другие осложнения.
С наступлением беременности эндометрий продолжает постепенно расти, достигая 20 и более миллиметров.
В большинстве случаев именно это состояние, обнаруженное посредством УЗИ, позволяет врачу сделать предположение о наступлении беременности.
Если же зачатие произошло, а эндометрий остается ниже пределов нормы, то врачи могут настоять на госпитализации пациентки, поскольку такое состояние грозит прерыванием беременности.
Следует также отметить и влияние толщины эндометрия при планировании процедуры искусственного оплодотворения. В этом случае шанс на успешную имплантацию эмбриона крайне мал, всего 15%, поэтому большинство специалистов склоняются к отказу от заведомо неэффективной манипуляции.
Какая диагностика определяет толщину эндометрия?
При подозрении на недостаточную толщину эндометрия пациентке рекомендуют пройти следующие обследования:
- УЗИ органов малого таза, которое проводится с периодичностью раз в несколько дней, и позволяет определить динамику роста эндометрия;
- общие анализы крови и мочи;
- биопсию эндометрия для проведения дальнейшего микроскопического исследования полученных образцов ткани;
- анализ крови для определения уровня половых гормонов.
Благодаря этим исследованиям можно увидеть патологические нарушения в росте эндометрия и причины, которые спровоцировали такое состояние.
Терапевтические мероприятия, необходимые для нормализации толщины эндометрия, подбираются специалистом индивидуально в каждом конкретном случае, в зависимости от причин патологии.
Если истончение эндометрия произошло в результате гормонального сбоя, то при наступлении беременности таким пациенткам проводится обязательная гормональная терапия, направленная на повышение уровня гормона прогестерона, по схеме, которую определяет лечащий врач.
Если гипоплазия эндометрия возникла на фоне воспалительных процессов в органах репродуктивной системы, то лечение в первую очередь направляется на купирование очага воспаления. Тяжелые патологии нуждаются в оперативном вмешательстве, в результате которого производят выскабливание эндометрия.
После этого назначаются гормональные препараты, благодаря чему слизистая матки приобретает оптимальную толщину. Проблемы с кровотоком в органах малого таза предполагают применение альтернативной медицины, например, натуропатии или физиотерапии.
Источник: https://rdbkomi.ru/zhenskoe-zdorove/chto-delat-esli-ne-rastet-endometrij-vozmozhnye-prichiny-i-metody-lecheniya.html
Нет доминантного фолликула в яичниках: почему он не растет и не созревает
Зачатие происходит благодаря овуляции. Ее обеспечивает один лидирующий фолликул, в недрах которого созревает яйцеклетка. Если доминантного фолликула нет на протяжении нескольких циклов, это свидетельствует о бесплодии.
Как развивается «доминанта», почему в некоторых случаях ее нет, читайте в нашей статье.
Созревание фолликула: как это должно быть
В яичниках каждой девочки еще в период внутриутробного развития закладывается определенное количество яйцеклеток. До полового созревания они находятся в «спящем» состоянии, а с началом менструального цикла начинают свое функционирование.
Рост и отмирание фолликулов, в которых развивается яйцеклетка, происходит ежемесячно. При этом фолликулярное развитие проходит несколько этапов.
В начале цикла начинается рост нескольких фолликулов, которые имеют одинаковый размер.
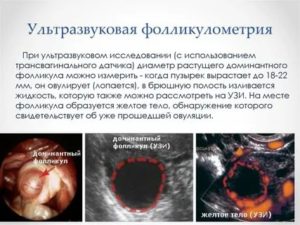
Однако примерно на 9 день цикла среди них начинает отчетливо выделяться лидер: фолликул, который значительно превышает другие по размерам (его еще называют граафов пузырек). Его диаметр может достигать 15 мм.
С момента выделения доминанты остальные фолликулы начинают регрессировать, то есть уменьшаться в размерах и постепенно отмирать.
Овуляция
Примерно на 14 день цикла доминанта достигает своих максимальных размеров (от 18 до 24 мм) и разрывается, «выпуская» из себя созревшую яйцеклетку. Наступает овуляция.
На месте лопнувшего доминантного фолликула начинает образовываться желтое тело. Его задача – в случае удачного зачатия снабдить организм женщины необходимым для беременности гормоном – прогестероном.
Доминанта может развиваться на любом яичнике. Хотя чаще всего его наблюдают на правом. Нередки случаи развития доминантного фолликула и на обоих яичниках.
В основном это происходит после стимуляции овуляции или при искусственном оплодотворении. В этом случае велики шансы зачатия двойни или тройни.
Если же на УЗИ выявлено, что в яичниках женщины нет доминантного фолликула, овуляция, а следовательно и зачатие наступить не могут.
Дополнительные обследования
Ановуляторные циклы, когда доминанта не развивается, происходят несколько раз в год у каждой здоровой женщины. Подобное явление не является патологическим. В эти периоды яичники «отдыхают».
К тому же после 30 лет наблюдается медленное, но неуклонное увеличение ановуляторных циклов. Ранний климакс, наступивший до 45 лет, также гарантирует частые ановуляторные циклы. Несмотря на то, что женщины в этом возрасте редко планируют беременность, гинекологи считают, что данные отклонения нельзя оставлять без внимания и назначают соответствующую гормональную терапию.
Если подобные нарушения фиксируются у молодых женщин детородного возраста ежемесячно, это свидетельствует о патологических изменениях, которые требуют обязательного лечения.
Почему фолликул не растет или не в состоянии «выпустить» зрелую яйцеклетку к моменту овуляции, ответить сможет только лечащий врач после ряда исследований:
- Осмотр на гинекологическом кресле;
- Анализ крови для выявления уровня важных гормонов на разных этапах менструального цикла;
- Фолликулометрия – процедура УЗИ-диагностики, во время которой ежемесячно отслеживается весь процесс работы яичников в течение менструального цикла.
Гинеколог обращает внимание и на длину менструального цикла. Слишком большой или короткий цикл часто является свидетельством нарушения овуляции.
Чаще всего отсутствие доминанты связано с нарушением гормонального фона. На процесс правильного развития фолликулов влияет несколько гормонов: лютеотропный, фолликулостимулирующий, эстроген и прогестерон. Каждый из этих гормонов важен на определенном этапе созревания яйцеклетки. Их недостаточное количество или неправильное распределение приводит к проблемам с созреванием доминанты.
Как ведет себя фолликул
Причин, по которым доминирующего фолликула нет или его развитие патологически изменено, несколько. Но в любом случае при этих нарушениях овуляция не наступает. Рассмотрим, как именно может повести себя “неправильный” фолликул.
Персистенция
Если у женщины наблюдается нехватка ЛГ или прогестерона, вместо доминантного развивается персистирующий фолликул.
Развитие фолликула достигает нужного для овуляции размера, но он не может разорваться, выпустив яйцеклетку. Следовательно, она так и остается в его теле.
Характерной особенностью персистенции является способность доминанты сохраняться на яичнике в течение всего период менструального цикла. Более того, ее часто фиксируют даже после окончания менструации.
Признаки развития персистирующего фолликула:
- Желтое тело отсутствует;
- Количество эстрогенов повышено;
- Количество прогестерона понижено;
- Отсутствие жидкости за маточной полостью.
«Спящие» яичники
Фолликулы не созревают, они не растут вообще, поэтому овуляции не может быть.
Нарушение роста фолликулов
В этом случае они плохо созревают, и останавливаясь на определенной фазе развития, начинают регрессировать. Или же доминанта успешно развивается, однако не достигает нужных размеров к овуляционной фазе. Анализ крови на гормоны при этом будет соответствовать норме.
Киста яичника
Если доминантный фолликул продолжает расти, не выпуская яйцеклетку, он порождает фолликулярную кисту. Это доброкачественное образование появляется, если отсутствует овуляция. Причиной такого патологического изменения является гормональный сбой, который чаще всего происходит из-за дисфункции коры головного мозга. На появление фолликулярной кисты также влияют следующие факторы:
- Неполноценное питание;
- Заболевания в хронической форме;
- Нерегулярные интимные отношения;
- Расстройства психики;
- Частые прерывания беременности;
- Хирургическое вмешательство при заболеваниях мочеполовой сферы.
Фолликулярная киста способна влиять на регулярность и длительность менструального цикла.
Кистообразное изменение может появиться и на месте образования желтого тела. После лопнувшего фолликула всегда остается жидкость. Если ее количество превышает норму или содержит в себе кровь, на желтом теле появляется киста.
В большинстве случаев такие кистообразные изменения не нуждаются в специальном лечении. Они исчезают самостоятельно через 2-3 цикла, а в случае наступившего зачатия – к началу второго триместра.
Какое лечение назначают, если нет доминанты
Проблемы отсутствующих доминантных фолликулов чаще всего касаются женщин, у которых диагностированы воспалительные заболевания мочеполовой сферы. Длительные стрессы и депрессивные состояния, аборты также приводят к нарушениям созревания доминантного фолликула.
Что делать, чтобы восстановить правильную работу яичников, расскажет гинеколог после комплексной диагностики, о которой мы говорили выше. Чаще всего назначается терапия гормонами.
Гинекологи часто назначают клостилбегит при планировании беременности. Этот препарат популярен в России, однако использовать его нужно с большой осторожностью и только под контролем лечащего врача: медикаментозное средство имеет множество противопоказаний. К тому же некоторым пациенткам использовать его категорически запрещено.
Следует помнить, что любые сильнодействующие гормональные препараты при бесконтрольном приеме могут скорее навредить здоровью, чем помочь. Поэтому самолечение в данном случае недопустимо.
Для поддержания репродуктивной системы также назначают прием фолиевой кислоты и поливитаминов. При этом подбор препаратов и дозировка подбирается индивидуально, в зависимости от возраста и общего состояния здоровья женщины.
На консультации у гинеколога
На вопросы пациенток отвечает акушер-гинеколог Елена Артемьева.
– Мне 24 года. Не разу не была беременна. Менструации скудные, цикл 20 дней. Четыре месяца пила Циклодинон (назначил врач), цикл стал длиннее. Но теперь в конце цикла чувствую сильное недомогание. На УЗИ яичников не увидели доминантных фолликулов. Как это вылечить? Обязательно ли пить гормоны? Боюсь растолстеть на фоне гормонального лечения.
– Нужно пройти углубленное обследование. Вам придется дважды сдать кровь на гормоны: на пятый-седьмой и двадцатый-двадцать третий день цикла. На какие конкретно гормоны сдавать анализы, вам сообщит ваш гинеколог. Обязательно побывайте у эндокринолога, пройдите обследование, чтобы исключить патологию щитовидной железы и гипофиза. Возможно, придется сделать МРТ головного мозга.
В зависимости от результатов будет назначено лечение. Возможно, понадобится стимуляция гормональными препаратами для роста доминантных фолликулов и овуляции. В большинстве случаев они не вызывают резкого увеличения веса, не переживайте.
– Я четыре года пила Регулон, отменила полгода назад. Беременность не наступает. Цикл 34-36 дней. На УЗИ не увидели доминантного фолликула и желтого тела. Я смогу забеременеть?
– В норме после оральных контрацептивов овуляция восстанавливается в течение 2-4 месяцев. Ваш случай – не норма.
Нужно обратиться к эндокринологу или лучше к гинекологу-эндокринологу и исследовать гормональный профиль, в частности нужны анализы на инсулин, пролактин, ТТГ, а также «женские» гормоны. После обследования вам назначат лечение.
Сможете ли забеременеть? Почему нет, если восстановится овуляция и нормальный цикл? В большинстве случаев гормональные нарушения можно скорректировать.
– Два года не могу забеременеть. Может ли быть такое, что фолликул сначала вырос до 8 мм (на 7 день цикла), а потом, на 11 день цикла, стал меньше – 6 мм. Это результат моей фолликулометрии…
– Это признак дисфункции яичников. Сдайте анализы на гормоны (половые, щитовидной железы, инсулин, пролактин). В зависимости от результатов вам назначат лечение. Мужу тоже важно обследоваться (вообще обследование пары всегда начинают с подтверждения фертильности мужчины). Пусть он сделает спермограмму.
Источник: https://MyZachatie.ru/zhenskie-zabolevaniya/dominantnogo-follikula-net.html
Фолликул есть, а овуляции нет: каковы причины отсутствия и нарушения роста, а также поговорим о персистенции, спящих яичниках и кисте
Процесс фолликулогенеза с последующей овуляцией – неотъемлемая часть гормональных изменений женщины репродуктивного возраста. В гинекологической практике существует множество ситуаций, когда доминантный фолликул созревает, а овуляция так и не происходит.
Если говорить более просто, то «граафов пузырек» просто не лопается, а продолжает прогрессировать или оставаться в неизменном состоянии. Подобная клиническая картина является патологией, у которой есть свои причины возникновения. В таком случае врач должен провести детальную диагностику пациентки, чтобы разработать план лечения и выяснить этимологию заболевания.
Этапы развития
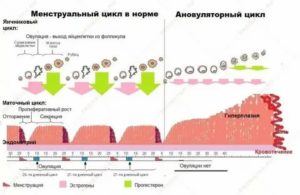
Фолликул – это небольшая капсула, которая располагается на левом и правом яичнике. С момента первой отслойки эндометрия (месячные) фолликулы начинают прогрессировать в размерах. Это физиологическая норма, которая говорит в пользу репродуктивного здоровья женщины.
Именно по этой причине первая фаза менструального цикла называется «фолликулярной», так как именно в первые 11-16 дней активизируется процесс фолликулогенеза. После овуляции капсулы естественным образом отмирают, регрессируют, а доминантный фолликул вообще исчезает, превращаясь в желтое тело.
Тем не менее процесс роста фолликула в первую фазу можно наглядно представить таблицей. Стоит помнить, что это только среднестатистические цифры, которые актуальны для менструального цикла в 28 дней. Если он короче или длиннее, то размеры фолликулов будут распределяться немного иначе.
| День менструального цикла | Размер фолликула |
| 1-4 | 1-3 мм |
| 5 | 5-6 мм |
| 6 | 6-7 мм |
| 7 | 7-8 мм |
| 8 | 9 мм |
| 9 | 10-12 мм |
| 10 | 12-14 мм |
| 11 | 14-16 мм |
| 12 | 16-18 мм |
| 13 | 18-20 мм |
| 14 (день овуляции) | 20-22 мм |
«Граафов пузырек» увеличивается в диаметре с каждым днем на 1-2 мм, что обусловлено гормональной активностью. На 11-16 день он переполняется жидкостью и фиксируется на УЗИ в размерах от 18 до 22 мм.
При подобном диаметре капсула в идеале разрывается, но такой циклический процесс происходит не всегда. В случае патологий фолликулы могут созревать неправильно, а это в свою очередь блокирует овуляцию.
Причины отсутствия овуляции
Если «граафов пузырек» не лопнул, то овуляция невозможна. Такая клиническая картина является следствием патологических процессов, среди которых выделяют следующие состояния и диагнозы:
- Фолликулярная киста.
- Персистенция.
- Лютеинизация.
- Гиперпролактинемия.
- Дисфункция яичников гормонального генеза.
- Заболевания гипофиза, гипоталамуса.
- Нарушения работы щитовидной железы.
- Стресс.
- Голодание.
- Прием КОК.
Причину ановуляции должен устанавливать только врач, назначая необходимые анализы и диагностические процедуры (УЗИ). Самостоятельно и «на глаз» лечение не назначается, так как каждый клинический случай индивидуален.
Последствия
Последствия ановуляции и не исчезающего фолликула напрямую зависят от причины, повлекшей такие патологические изменения. Если всему виною стресс и голодание, то организм достаточно быстро восстанавливается после устранения провоцирующих факторов.
В остальных случаях последствия могут разные:
- Рост фолликулярной кисты.
- Разрыв кистозного образования (перитонит).
- Появление доброкачественных или злокачественных опухолей.
- Дисфункция яичников.
- Прогрессирование патологий гипофиза, гипоталамуса.
- Бесплодие.
- Развитие гинекологических заболеваний (эндометриоз, поликистоз).
Подобный исход возможен только в том случае, если пациентка пренебрегает лечением и не обращается к врачу.
СПРАВКА! Фолликулярная киста размером до 45 мм в большинстве случаев рассасывается сама без дополнительного лечения спустя 3-4 месяца.
В гинекологии персистенцией называют состояние, когда доминантный фолликул постоянно фиксируется на датчиках УЗИ в независимости от фазы менструального цикла. При этом овуляция отсутствует, как и само желтое тело.
От кисты такая клиническая картина отличается тем, у персистирующего фолликула вполне нормальные для овулирования размеры (до 24 мм).
При персистенции «граафова пузырька» у пациенток концентрируется в крови слишком много эстрогена, а также фолликулостимулирующего гормона (ФСГ). Прогестерона и лютеина при этом совсем мало или недостаточно для того, чтобы наступила овуляция.
При таком состоянии женщина может испытывать определенные клинические симптомы:
- Задержка менструации.
- Невозможность забеременеть.
- Отсутствие овуляции долгое время.
В большинстве случаев пациентки отмечают только небольшую задержку месячных. В основном, персистирующий фолликул обнаруживается случайно во время профилактического прохождения УЗИ.
ВАЖНО! Несмотря на то, что персистенция фолликула отлично поддается лечению, существует немалая вероятность, что «граафов пузырек» в дальнейшем трансформируется в кистозное образование. Лечение и наблюдение в таком случае обязательно.
Понятие «спящие яичники» не существует официально в медицинской практике. Под этим обычно понимается «дисфункция яичников», которая означает органические или эндокринные нарушения репродуктивной системы.
Внешне это выражается в удлинении менструального цикла (задержка больше 35 дней) или его укорочении (меньше 21 дня). Такое состояние может быть вызвано только двумя причинами:
- Органические, то есть различные заболевания (эндометриоз, поликистоз, киста, аденома гипофиза), которые отрицательно влияют на процесс фолликулогенеза, овуляции.
- Эндокринные, то есть переизбыток или недостаток некоторых гормонов.
Только после осуществления диагностических мероприятий (кольпоскопия, УЗИ, анализы крови на половые гормоны) можно назначать лечение. При «спящих яичниках» практически невозможно забеременеть поэтому такой диагноз является частой причиной бесплодия.
СПРАВКА! Дисфункция яичников иногда является симптомом раннего климакса, а также клиническим признаком надвигающейся менопаузы, если возраст женщины более 45 лет.
Усиленный рост фолликулов отмечается в 1 фазу цикла, а после разрыва наблюдается их закономерный регресс. Это значит, что созревание капсул начинается с 1 дня менструации.
Если в организме имеются гормональные или органические нарушения, то процесс фолликулогенеза будет происходить с заметными нарушениями. У пациентки в таком случае будет наблюдаться:
- Аменорея (отсутствие менструации)
- Ановуляция
- Дисфункция яичников.
- Задержка менструации.
- Нерегулярный менструальный цикл.
Все эти состояния являются распространенной причиной бесплодия, так как менструальный цикл проходит с патологиями. У женщины может проявляться разная клиническая картина:
- Фолликул не созревает до максимальных размеров и быстро регрессирует.
- «Граафов пузырек» не разрывается и остается в неизменном состоянии (персистенция), либо трансформируется в кисту.
- Яйцеклетка не созревает и не выходит в фаллопиевы трубы, овуляция не происходит, но «граафов пузырёк» начинает секретировать прогестерон (лютеинизация).
Подобная патология прогрессирует вследствие генетических, эндокринных и органических нарушений. Чаще всего причина кроется в гормональном дисбалансе, который происходит в фолликулярную фазу цикла (дефицит или переизбыток ФСГ, эстрогена, пролактина).






