Лапароскопия — что нужно знать о процедуре?
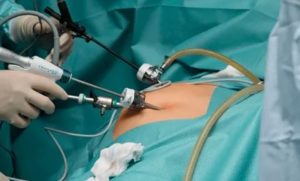
Диагностический вид лапароскопии назначается в случае, когда затруднена постановка точного диагноза при заболеваниях в области таза или брюшной полости. Это — самая популярная современная процедура для исследования брюшной полости.
статьи:
Как проводится лапароскопия?
- Операция проводится под общей анестезией с использованием эндотрахеального наркоза;
- В пупке делается отверстие, через него вводится газ в брюшную полость;
- В брюшной полости осуществляется несколько микро-разрезов (обычно два);
- Нагнетается воздух;
- Вводится лапароскоп через один надрез (тонкая трубка с окуляром на одном конце и объективом, либо видеокамерой – на другом);
- Вводится манипулятор через второй надрез (для помощи в осмотре и смещении органов).
: как проходит лапароскопия и что такое «непроходимость труб»
Показания к лапароскопии
- Бесплодие;
- Непроходимость маточных труб (выявление и ликвидация);
- Внематочная беременность;
- Аппендицит;
- Миомы, эндометриоз, кисты яичников;
- Воспалительные заболевания внутренних половых органов;
- Тяжелая форма вторичной дисменореи.
Противопоказания для проведения лапороскопии
Абсолютные
- Заболевания дыхательной системы в стадии декомпенсации;
- Заболевания сердечно-сосудистой системы;
- Кахексия;
- Грыжа диафрагмы (или передней брюшной стенки);
- Коматозные или шоковые состояния;
- Нарушения свертывающей системы крови;
- Острые инфекционные заболевания;
- Бронхиальная астма с обострениями;
- Гипертония с высокими значениями артериального давления.
Относительные
- Злокачественные опухоли яичников;
- Рак шейки матки;
- Ожирение 3-4-й степени;
- Существенные размеры патологических образований внутренних половых органов;
- Ярко-выраженный спаечный процесс, образовавшийся после операции на органах брюшной полости;
- Существенное количество крови в брюшной полости (от 1 до 2 литров).
Какие осложнения возможны после процедуры?
Осложнения при данной процедуре – явление редкое.
Какими они могут быть?
- Травмы органов при введении инструментов, камеры или наркоза;
- Подкожная эмфизема (введение газа при надувании живота в подкожно-жировую клетчатку);
- Ранения крупных сосудов и органов в процессе различных манипуляций в брюшной полости;
- Кровотечения в период восстановления при недостаточной остановке кровотечения во время операции.
Подготовка к проведению операции
До проведения плановой операции пациентка должна пройти определенное количество различных обследований. Как правило, их проходят прямо в стационаре, или же пациентка поступает на отделение уже с полной картой всех нужных анализов. Во втором случае сокращается число дней, обязательных для проведения в больнице.
Примерный перечень обследований и анализов:
- Коалуграмма;
- Биохимия крови (общий белок, мочевина, билирубин, сахар);
- Общий анализ мочи и крови;
- Группа крови;
- Анализ на ВИЧ;
- Анализ на сифилис;
- Анализ на гепатиты В и С;
- ЭКГ;
- Флюорография;
- Мазок из влагалища на флору;
- Заключение терапевта;
- УЗИ малого таза.
При имеющихся патологиях со стороны какой-либо системы организма, пациентке следует пройти консультацию у специалиста для оценки наличия противопоказаний и разработки тактики ведения до и после операции.
Обязательные действия и указания до операции:
- Предохранение от беременности в цикле, когда производится операция, осуществляется с помощью презервативов;
- После разъяснений доктора об объемах операции и возможных осложнений, пациенткой подписывается согласие на операцию;
- Также пациентка дает свое согласие на наркоз, после беседы с анестезиологом и его разъяснений о медикаментозной подготовке;
- Очищение ЖКТ проводится перед операцией обязательно, для открытия доступа к органам и лучшего обзора;
- Накануне операции можно принимать пищу только до шести часов вечера, после десяти вечера – только вода;
- В день операции принятие напитков и пищи запрещено;
- Волосы промежности и нижней части живота перед операцией сбриваются;
- Если есть показания, то до операции (и в течение недели после) пациентке следует осуществлять эластическое бинтование ног, или надевать антиварикозные чулки, во избежание возможного образования тромбов и попадания их в кровоток.
Выполнение операции и послеоперационный период
Лапароскопия не проводится:
- Во время менструации (учитывая риск повышения кровопотери при операции);
- На фоне острых воспалительных процессов в организме (герпес, ОРЗ и пр.);
- Прочие (вышеописанные) противопоказания.
Оптимальное время проведения операции – с 15 по 25 день менструального цикла (при 28-днвном цикле), или первая фаза цикла. Сам день операции напрямую зависит от поставленного диагноза.
Что можно и нельзя после лапароскопии?
- Лапароскопия отличается меньшей травматичностью мышц и прочих тканей, поэтому на физическую активность ограничения практически не накладываются.
- Ходить разрешается спустя несколько часов после лапароскопии.
- Следует начинать с маленьких прогулок, а расстояние увеличивать постепенно.
- В строгой диете необходимости нет, обезболивающие препараты принимают при наличии показания и соответственно указаниям доктора.
Длительность лапароскопии
- Время проведения операции зависит от патологии;
- Сорок минут – при коагуляции очагов эндометриоза или разделении спаек;
- Полтора-два часа – при удалении миоматозных узлов.
Снятие швов, питание и половая жизнь после лапароскопии
Вставать после операции разрешено уже вечером того же дня. Активный образ жизни следует начинать на следующий день. Необходимы:
- Дробное полноценное питание;
- Подвижность;
- Нормальное функционирование кишечника;
- Швы после операции снимаются через 7-10 дней.
- А половая жизнь разрешена только через месяц.
Беременность после лапароскопии
Когда можно начинать беременеть после операции – вопрос, волнующий многих. Зависит он от самой операции, от диагноза и от особенностей послеоперационного периода.
- Повод операции: спаечный процесс в малом тазу. Можно начинать попытки через тридцать дней после первой менструации.
- Повод операции: эндометриоз. Можно начинать планирование после окончания дополнительного лечения.
- Повод операции: миомэктомия. Беременность категорически запрещена на протяжении шести-восьми месяцев после операции, исходя из величины удаленного миоматозного узла. Зачастую на данный период специалистами назначаются контрацептивные препараты, во избежание разрыва матки от беременности.
Когда можно выходить на работу?
Исходя из стандартов, после операции больничный лист выдается на семь дней. Большинство пациенток к данному сроку уже вполне способны работать. Исключение – работа, связанная с тяжелым физическим трудом.
Преимущества и недостатки лапароскопии
Плюсы:
- Наиболее современный и наименее травматичный метод лечения и диагностики целого ряда заболеваний;
- Отсутствие послеоперационных рубцов;
- Отсутствие боли после операции;
- Отсутствие необходимости в соблюдении строгого постельного режима;
- Быстрое восстановление работоспособности и хорошего самочувствия;
- Короткий срок госпитализации (не более 3 дней);
- Незначительные кровопотери;
- Малая травматичность тканей при операции;
- Неконтактность внутренних тканей организма (в отличие от других операций) с хирургическими перчатками, марлей и прочими операционными средствами;
- Снижение риска осложнений и образования спаек;
- Одновременное лечение и диагностика;
- Нормальное послеоперационное состояние и функционирование матки, яичников и маточных труб.
Недостатки:
- Воздействие наркоза на организм.
Режим после операции
- Традиционный послеоперационный постельный режим после операции – не более суток. По медицинским показаниям или желанию пациентки возможно пребывание в стационаре до трех дней. Но обычно это не требуется.
- В наркотических анальгетиках также нет необходимости – болезненных ощущений при заживлении ранки пациентки не испытывают.
- Средства контрацепции для послеоперационного предохранения от беременности подбираются со специалистом.
Реальные отзывы и результаты
Лидия:
Узнала о своем эндометриозе в 2008 году, в том же году и прооперировали.
Источник: https://www.colady.ru/laparoskopiya-chto-nuzhno-znat-o-procedure.html
Лапароскопия при бесплодии: шанс зачать ребенка
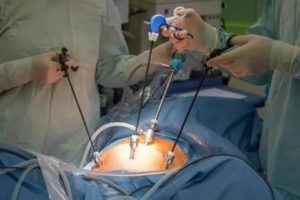
Сегодня на повестке дня стоит серьезный вопрос — лапароскопия при бесплодии.
Столкнувшись с необходимостью проведения операции, у женщин возникает множество вопросов — больно ли ее делать, какие последствия ожидают и поможет ли хирургическое вмешательство приблизиться к заветной цели — стать мамой.
Лапароскопия при бесплодии
Лапароскопия при бесплодии — одна из современных хирургических методик, позволяющая введением через микроскопические разрезы оптических приборов, осматривать состояние внутренних органов (в случае бесплодия, это относится к репродуктивной системе).
В каких же ситуациях показано это малоинвазивное оперативное вмешательство и что на самом деле может эта процедура.
Данную манипуляцию можно смело назвать многофункциональной, так как она позволяет не только обнаружить проблему, но и исправить ее на месте. Какие же типы вмешательства могут быть использованы при нарушениях детородных функций.
Диагностическая лапароскопия при бесплодии. Многие пары не способны приобрести статус родителей. Чтобы выяснить, что же в женском организме не дает случиться зачатию, назначают лапароскопию в качестве диагностики (исследование помогает врачам оспорить или подтвердить ту или иную патологию).
Оперативная лапароскопия. Этот тип вмешательства показан, когда специалист уже выяснил, почему женщина не может забеременеть. При помощи лапароскопии патологические состояния могут быть успешно устранены.
Контрольная лапароскопия. Проводят, чтобы удостовериться в результативности проведенных ранее операций. Кому-то это может показаться излишним, но не парам, которые дни считают до заветных двух полосок на тесте.
Как подготовиться к лапароскопии
Лапароскопия при бесплодии, хотя мера и вынужденная, но дающая шанс на последующее естественное зачатие. А значит, мало какая из женщин добровольно откажется от такой возможности.
Для успешного выполнения операцию проводят в определенный в период — во время овуляции, за 2-3 суток до менструации или же сразу после окончания менструального кровотечения. Обычно врач определяет дату вмешательства. А чтобы повысить результативность, пациентке следует подготовиться должным образом.
В цикл проведения лапароскопии используется барьерная контрацепция (презерватив), отказ от противозачаточных таблеток (позволит избежать проникновения болезнетворной микрофлоры и исключит гормональные изменения).
Сдача анализов: общие анализы мочи и крови, на сахар, сифилис, ВИЧ, гепатит В и С (обязательно ультразвуковое исследование, рентгеновское исследование грудной клетки, сдача мазка на выявление влагалищной флоры).
Врачи предупреждают, что действительны всего полторы недели. Получив результаты, специалист выясняет, нет ли противопоказаний и дает «добро».
Дополнительная подготовка к лапароскопии
Еще один участник подготовки — анестезиолог. Он должен побеседовать с пациенткой, рассказать о процедуре и возможных последствиях (его задача — приободрить и морально подготовить).
Кроме того, для проведения наркоза необходимо согласие пациентки в письменной форме. Если после всего вышеперечисленного, женщина не отказывается от процедуры и уже имеет направление, начинается этап непосредственной подготовки.
За неделю до процедуры рекомендована специальная диета: из меню убирается пища, негативно отражающаяся на работе органов желудочно-кишечного тракта. Список выдает врач, придется отказаться придется от черного хлеба, овощей, фруктов, бобовых.
Если женщина принимает определенные медикаментозные средства, то на некоторое время терапию придется прервать — когда это лучше сделать опять же определяет специалист.
Лапароскопию проводят после очистки организма, значит, пациентке необходимо накануне кушать только до обеда, а после только пить жидкости, но и то до 22-00.
В некоторых случаях назначают слабительные препараты или очистительные клизмы, после 22-00 часов питье и употребление пищи отменяется до послеоперационного периода. Если женщина прошла все подготовительные моменты, то можно приступать к процедуре.
Что дает лапароскопия при бесплодии
Рассмотрим аспект, важный для сомневающихся — стоит ли делать лапароскопию при бесплодии, уделять время на предварительные процедуры, на какой результат надеяться.
Список заболеваний и патологических состояний, приводящих к бесплодию, с которыми можно распрощаться в результате лапароскопического оперативного вмешательства, внушителен. Среди распространенных проблем репродуктивной системы отмечаем следующие.
Спаечные уплотнения. По простому — спайки. Это разрастание соединительной ткани, возникающее из -за воспалений или операций. Чаще всего образуется в области маточных труб, нарушая деятельность органов и не давая сперматозоидам проникнуть к яйцеклетке. Процент вероятности зачатия после такой процедуры возрастает максимум на 4-5%.
Эндометриоз. При патологии слизистая матки разрастается, выходя за ее пределы (это одна из самых частых причин женского бесплодия). При дальнейшем развитии образуются спайки. Лапароскопию считают наиболее эффективным методом диагностирования и лечения эндометриоза.
Миома матки. Под таким названием прячется доброкачественная опухоль, которая чаще всего является результатом гормональных нарушений. На начальной стадии болезнь себя не проявляет, поэтому женщина не догадывается о ее существовании. Впоследствии миома вызывает нарушения менструального цикла и овуляции, риски бесплодия возрастают.
Врачи считают лапароскопию предпочтительным способом выявления и удаления образований, особенно для женщин, еще не познавших радость материнства (хотя у лапароскопического вмешательства при миомах есть ряд противопоказаний).
Непроходимость фаллопиевых труб. Трудно недооценивать важность этой части женского организма в процессе оплодотворения.
Ведь именно по маточным трубам двигается та заветная яйцеклеточка, готовая к оплодотворению. Встречая преграду, она не попадает в матку и беременность не наступает. При данной патологии лапароскопию для лечения обычно назначают пациенткам до 35 лет, но только в том случае, если диагностирована частичная непроходимость.
Также лапароскопия позволяет избавиться от плодного яйца, образовавшегося в маточных трубах (внематочная беременность) и сделать это «ювелирно», не повредив сами трубы.
Бесплодие неясного генеза. Встречаются ситуации, когда причины, по которым женщина не может забеременеть, так и не выясняются. Тогда в карточке стоит диагноз — идиопатическое бесплодие или бесплодие неясного генеза.
После лапароскопии, практически в 50% случаев, удается выяснить, что вызвало невозможность зачатия.
Когда лапароскопия противопоказана
Эффективность процедуры зависит от различных факторов, но, даже если есть все показания к ее проведению, существует ряд случаев, когда врач ее назначать не будет.
Иногда женщине и не приходится ломать голову над тем, стоит ли делать лапароскопию при бесплодии, так как имеются какие-либо противопоказания.
Абсолютных запретов не так много, но все же они есть:
- тяжелая форма спаечного заболевания;
- болезни сердечно-сосудистой системы в стадии прогрессирования (это же относится и к дыхательной системе);
- состояние шока, коматоза;
- крайнее истощение организма;
- нарушения свертываемости крови;
- грыжевые образования в брюшине или диафрагме.
Кроме того, врач может отказать в проведении процедуры, учитывая относительные противопоказания:
- ожирение 3-4 степени;
- рак шейки матки;
- наличие крови в брюшной полости;
- злокачественных образований в яичниках;
- доброкачественные образования внушительных размеров в половых органах.
Если операция была назначена планово, то ее могут отложить, если женщина в этот момент: заболевает инфекционным недугом, выявляются отклонения в анализах, возникает обострение бронхиальной астмы, происходят частые скачки артериального давления.
Сколько стоит лапароскопия
Стоимость лапароскопии обычно достаточно высока, но точно ответить на этот вопрос могут в выбранном лечебном учреждении.
Она зависит от многих факторов:
- цели проведения операции (лечения или диагностики);
- необходимости использования дополнительных медикаментозных средств;
- категории специалиста, выполняющего операцию (естественно, чем она выше, тем дороже обойдется оперативное вмешательство);
- престижность клиники и другое.
Диагностика при непроходимости фаллопиевых труб стоит 20000 — 30000 рублей. А осмотр половых органов с последующим устранением нарушений обойдется минимум в 50000 рублей.
Если встает вопрос — делать лапароскопию при бесплодии или нет, свой выбор она делает самостоятельно, посоветовавшись с родными и прислушавшись к мнению специалиста. Но, беря во внимание тот факт, что иногда она является единственным способом избавления от бесплодия, несложно предугадать ответ…
Предлагаю видео основных этапов проведения лапароскопии (особо впечатлительным смотреть не рекомендую).
Заключительные моменты
Сегодня вы узнали о том, что лапароскопия при бесплодии — современная и эффективная хирургическая операция, позволяющая установить причину патологии.
Вы узнали о видах лапароскопии, показаниях к назначению и проведению. Теперь вы знаете приблизительную стоимость проведения операции, а также все нюансы подготовки к ней.
Предлагаю обсудить и дополнить эту, несомненно, полезную статью. Меня интересует мнение каждого, стоит ли продолжать печатать подобные материалы и сделать это традицией. Жду реакции. Разной!
С уважением, Тина Томчук
Источник: https://tinatinatina.ru/zdorovie/laparoskopiya-pri-besplodii/
Лапароскопия за и против
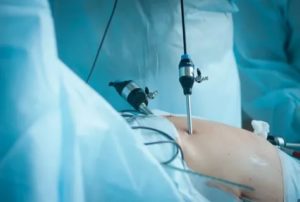
Лапароскопия является особенным видом хирургических операций, при котором используется эндоскопическая технология.
Во время ее проведения не производятся большие разрезы, а вмешательство осуществляется при помощи небольших отверстий, через которые и вводятся необходимые инструменты, в том числе и непосредственно сам лапароскоп.
Сфера применения лапароскопии Физический осмотр пациента редко может дать подробный и объективный результат о состоянии его здоровья. Даже с учетом результатов дополнительных рядовых исследований и анализов редко можно…
Показать полностью
материалы:
Лапароскопия является особенным видом хирургических операций, при котором используется эндоскопическая технология. Во время ее проведения не производятся большие разрезы, а вмешательство осуществляется при помощи небольших отверстий, через которые и вводятся необходимые инструменты, в том числе и непосредственно сам лапароскоп.
Сфера применения лапароскопии
Физический осмотр пациента редко может дать подробный и объективный результат о состоянии его здоровья. Даже с учетом результатов дополнительных рядовых исследований и анализов редко можно получить точную картину возможного диагноза.
Лапароскопическая операция позволяет провести тщательное обследование многих внутренних органов и получить наиболее полный и точный результат диагностирования.
Методика лапароскопии применяется при:
• Женском бесплодии; • Различных видах грыж; • Внематочной беременности; • Различных воспалениях половых органов; • Дисменорее вторичного типа; • Воспалительных процессах желудочно-кишечного тракта;
• Аппендиците.
Процедура операции
Лапароскопия непременно подразумевает под собой применение общего наркоза. Существует много «за» и «против» лапароскопии.
Операция производится через сделанные на животе пациента разрезы минимального размера. Именно через них закачивается внутрь углекислый газ, и только тогда уже в полость помещают устройство лапароскопа.
Определив диагноз, врач решает, производить ли операцию или выбрать другое лечение.
Если говорить о сомнениях каждого пациента, который думает, делать ли лапароскопию, то необходимо проанализировать все за и против, касающиеся данного вида операции.
Преимущества лапароскопии
Прошел уже немаленький промежуток времени с того момента, когда лапароскопические операции вошли в хирургическую деятельность. Доказано, что применяя такой вид операционной методики можно добиться самых продуктивных результатов.
Лапароскопия обладает рядом бесспорных положительных моментов и достоинств, это:
1. Щадящая методика. При операции происходят минимальные повреждения. 2. Вероятность образования спаек после процедуры также минимальна.
3. После такой процедуры практически не остается шрамов, это обусловлено тем, что лапароскопия не подразумевает в своей процедуре осуществление разрезов большого размера.
4. Короткий восстановительный период (если сравнивать с ситуацией с полостным видом операции). 5. Наибольший уровень полной реабилитации репродуктивной системы. 6. Возможность проведения операций, оставив в целости тот или иной орган (в случае кисты яичника или внематочной беременности).
7. Финансовая экономия. Даже, несмотря на высокую стоимость самой процедуры, лечение в целом оказывается экономичнее, за счет меньших сроков восстановления, меньшего времени пребывания в стационаре и определенного набора необходимых медикаментов.
Минусы лапароскопии
1. Возможные специфические осложнения, которые обуславливаются применением в процедуре углекислого газа. Использование этого газа может привести к различным нарушениям в организме, к примеру, к проблемам с легкими и сердечно-сосудистой системой. 2. Обязательное применение общего наркоза. 3.
Существует вероятность травмирования анатомических структур, что обуславливается отсутствием удобства в проведении самой процедуры, так как она осуществляется посредством монитора, а не воочию.
4.
Весьма высокая стоимость набора инструментов, который необходим для проведения такого специфического вида оперативного вмешательства.
Решение о проведении лапароскопии необходимо принимать, принимая во внимание и ее плюсы, и минусы, к тому же, обязательно следует убедиться в отсутствии противопоказаний к ее проведению.
Возможные противопоказания
Противопоказания могут быть абсолютные или относительные. К абсолютным противопоказаниям относят состояния терминального типа, то есть клиническую смерть, коматозное состояние и агония.
К относительным относят:
• Чрезвычайно высокую массу тела; • Различные инфекции; • Повышенную кровоточивость; • Прошлые оперативные вмешательства;
• Беременность поздних сроков.
И если решение о проведении операции лапароскопии было принято, то проведение данной процедуры должны проводить исключительно специалисты высокого уровня, которые являются профессионалами в данной области.
Источник: https://surgical-center.ru/%D0%BB%D0%B0%D0%BF%D0%B0%D1%80%D0%BE%D1%81%D0%BA%D0%BE%D0%BF%D0%B8%D1%8F-%D0%B7%D0%B0-%D0%B8-%D0%BF%D1%80%D0%BE%D1%82%D0%B8%D0%B2
Зачем проводится лапароскопия при бесплодии
Столкнувшись с бесплодием, многие люди не могут выяснить причины, почему длительное время не наступает беременность. Они остаются неясными даже после осмотра обоих партнеров.
Лапароскопия – это современный метод выявления и устранения патологий внутренних половых органов. Ее проводят с лечебной и диагностической целю.
Но поскольку это малоинвазивная операция, у женщин все еще остаются сомнения в целесообразности и безопасности ее выполнения.
Стоит ли делать лапароскопию при бесплодии
Невозможность иметь детей может носить как первичный характер, когда ранее женщина не была беременной, и вторичный, если после родов пациентка не может зачать снова в результате травмы, аборта, воспалительных заболеваний. Нередко бывает, что точно поставить диагноз затруднительно. В этом случае врачи констатируют бесплодие неясного генеза.
Международный алгоритм диагностики включает обязательное эндоскопическое обследование при лечении бесплодия – лапароскопию. Данная малоинвазивная операция позволяет решить многие проблемы женского здоровья, такие как:
- спайки,
- кисты и новообразования,
- непроходимость маточных труб,
- эндометриоз,
- полипы.
Все это может стать причиной первичного и вторичного бесплодия.
Лапароскопия – это уникальный способ оперативного вмешательства, в результате которого у женщины восстанавливается и сохраняется фертильная функция. Без особых показаний делать ее не стоит.
Но когда зачать не получается уже несколько лет, а видимых причин этому нет, то именно лапароскопия помогает выяснить природу бесплодия, понять степень поражения и выяснить перспективы. У более чем 80% пациенток с ее помощью выясняется причина бесплодия неясного генеза. Лапароскопия является обязательным этапом при ЭКО.
Рекомендуем прочитать о беременности после гистероскопии. Из статьи вы узнаете о сути процедуры, ходе ее проведения, проблемах, которые решает, преимуществах, а также о том, зачем назначают гистероскопию с лапароскопией одновременно и когда можно планировать беременность после.
А здесь подробнее о проведении лапароскопии на раннем сроке беременности.
Цели обследования
Данное малоинвазивное исследование может проводиться в качестве самостоятельной диагностической или лечебной операции, или идти совместно с влагалищными вмешательствами и гистероскопией.
После операции женщине не нужно длительное время на восстановление и реабилитацию, также нет риска травмы органов, способной ухудшить состояние. Но назначается лапароскопия только тогда, когда все консервативные методы испробованы.
Диагностическая при бесплодии неясного генеза
Для этой цели используются специальные оптические приборы. Главным плюсом метода является то, что если во время диагностического обследования были выявлены патологии, их сразу устраняют. Повторная операция не нужна. А также она дает понять, нужно ли вторичное и дальнейшее лечение, принесет ли оно успех.
Лапароскопия выявляет даже незначительные изменения анатомии половых органов. Во время процедуры врачи видят увеличенную картину в мельчайших деталях на мониторе, что позволяет исправить патологию с ювелирной точностью. При обычной полостной операции такие уверенность и безопасность невозможны.
Оперативная
Данный вид лапароскопии является вторым этапом при лечении бесплодия. После того как причины определены, их нужно устранить. Обычные консервативные методы, медикаментозные или полостная операция в ряде случаев не дадут результата, а даже могут привести к большим осложнениям. Проводят ее под общим наркозом. Оперативная лапароскопия помогает решить следующие причины бесплодия:
- Спайки в органах малого таза. Это тонкие нитеподобные образования, которые мешают нормальному функционированию органов. Спайки чаще всего встречаются в трубах и препятствуют передвижению яйцеклетки в полость матки. Также эти образования могут смещать органы и не позволять им свободно скользить. В результате их работа нарушается.
Однако хоть и лапароскопия может помочь устранить спайки, они появляются вновь. Гарантия успешного 100% излечения в данном случае не более 4 — 5%. Обычно врачи советуют сразу выполнить ЭКО.
- Эндометриоз. Клетки эндометрия вне полости матки приводят к образованию спаек. Помимо этого пораженный эндометрий не в состоянии участвовать в имплантации яйцеклетки. Также часто эндометриоз сопровождается кистами яичников, полипами в полости матки. Устраняется эта патология на начальном этапе с помощью лапароскопии.
- Кисты. Образование в яичниках возникает по разным причинам. Оно может носить функциональный характер или органический. Последний необходимо удалять как можно быстрее, так как не исключен злокачественный процесс в кисте, а это вполне может угрожать жизни пациентки.
- Доброкачественная опухоль – миома матки. Зачастую вначале своего развития она никак не дает о себе знать, поэтому ее обнаружить представляется возможным только лапароскопией. Возникает преимущественно из-за нарушений гормонального фона. Очевидными симптомы становятся только тогда, когда миома разрослась и теперь нарушает цикл, препятствует овуляции и вынашиванию, а значит, уменьшает шансы на зачатие.
- Непроходимость маточных труб. Наступление беременности напрямую зависит от их здорового функционирования. При нарушениях в работе сперматозоиды не могут попасть к женской половой клетке, а оплодотворенная яйцеклетка не сможет проникнуть в полость матки. Поэтому очень важно не травмировать трубы.
Таким образом, лапароскопия повышает шансы на самостоятельное зачатие, а также улучшает здоровье женщины, уменьшает риски беременности после ЭКО.
Контрольная
Данный вид малоинвазивной операции проводится довольно редко. Контрольная лапароскопия необходима только для определения последствий после лечения. Назначают в крайне тяжелых случаях, когда другие виды диагностики не могут дать достоверного ответа.
Подготовка к операции
Несмотря на то, что лапароскопия – это малоинвазивная операция, она требует определенного подготовительного этапа. В течение месяца перед операцией недопустим прием гормональных контрацептивов. Как правило, лапароскопия назначается через день-два после начала менструации.
Перед проведением пациентка должна сдать следующие анализы:
- крови (общий и биохимический);
- коагулограмму;
- анализы на сифилис, ВИЧ, гепатиты В и С;
- выяснить группу крови и резус фактор;
- мазок из влагалища на микрофлору;
- бактериологический посев из цервикального канала;
- ультразвуковое исследование органов тазового дна;
- электрокардиограмму;
- флюорографию.
Все анализы должны быть не старше 10 дней до начала операции. По ним врачи смогут понять, нет ли у женщины противопоказаний к лапароскопии. Операция не проводится при инфекционных заболеваниях, обострении хронических болезней, а также с особым вниманием подходят к показаниям при ожирении, в возрасте старше сорока лет и при заболеваниях сердца и сосудов.
Тщательной подготовки требует очищение организма и желудочно-кишечного тракта, которое включает следующие мероприятия:
- Пациентка должна сообщить обо всех лекарствах, которые принимает, и прекратить их пить за семь дней до операции.
- Из питания в течение недели до лапароскопии нужно исключить хлебобулочные изделия, фрукты, бобовые, сладости, молоко, крахмалистые овощи.
Ограничения в питании перед операцией
- В течение пяти дней начать прием активированного угля по две таблетки утром, днем и вечером. Его можно заменить на Мезим, Панкреатин, Фестал.
- Вечером за день по операции проводится клизма и еще одна утром перед вмешательством.
- За сутки на обед нельзя есть тяжелую и твердую пищу, только жидкую. А на ужин можно только пить. В день самой операции нельзя ни есть, ни пить.
- Непосредственно перед лапароскопией пациентка должна принять душ, сбрить волосы ниже пупка и в паховой области.
- Для тех, кто очень сильно переживает из-за операции, врачи могут назначить прием растительных успокаивающих препаратов вроде пустырника, валерианы.
Пить и курить перед операцией запрещено
В редких случаях требуется консультация психотерапевта перед лапароскопией. Кроме того, накануне лапароскопии пациентка беседует с анестезиологом.
Женщина заполняет специальную анкету о состоянии здоровья, в которой указывает, есть ли у нее аллергия на определенные лекарственные препараты, состояние ее сердечно-сосудистой системы, занимается ли спортом, если ли вредные привычки. Анестезиолог обязательно должен знать о перенесенных ранее операциях.
Если есть какие-либо вопросы, то это самое подходящее время спросить. В конце пациентка подписывает согласие на операцию и анестезию. По результатам беседы врач рассчитывает дозу и время наркоза.
Методика проведения
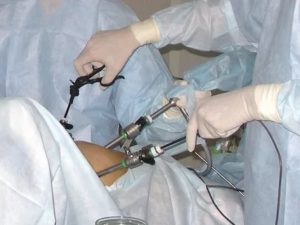
Операция проходит под общей анестезией. Поверхность кожи живота обрабатывается антисептическим препаратом. Всего пациентке делают три прокола.
- Первый – в области пупка, таким образом в брюшную полость запускается углекислый газ. Живот приподнимается, что дает доступ для осмотра внутренних органов.
- Второй прокол, через который вводится лапароскоп. Он представляет собой металлическую трубку с камерой на конце. Врач видит все, что происходит внутри, на специальном мониторе.
- Третий прокол нужен для специального прибора-манипулятора. С его помощью врач отодвигает органы или удаляет образования. Так что вскрытие брюшной полости не требуется. Иногда выполняется четвертый прокол для выполнения более сложных манипуляций.
Смотрите на видео о лапароскопии в лечении бесплодия:
После операции не остается шрамов и рубцов, потому что все надрезы очень маленькие. Они зашиваются и заклеиваются специальным пластырем, который снимается через 5 — 7 дней. Кроме того, при лапароскопии отсутствует риск заражения или инфицирования, так как все инструменты стерильны. Нет риска что-то забыть в брюшной полости, вероятность воспалительного процесса минимальная.
Шрамы после лапароскопии
Восстановление после
Одно из преимуществ лапароскопии заключается в том, что, в отличие от полостной операции, не требуется долгий и болезненный период реабилитации. Пациентка должна соблюдать пастельный режим в течение двух-трех дней. Также после операции не назначается специальная диета, а обезболивающие препараты прописывают реже.
Медперсонал следит за температурой пациентки, характером выделений. В зависимости от показаний и результатов операции прописываются антибактериальные, противовоспалительные лекарства. После выписки пациентке даются подробные рекомендации о дальнейшем процессе восстановления и лечения.
Принимать душ, как правило, уже можно через день-два. Но половые контакты разрешаются только через неделю или позже – зависит от объема вмешательства.
Для ускоренного восстановления часто рекомендуется посещение бассейна через 3 — 4 недели.
Таким образом, вернуться к обычной жизни пациентка уже может через пару месяцев, при этом первое время не будет обременительным, сложным и болезненным, как при обычных полостных операциях.
Смотрите на видео о том, как правильно восстанавливаться после лапароскопии:
Когда можно забеременеть после операции
Многих женщин волнует вопрос, возможно ли после лапароскопии зачать ребенка, и как скоро это случится. Все зависит от того, какие были показания к операции и результаты после. С одной стороны, требуется время на восстановление, а с другой – в некоторых случая беременность возможна только в конкретный момент после лапароскопии. Основные ориентиры следующие:
- Если у женщины проводилось разделение спаек в фаллопиевых трубах, то врачи рекомендуют начать попытки самостоятельного зачатия уже сразу в следующем менструальном цикле. Самыми благоприятными для этого являются первые 3 месяца. Дело в том, что спайки могут образоваться вновь.
- Если была удалена одна из маточных труб, то начинать попытки забеременеть стоит не раньше, чем через месяц-два. Но более конкретные рекомендации может дать только врач, проводивший операцию.
- Лапароскопия яичников – довольно сложная операция. Чаще всего она проводится для удаления различных новообразований вроде кист, миом и эндометриоза. Сами яичники восстанавливаются в течение нескольких дней. Но делать попытки забеременеть нужно крайне осторожно. При этом требуется постоянное наблюдение гинеколога. Зачатие вполне возможно в течение первых нескольких месяцев.
- После удаления эндометриоза и миомы матки тоже важно не сразу начинать попытки забеременеть. Организму требуется пара месяцев для восстановления. Часто назначается дополнительное гормональное лечение.
Кроме того не стоит забывать, что лапароскопия – это самый безопасный метод лечения внематочной беременности. Он помогает сохранить трубы, если вовремя удалось ее определить. Но в данном случае перед попытками зачатия нужно пройти полное медицинское обследование и дождаться рекомендаций лечащего врача, чтобы избежать повторного эпизода.
Рекомендуем прочитать о трубно-перитонеальном бесплодии. Из статьи вы узнаете о том, что это такое, причинах развития, методах диагностики, консервативных и хирургических вариантах решения проблемы.
А здесь подробнее о поликистозе и планировании беременности.
Лапароскопия – это наиболее современный и эффективный способ борьбы с бесплодием. У более 80% женщин есть шанс стать мамой уже в течение первого года после вмешательства.
Приступать к попыткам забеременеть можно через месяц-полтора. Наибольшее количество шансов именно в первые несколько месяцев и далее в течение года после операции. Примерно 20% пациенток удается зачать ребенка сразу после лапароскопии.
Более 30% женщин могут забеременеть уже через полгода.
Источник: http://7mam.ru/laparoskopiya-pri-besplodii/
Делать ли лапароскопию? Почему болит живот после лапароскопии?
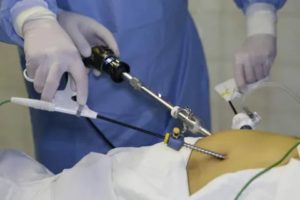
В женском клубе «Кому за 30» разберемся, что такое лапароскопия, зачем она нужна и стоит ли делать лапароскопию при женских заболеваниях.
Лапароскопия – что это за метод?
Медицина поднялась до уровня, когда многие болезни, требующие оперативного лечения, лечатся без больших разрезов брюшной стенки.
Данный метод вмешательства в организм предполагает проникновение в брюшную полость через пару-тройку маленьких разрезов, посредством специального прибора — эндоскопа. При этом у пациента снижается болезненность и дискомфорт во время самой операции и в период восстановления.
К тому же, не останется грубых шрамов и рубцов, как при обычной операции, а риск того, что возникнут осложнения, сведен к минимуму (живот после лапароскопии болит реже, чем после обычной полостной операции).
Важным моментом является и то, что в больнице после такого вмешательства нужно провести намного меньше времени, чем после традиционной операции.
В каких целях используют лапароскопию?
Вы можете подумать, что этот медицинский метод используется только лишь для удаления каких-либо опухолей, кист и пр. Но это не так.
Лапароскопию применяют также и в диагностических целях.
Это своеобразный осмотр органов брюшной полости при помощи эндоскопа (прибора, оснащенного камерой и выводящего изображение на экран компьютера).
Разница в том, что оперативная лапароскопия дает возможность щадящим путем провести манипуляции, а диагностическая – оценить здоровье и состояние органов. Поэтому делать ли лапароскопию — это вопрос, который решаете не только вы, как пациент, но и ваш врач.
В гинекологии при помощи эндоскопии лечатся такие патологические состояния (они же – показания к проведению лапароскопии):
- Заболевания и новообразования в матке (миома, полипы, аденомиоз, внутриматочные синехии);
- Аномалии развития органов (внутренних половых);
- Патологии придатков – внематочная беременность, кисты яичников, гидросальпинкс, поликистоз яичников, доброкачественные опухоли придатков;
- Патологии шейки матки;
- Онкологические заболевания;
- Гистерэктомия (удаление матки или придатков);
- Перитонеальное и трубное бесплодие, эндометриоз и пр.
Можно ли делать лапароскопию: противопоказания
Врачи и сайт komy-za30.ru не рекомендуют делать лапароскопию в таких случаях (абсолютные противопоказания):
- У пациента нарушена свертываемость крови;
- У больного присутствуют легочные или сердечно-сосудистые заболевания;
- Сильное истощение организма больного;
- Пациент находится в сильном шоке или в коме.
Кроме того, нежелательно прибегать к лапароскопии, если у пациента есть грыжа диафрагмы, передней брюшной стенки или белой линии живота. К тому же, не проводят операцию при ОРВИ, ухудшении анализов, гипертонии и бронхиальной астме.
Многих пациенток-женщин интересует вопрос: «делают ли лапароскопию во время месячных?»
Врачи, как один, утверждают, что если у вас начались «эти дни», то операцию необходимо отложить. Обычно ее проводят на 7-10 день цикла. Поэтому, планируя операцию, сообщите своему хирургу, когда предположительно у вас должны начаться критические дни.
Риски и осложнения при лапароскопии
Несмотря на свою безопасность и быстроту, лапароскопический метод проведения операции имеет и свои риски:
- Сердечно-сосудистые повреждения;
- Повреждение кишечника, мочевого пузыря и других органов;
- Развитие варикозного расширения вен.
После лапароскопии болит низ живота – и это не редкость, особенно, если была удалена киста, миома или другие новообразования. Но неприятные ощущения легко снимаются анальгетиками и обезболивающими препаратами.
После лапароскопии: болит живот или другие неприятные ощущения
Наркоз при операции в большинстве случаев – общий. Пациентку приводят в сознание еще на операционном столе, проверяют ее рефлексы и состояние.
Когда обезболивание совсем пройдет, вы можете почувствовать боли внизу живота после лапароскопии, ощущать головокружение. Это вполне нормальная реакция организма на проведенную операцию.
Обязательно сообщите врачу или реанимационной медсестре о своем самочувствии.
Благодаря лапароскопии многие женщины практически безболезненно и с минимальным восстановительным периодом излечиваются от гинекологических заболеваний. К тому же, этот метод помог многим парам, которые не могли зачать и родить ребенка. Возможно, лапароскопия поможет и вам!
Кому за 30 – клуб для женщин после 30.
(оцените статью первой!)
Источник: https://www.komy-za30.ru/health/delat-li-laparoskopiyu






