Зуд на руках: причины покраснения и шелушения и как вылечить в домашних условиях

Кожные высыпания относятся к симптомам дерматологических, системных заболеваний. Зуд на руках, сопутствующий этому признаку, доставляет неудобства, вызывает неврозы. Чтобы не отвлекаться от работы, полноценно отдыхать вечером и ночью, необходима постановка диагноза, своевременное лечение.
Провоцирующие факторы и причины зуда на руках
Оказывают негативное воздействие, вызывают зуд кожи рук следующие неблагоприятные факторы:
- солнечные ожоги, переохлаждение, обветривание,
- неправильный подбор моющих средств,
- использование крема, вызывающего аллергию,
- контакт с химическими раздражителями на работе или дома:
- ношение одежды из синтетики,
- нервное перенапряжение,
- авитаминоз,
- аллергические реакции на продукты питания, лекарства.
Если провоцирующие факторы устранить, то руки перестанут чесаться. Существует ряд заболеваний, при которых зуд — сопутствующий симптом. К ним относится:
- экзема, дерматит, псориаз, чесотка,
- аллергия,
- сбой работы эндокринной системы,
- почечная недостаточность,
- сахарный диабет,
- цирроз печени,
- вегетососудистая дистония.
При этих заболеваниях отмечается зуд ладоней, внешней стороны кистей. Может появиться на локтях, предплечьях. Для устранения неприятных проявлений необходимо обратиться к дерматологу, терапевту или другим профильным специалистам.
При каких заболеваниях появляется зуд на руках
Рассмотрим подробнее распространённые заболевания, при которых зудящие руки является выраженным признаком.
Экзема
Её природа до конца не изучена. Считается, что основные причины возникновения — нарушение функций эндокринной, пищеварительной, центральной нервной системы.
При истинной экземе появляются пузырьки с серозным содержимым, которые сливаются, после вскрытия образуют розовые мокнущие пятна. Хроническая форма характеризуется появлением трещин кожи.
Профессиональная экзема вызывается контактом с материалом, содержащим аллерген, а дисгидротическая развивается при потливости рук.
Псориаз
Начинается с локтей или на кистях рук. Между пальцами образуются мелкие папулы похожие на аллергические высыпания. Больной испытывает сильный зуд. Затем появляются серые чешуйки, размер бляшек и площадь поражения увеличивается, иногда доходит до плечей. Если удалить чешуйки, видно глянцевую гладкую поверхность. Болезнь неинфекционная, не передаётся контактным путём или через посуду.
Чесотка
Отличительной чертой мелких высыпаний от других кожных заболеваний является усиление зуда вечером и особенно ночью. Участки тела, где появляются пузырьки, следующие:
- между пальцами рук,
- сгибательные поверхности плеч и предплечий,
- живот,
- область груди вокруг сосков,
- подмышечные впадины,
- стопы, лодыжки.
Начальная стадия чесотки проявляется высыпаниями в виде небольших узелков. Для запущенной формы характерно появление гнойничков, кровянистых корочек.
Аллергический дерматит
Болеют чаще женщины, дети. Заболевание возникает от контакта с химическими и механическими раздражителями. Также причинами являются лекарства, шерсть животных, пыльца растений. Острая форма дерматита протекает после взаимодействия с токсичным аллергеном.
Начинается с отёка, гиперемии кистей, пальцев. Позже, появляются водянистые и зудящие подкожные пузырьки, заполненные прозрачной жидкостью. Кожа в поражённых местах начинает шелушиться. Длительный контакт с аллергеном способствует переходу дерматита в экзему.
Сахарный диабет
Недостаточная выработка инсулина поджелудочной железой приводит к избытку сахара в сосудах, которые перестают полноценно функционировать, постепенно разрушаются.
На патологические процессы, вызванные нарушением обмена веществ, реагирует кожа, которая сохнет и шелушится. Кроме рук, чешутся нижние конечности, половые органы, глаза, уши.
Нарушается потоотделение, что приводит к появлению язвочек и гнойничков. Необходимо принять меры к понижению сахара в крови.
Сопутствующие симптомы
Несмотря на разновидности экземы, у всех есть общие признаки — воспаление, жжение, отёчность, покраснение кожи рук. Пузырьковые папулы после вскрытия оставляют мокнущие эрозийные участки, ранки и трещины.
Бывают формы псориаза, при которых заболевание внешне проходит бессимптомно, но проявляется поражением суставов, возникновением артроза. Псориаз возникает не только в предплечьях, кистях и локтях, но также поражает ногтевые пластины пальцев рук.
Они утолщаются и слоятся. Этот признак относится также к чесотке.
При заражении чесоточным клещом у детей дошкольного возраста поднимается температура тела, пропадает аппетит. Они становятся вялыми и раздражительными.
Сахарный диабет сопровождается частым мочеиспусканием, жаждой, поражением сетчатки глаз. Больные набирают вес на начальных стадиях, впоследствии худеют при употреблении больших объёмов пищи.
Из-за снижения иммунной защиты организма плохо заживают раны, кружится голова, учащаются простудные заболевания.
Дифференциальная диагностика
Постановка диагноза начинается с визуального осмотра, который выявляет характерные особенности кожных высыпаний. Опрашивается пациент с целью выяснения дополнительной симптоматики. Проводятся лабораторные исследования анализов.
Гистология псориаза выявляет эритему, инфильтрацию и гиперкератоз. Иногда похожие бляшки появляются при ВИЧ, поэтому врач направляет больного сдать анализ крови, для определения этой инфекции.
Характер высыпаний меняется в зависимости от стадии.
Затрудняется диагностирование, если отсутствует шелушение. Чтобы выявить аллергический дерматит наносят аллерген на поверхность кожи на 48 часов, следят за реакцией эпидермиса на пробу. Экзема определяется визуальным осмотром.
Дополнительно врач назначает общий и биохимический анализ крови. Чесотку определяют с помощью соскоба кожи. При микроскопическом исследовании биологического материала выделяют клеща, отходы жизнедеятельности, яйца и личинки.
Анализ крови на сахар выявляет диабет. По количеству сахара определяют тип заболевания. В спорных случаях пациенту дают выпить чистую или разведённую в воде глюкозу, берут кровь на анализ через 2 часа. Процедура называется проверкой на толерантность глюкозе. Если тест подтверждает превышение нормы, это свидетельствует о диабете 2 типа.
Как бороться с зудом в домашних условиях
Чтобы не осложнить течение болезни расчесыванием рук, можно дома предпринять следующие меры:
- отказаться от острой, солёной и жирной пищи, алкоголя, кофе,
- соблюдать при диабете низкоуглеводную диету,
- подобрать крем для рук, мыло, гель в соответствии с типом кожи,
- исключить агрессивные чистящие и моющие средства из употребления,
- носить одежду из натуральных тканей, контакт с которыми не вызывает аллергию.
В домашних условиях зуд снимается содой. Её добавляют при принятии ванны, делают примочки и компрессы, которые оставляют на поражённых участках рук минимум на 30 минут. Поможет протирание кожи разрезанным пополам яблоком или картофелем. Для охлаждения подойдут крема с ментолом, салициловая кислота, масло эвкалипта.
Аптечные средства от зуда на руках
Медикаменты назначает врач в зависимости от заболевания.
При аллергическом дерматите, экземе и псориазе принимают антигистаминные препараты — Лоратадин, Зиртек. Для снятия интоксикации — угольные таблетки, Энтеросгель, Полисорб.
На начальных стадиях экземы назначают препараты с кальцием, магнием и натрием. При лечении местного характера применяют Борно-цинковую, Ихтиоловую мазь.
Когда поражаются значительные участки и болезнь обостряется, используют следующие кортикостероидные мази:
- Скин-кап,
- Целестодерм,
- Элоком,
- Адвантан.
Чесоточный клещ гибнет от серосодержащих препаратов — эмульсии Бензилбензоата, Перуанского бальзама, Кротамитона. Если к зуду присоединилась инфекция, возникает необходимость в Тетрациклиновой, Эритромициновой мази. Заживляющее действие имеют Солкосерил, Куриозин. Также больным показаны витамины A, группы B, никотиновая и аскорбиновая кислота. Назначают иммуностимуляторы, физиотерапию.
Рецепты народной медицины
Снимает изнуряющий зуд кожи рук алоэ. Лист разрезают вдоль, избавляются от колючек, прикладывают к беспокоящему участку эпидермиса, закрепляют бинтом. Повязку оставляют на ночь. Помогают ванночки из череды и ромашки. Для приготовления по 1 ст. л.
сухих растений помещают в литр воды, варят 5 минут и оставляют на 6 часов. Таким же способом готовится настой из чистотела и корней одуванчика, который эффективен при лечении экземы в виде примочек.
Настойка или мазь с прополисом обладает антибактериальными свойствами, смягчает кожу рук.
Снять невроз и зуд рук позволяет длительное ежедневное употребление чая с мелиссой, душицей или валерианой. Достаточно заварить ложку растительного сырья 200 мл кипятка. Использование мёда объясняется его богатым химическим составом. Он заживляет и обезболивает ранки, трещины. Питает кожу, удаляет шелушение. Поражённые участки рук смазываются мёдом, который смывается через полчаса.
Источник: https://mfarma.ru/dermatologiya/pri-kakih-zabolevaniyah-cheshutsya-ruki-i-kak-izbavitsya-ot-zuda
Сыпь на пальцах рук: причины возникновения и способы лечения
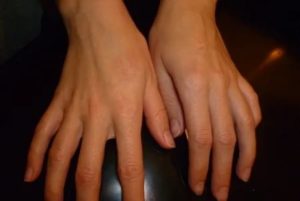
Сыпь на пальцах рук доставляет человеку массу неприятностей, а также очень отрицательно влияет на качество жизни. Кожные высыпания на руках могут быть различными по своей структуре и виду, причины появления тоже разнообразны.
Сыпь на пальцах рук может появляться в результате внешнего воздействия, а может быть сигналом того, что в организме происходят неполадки. Самостоятельно установить причины очень сложно.
Только врач сможет точно выяснить этиологию образований и назначить правильное лечение.
Виды сыпи
Чаще всего сыпь выглядит одинаково, для неспециалиста определить ее вид очень сложно, но в некоторых случаях кожные высыпания имеют свои особенности, по которым можно сузить круг возможных заболеваний.
Виды сыпи на пальцах рук:
- эктима – сыпь покрыта корочкой;
- красная волчанка – шелушение;
- высыпания в виде прыщиков;
- пузырьки и волдыри;
- сухая сыпь;
- везикула – мокрая сыпь;
- макула – изменение цвета кожи;
- белая сыпь;
- подкожная сыпь;
- красные воспаленные высыпания;
- проявления герпесной инфекции;
- гнойничковая сыпь.
Почему чешутся пальцы
Довольно часто сыпь на пальцах рук и ног – это признак определенного заболевания. Для выяснения этиологии следует посетить специалиста. Вывод напрашивается — если сыпь на пальцах рук чешется и воспаляется, необходимо искать причину, а не просто бороться с неприятными симптомами.
Сыпь может появиться в результате:
- Аллергии – это может быть пищевая, холодовая аллергия, а также спровоцированная внешними раздражителями (экзогенная).
- Кожные патологии – это наиболее распространенная причина появления сыпи на пальцах рук. Если кожа рук покрылась сыпью, зудит и чешется, необходимо обращаться к дерматологу, это могут быть следующие заболевания кожи: экзема, педикулез, чесотка, нейродермит, крапивница.
- Негативное влияние внешних факторов – чаще всего это механическое, химическое или температурное. Например, мелкая сыпь на пальцах рук может быть связана с очень высокими или низкими температурами, ношением синтетической одежды. Особенно часто от такой сыпи страдают люди с чувствительной и сухой кожей. Патология эта называется контактный дерматит.
- Проблемы в работе внутренних органов. Человеческий организм – это единая система, и кожные высыпания могут свидетельствовать о заболеваниях печени, органов ЖКТ, почек, щитовидки, лимфатической системы.
- Слишком сильное эмоциональное напряжение – в этом случае сыпь между пальцами рук и на других участках кожи появляется у людей, отличающихся эмоциональностью и чрезмерной возбудимостью.
- Прием некоторых медикаментозных средств – это достаточно частый побочных эффект таблеток и некоторых мазей.
Аллергия
Аллергия – это самая частая причина кожных высыпаний, она может быть следующих видов:
- Контактный дерматит – возникает после непосредственного контакта кожи с аллергеном.
- Токсикодермия – аллерген попадает в кровь гемогенным способом.
- Крапивница – сыпь на пальцах рук в виде пузырьков, напоминающих ожог крапивой.
- Атопический дерматит – наследственное заболевание, которое начинает проявляться в детском возрасте.
Лечение аллергии первым делом заключается в устранении аллергена, а затем необходим прием антигистаминных и противовоспалительных препаратов.
Инфекции и паразитарные заболевания
Грибковое поражение кожи проявляется в виде зудящей сыпи на пальцах рук в виде пузырьков, высыпания могут быть красными или белыми.
Заражение происходит при контакте с больным человеком, риск увеличивается при наличии на коже ранок или трещинок.
Некоторое время грибковая инфекция может никак не проявляться, но при снижении иммунной защиты (простуде, стрессах, приеме антибиотиков) грибок активизируется, и тогда можно наблюдать клиническую картину патологии.
Инфекционные поражения организма тоже могут сопровождаться кожными высыпаниями. Это может быть краснуха, корь или ветряная оспа. Эти инфекции чаще встречаются в детском возрасте, но иногда возникают у взрослых.
Довольно опасным инфекционным заболеванием считается стрептодермия, в этом случае появляются пузырьки на пальцах рук, сыпь может быть желтого или белого цвета, внутри пузырьков имеется мутная жидкость. Когда пузырьки лопаются, на их месте образуется корочка, которая будет оставаться до тех пор, пока человек не устранит стрептококковую инфекцию.
Что касается паразитарных заболеваний, сыпь на пальцах рук может появиться в результате заражения чесоточным клещом.
Патологии внутренних органов
При печеночных проблемах, кроме сыпи наблюдается:
- пожелтение кожи и склер глаз;
- тошнота и рвота;
- боль в области печени;
- трещины на языке;
- горький привкус во рту;
- повышение температуры и другие.
При нарушениях в работе желудочно-кишечного тракта, кожные проявления выглядят как красные пятна, которые покрываются коркой. В некоторых случаях высыпания появляются не только на руках, но и на шее и лице.
Если нарушена работа сальных желез, развивается дисгидроз. На руках появляются пузырьковые образования с жидкостью внутри. Высыпания зудят и чешутся.
При нарушении процессов метаболизма развивается фолликулярный кератоз. В этом случае кожный покров становится ороговевшим, что приводит к воспалительным процессам в волосяных луковицах, а также к появлению сыпи на руках.
Гормональные нарушения провоцируют обильное выделение сального секрета, в результате чего на руках могут появиться гнойничковые образования.
Авитаминозы и снижение иммунной защиты сопровождаются пузырьковыми образованиями, которые покрываются корочкой. Также наблюдается шелушение и слоистость кожного покрова.
Вирусные инфекции
Вирусная причина сыпи на руках чаще всего связана с герпесом. Вирус простого герпеса, проявляющий в виде пузырька на губах, – это очаг инфекции.
Если во время обработки губ вирус попадает в ранку на руках, он может спровоцировать аналогичные высыпания. Генитальный герпес точно таким же образом может попасть на кожу рук, вызвать на них высыпания.
Поэтому при обработке пораженных участков необходимо соблюдать максимальную осторожность, и обязательно тщательно мыть руки до и после процедуры.
Высыпания у детей
Сыпь на пальцах рук у ребенка — явление достаточно распространенное, чаще всего ее появление связано с нарушением правил гигиены, однако, могут быть и другие причины:
- аллергия;
- атопичсекий дерматит;
- инфекции и вирусы;
- паразиты;
- неврозы.
Клиническая картина сыпи у ребенка может быть разнообразной. В некоторых случаях может подниматься температура, ребенок постоянно чешется и становится беспокойным.
Очень важно следить, чтобы ребенок не расчесывал руки, поскольку таким образом можно занести вторичную инфекцию, и состояние ребенка ухудшится.
Диагностические мероприятия
Как только на руках появились высыпания, необходимо сразу же обращаться к дерматологу, потому что риск миграции сыпи на другие участки кожи очень высок. В этом случае заболевание будет протекать в более тяжелой форме.
Врач при постановке диагноза учтет жалобы пациента, осмотрит его кожные покровы, проведет тест на аллергию, а также назначит анализ крови на наличие других патологий в организме.
Чтобы картина заболевания была более четкой, нужно определить причину сыпи, возможно, для этого потребуется консультация не только дерматолога, но и аллерголога, иммунолога, гастроэнтеролога, стоматолога, гинеколога и прочих специалистов.
Лабораторные исследования при наличии сыпи на руках следующие:
- общий анализ крови;
- иммунологический анализ крови;
- анализ мочи;
- культурное и микроскопическое исследования биоматериала;
- бактериологическое исследование мазка;
- гистологический анализ кожи.
Принципы лечения
Понятно, что лечение сыпи на пальцах рук будет завесить от причины патологии:
- Чесотка — назначается лечение серной мазью, а также другими местными препаратами.
- Грибковое поражение — необходимо принимать внутрь противогрибковые средства, которые подбираются с учетом вида возбудителя.
- Ветрянка и другие инфекционные заболевания — проводится симптоматическое лечение, которое основано на использовании антисептических растворах.
- Дисгидроз — необходимо принимать десенсибилизирующие и антигистаминные препараты.
- Аллергия — назначаются антигистаминные препараты перорально и глюкокортикостероиды наружно.
- Гормональные патологии — необходимо стабилизировать гормональный фон.
- Крапивница — назначают антигистаминные препараты, а также диетическое питание.
- Вирусная инфекция — необходимо определить вид вируса, и лечить его соответствующими противовирусными препаратами.
Народные средства
Чтобы облегчить состояние больного (устранить зуд, снять воспаление и вернуть коже прежний здоровый вид), можно использовать средства народной медицины.
Однако, надо понимать, что только народными средствами воздействовать на причину патологии не целесообразно, лечение сыпи на руках должно основываться на поиске причины и традиционном лечении.
Народные же средства можно использовать в качестве симптоматического лечения в виде дополнения к основному.
- Настой из пустырника. Потребуется стакан кипятка и столовая ложка сухого растительного сырья. Настоять час, процедить, выпить в течение дня.
- Настой из березовых почек. Потребуется столовая ложка сухих почек и 5 столовых ложек водки. Почки нужно растереть и залить водкой. Выдержать неделю, а затем использовать для обработки пораженных участков кожи.
- 20 гр зверобоя заливается 0,5 л водки. Через неделю настойка процеживается, используется для обработки кожных покровов.
- Измельчить свежие огурцы. Столовую ложку кашицы залить стаканом кипятка, настоять 2 часа, затем процедить, добавить чайную ложку меда. Полученным средством можно обрабатывать не только высыпания на руках, но и угревую сыпь на лице.
- Также рекомендуется принимать укрепляющие витаминные сборы. Например, взять 10 г ягод китайского лимонника, 5 г корня девясила, 10 г шалфея. Все хорошо перемешать, столовую ложку сбора залить стаканом воды. Прокипятить 10 минут, настоять, пить в охлажденном виде с добавлением корицы.
Профилактические мероприятия
Как только высыпания на руках прошли, и кожа снова стала здоровой, необходимо сразу же предпринимать меры профилактики для предупреждения рецидивов. Для этого рекомендуется:
- соблюдать гигиену;
- исключить контакт с агрессивными веществами без перчаток;
- не употреблять в пищу продукты, которые могут спровоцировать аллергическую реакция;
- в холодную погоду перед выходом на улицу необходимо смазывать руки жирным кремом, а летом наносить на руки солнцезащитный крем.
Кроме того, очень важно своевременно лечить все возможные заболевания, симптомом которых являются высыпания на коже.
Высыпания на руках ни в коем случае нельзя оставлять без внимания, поскольку они не только не эстетичные, приковывают к рукам взгляды окружающих, но и могут быть причинами довольно серьезных заболеваний, лечение которых должно быть качественным и своевременным. Только консультация с врачом и грамотный подход к лечению может быть гарантией полного избавления от сыпи на руках.
Источник: https://FB.ru/article/402290/syip-na-paltsah-ruk-prichinyi-vozniknoveniya-i-sposobyi-lecheniya
Чешутся костяшки на руках — СайтЗдоровья
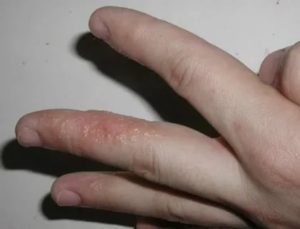
Кожа выполняет ряд функций, одна из которых – защита от внешнего воздействия болезнетворных микроорганизмов. Покраснение рук предстает патологически состоянием, которое обусловлено естественными причинами либо внутренним дисбалансом.
Наряду с покраснением часто присутствуют другие симптомы – сильное раздражение, зуд кистей рук, жжение и др. Методы лечения зависят от первоисточника проблемы.
В некоторых случаях достаточно устранения провоцирующего фактора, а иногда нужен длительный курс лечения.
Почему краснеет кожа на руках?
Покраснение и зуд никогда не являются самостоятельным заболеванием. Симптомы свидетельствуют о развитии аномального процесса внутри организма либо о негативном внешнем воздействии.
Краснота на руках обусловлена причинами:
- Руки чешутся из-за укуса мошки либо комара. Иногда мошкара способна «наградить» большим красным пятном, которое не только чешется, но и приводит к болезненным ощущениям. Если причина кроется в этом, то в аптеке можно приобрести специализированное средство, которое нивелирует зуд. Либо делать в домашних условиях примочки с содой;
- Продолжительные водные процедуры, особенно принятия горячей ванны либо стирка без использования перчаток. Наблюдается сильное расширение кровеносных сосудов, как результат, это проявляется гиперемией рук;
- Воздействие низкого температурного режима, холодного воздуха приводит к гиперемии рук, так как повреждается верхний слой эпидермиса. Со временем покрасневшие руки начинают шелушиться, усиливается сухость кожного покрова;
- Продолжительное нахождение в помещении с низкой влажностью. Происходит потеря влаги кожи на руках, в некоторых случаях дополнительно проявляется зуд;
- Зуд на руках может стать следствием ношения вещей из некачественных материалов.
Важно: небольшие красные пятна на руках могут свидетельствовать о таком заболевании как сахарный диабет. Первый тип присущ молодым пациентам, второй тип развивается после 40-летнего возраста.
Перечисленные причины можно отнести к естественным процессам, поэтому лечение проблемы не займет много времени. Достаточно устранить негативный фактор, использовать специализированные средства для увлажнения кожи. Покраснение кожи на руках и др. тревожные симптомы пройдут через несколько дней.
Кожные заболевания, проявляющиеся покраснением рук
Как уже отмечалось, гиперемия – не заболевание, это всего лишь следствие аномального процесса в организме. Выделяют большой перечень дерматологических заболеваний, которые проявляются покраснением пальцев рук, жжением, зудом и др. симптоматикой.
Покраснение на руках из-за экземы
Заболевание имеет нервно-аллергическую природу, характеризуется высыпаниями, покраснением. Бывает острой, подострой и хронической формы. В современном мире этиология патологии до конца не изучена. Тем не менее, ученые озвучивают определенные факторы, которые выступают провокатором болезни:
- Нарушение деятельности внутренних органов – пищеварительного тракта, яичников, щитовидной железы.
- Длительные запоры или диареи.
- Расстройство обменных процессов в организме.
- Неправильная работа почек.
Наряду с внутренними факторами выделяют и внешние. К ним относят контакт с растворителями, красителями и др. химическими компонентами; инфекционный патогенез – стрептококки, стафилококки, грибковые поражения.
Клинические проявления экземы:
- Гиперемия кожного покрова. Покраснения на ощупь более теплые по сравнению с другими участками кожи. Присутствует сильный зуд;
- Появление небольших папул – узелков, которые не имеют полости. Они незначительно возвышаются над поверхностью, имеют красный цвет и небольшой размер.
Стоит знать: при расчесах кожи увеличивается вероятность присоединения вторичной инфекции, что усложняет процесс диагностики и последующее лечение.
Краснота как симптом псориаза
Псориаз (другое название – чешуйчатый лишай) – хроническая патология, которая поражает кожный покров и его придатки – волосы, ногти. Заболевание протекает с периодическими обострениями и ремиссиями. В большинстве случаев болезнь диагностируется в возрасте 15-45 лет. Предрасположенность отмечается у пациентов со светлой кожей.
Ученые связывают патологический процесс с аутоиммунным сбоем. Точной причины на сегодня не установлено. Однако выделены провоцирующие факторы, которые приводят к развитию болезни:
- Генетическая предрасположенность.
- Тонкий и истонченный сухой покров.
- Длительный контакт со спиртосодержащими веществами, растворителями и пр.
- Излишняя гигиены (чрезмерная любовь к чистоте нарушает барьерные функции кожи).
- ВИЧ-инфекция.
- Прием препаратов. В частности – бета-блокаторы, антидепрессанты, лекарства противосудорожного характера, лития карбонат.
- Грибковые поражения. Нередко в медицинской практике отмечается, что псориаз возникает сразу же после грибковой инфекции.
- Хронические стрессы, аллергические состояния, травмы.
Основные симптомы: покраснение кожи рук, кожный покров на пораженной области начинает утолщаться (как на фото), поверхность становится грубой, нередко проявляются трещины различной глубины. Для лечения назначают специализированные средства местного действия, которые помогают избавиться от тревожной симптоматики. Вылечить заболевание нельзя, оно является неизлечимым.
Болезни, провоцирующие покраснение на руках
Спровоцировать покраснение пальцев на руках может множество факторов. И не все из них безобидны. Для установки точного диагноза нужно обратиться к врачу, особенно в тех случаях, когда процесс сопровождается интенсивным зудом и припухлостью.
Грибок провоцирует инфекционное поражение, возбудителем выступает в большинстве случаев Кандида либо Dermatophyton. Их паразитическая деятельность приводит к разрушению кожного покрова и его придатков. Основные причины:
- Снижение иммунного статуса;
- Прием антибиотиков;
- Контакт с больным человеком;
- Посещение бассейнов, бань и пр.
На руках и теле больного проявляются высыпания в виде небольших бляшек, которые сильно зудят, присутствует жжение. Симптоматика усиливается, если присутствует повышенная влажность, например, при повышенном потоотделении.
Между пальцами появляется мелкая сыпь, краснота и шелушение. Одновременно с такими признаками изменяются ногти – становятся желтого цвета, ногтевая пластина утолщается. В запущенных случаях ноготь начинает разрушаться.
Другие болезни, проявляющиеся краснотой на руках:
- Чесотка. Данная патология развивается вследствие паразитирования чесоточного клеща, всегда сопровождается сильным зудом. Симптом имеет свойство усиливаться в ночное время. В местах зуда проявляется сыпь, гиперемия.
- Красный плоский лишай является хронической патологией, которая поражает кожный покров и слизистые оболочки. Клиника: возникают небольшие узелки, имеющие блестящую поверхность. Цвет образований ярко-красный. Узелки способны сливаться, что способствует образованию сетчатого рисунка.
- Крапивница – дерматологическая болезнь аллергической природы. На теле появляется сыпь, представленная красными образованиями неправильной формы. Присутствует сильный зуд.
Примечание: краснота на руках может свидетельствовать о нарушении работы сердечно-сосудистой системы, остеохондрозе, полинейропатии и др. серьезных заболеваниях.
Методы лечения красноты на коже
Схема консервативного лечения всегда обусловлена точной причиной, которая привела к развитию патологического процесса. Не имея медицинского образования, установить этиологию, невозможно. Поэтому необходимо посетить врача, пройти обследование.
Способы терапии в зависимости от причины:
- При аллергической реакции в первую очередь устраняют аллерген. Затем назначают лекарства местного действия, чтобы снизить выраженность тревожных клинических проявлений. Например, Фенистил;
- Если причина кроется в нарушении деятельности центральной нервной системы, то нужно принимать успокаивающие препараты. К ним относят настойку Валерианы, Пустырника, Ново-Пассит и др. Когда случай запущенный, легкие седативные не помогают, врач может назначить транквилизаторы либо другие мощные таблетки;
- Если гиперемия обусловлена длительным нахождением на холоде, то кожу смазывают эфирными маслами, средствами, ускоряющими регенерацию кожного покрова – Пантенол;
- При грибковой инфекции назначают лекарства для обработки кожного покрова с противогрибковым эффектом. Дополнительно рекомендуются таблетки для применения внутрь;
- Для лечения экземы и псориаза схема подбирается индивидуально. Зависит от степени поражения, выраженности клинических проявлений, возраста пациента и пр. факторов;
- Для излечения от чесотки назначают препараты местного действия. Терапия не занимает много времени.
Чтобы избавиться от сильного жжение и зуда необходимо использовать лекарства противозудного характера. Они действуют мгновенно, сразу после нанесения зуд проходит, нивелируется желание почесать кожу, соответственно, исключение расчесов снижает риск присоединения вторичной инфекции.
Покраснение на руках возникает вследствие множества причин. Некоторые из них безобидные – переохлаждение, другие требуют незамедлительного и адекватного лечения – грибковое поражение, псориаз, экзема и пр. Установить первоисточник поможет дерматолог. Самолечение не даст нужно результата, а вот вероятность осложнений крайне высока.
Источник: https://sajtzdorovja.ru/cheshutsya-kostyashki-na-rukah.html
Сыпь на костяшках пальцев
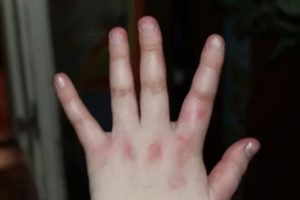
Организм человека всегда старается предупредить о развитии в нём серьезных нарушений путём появления видимых признаков, указывающих на патологические изменения со стороны здоровья.
Одним из таких первых звоночков недугов являются прыщи, усевающие пальцы верхних конечностей, ладони и тыльные поверхности кистей.
Подобные патологические изменения на запястье игнорировать не следует, особенно, если сыпь на руках чешется, покрывается корками, кровоточит или инфицируется с возникновением гнойных волдырей.
Очень часто сыпь на руке в виде маленьких прыщей, которая чешется – сигнал о развитии дерматологического недуга или заболевания внутренних органов, игнорировать который нельзя ни в коем случае.
Несвоевременное обращение к врачу или полное отсутствие медицинской помощи может привести к возникновению сложных вариантов течения основной болезни, осложнений патологического состояния, его перехода в хроническую форму.
Сыпь на руках в виде прыщиков чешется: причины появления
Красные прыщики и зудящие волдыри на руках могут возникать по самым разным причинам. В большинстве клинических случаев они являются дерматологической проблемой, реже – проявлением заболеваний внутренних органов. Итак, почему чешутся руки, и появляются пупырышки на коже кистей? Сегодня врачи выделяют следующие причины подобного патологического состояния:
- аллергия,
- инфекционные и паразитарные заболевания,
- дерматологические недуги,
- болезни висцеральных органов и желез эндокринной секреции,
- нарушение гигиены,
- гиповитаминозы,
- проблемы психогенного характера.
Пупырышки на руках с покраснением и зудом у взрослых и детей – частое явление в медицинской практике. Нередко такие патологические проявления сопровождаются аналогичными чешущимися высыпаниями на поверхности кожи ног.
У маленьких пациентов среди наиболее распространенных факторов болезни следует выделить детские инфекции, в частности, корь, краснуху, ветрянку.
А у людей с низким уровнем социализации – чесотку, когда мельчайшие пузырьки и волдыри поражают межпальцевые участки кожи, а потом распространяются по всему телу.
Неправильные гигиенические мероприятия
Недостаток гигиены, как причина развития сипы на коже рук, является проблемой преимущественно детского возраста. Ведь именно маленькие пациенты уклоняются от периодического мытья рук с мылом, что провоцирует развитие инфекции с её проникновением в глубокие слои кожи и формированием гнойных воспалительных прыщиков.
Недостаток витаминов
Крайне редко, если у человека на руках появились мелкие пупырышки и чешутся, он думает о том, что причиной высыпаний стал дефицит витаминов.
Несмотря на это, подобная проблема имеет место в медицинской практике, так как витамины принимают активное участие в большинстве обменных процессов, а поэтому контролируют состояние эпидермальных клеток.
Такие мелкие прыщики на руках сильно чешутся, густо покрывают поверхность кистей, а также могут появиться на предплечье.
Психологические проблемы
Как известно, от нервной системы во многом зависит состояние и функциональность внутренних органов, а также кожных покровов. Поэтому стрессы и нервное перевозбуждение негативно влияют на весь организм, в частности, могут стать причиной развития прыщиков на пальцах рук.
Аллергические реакции
Среди наиболее частых провоцирующих аллергию факторов выделяют: бытовую химию, продукты питания, косметологические средства и медикаменты. При аллергической природе недуга у взрослого или ребенка появляется чешущаяся сыпь на пальцах рук, а также тыльной стороне кистей, которая проходит практически сразу, после устранения главного виновника патологической реакции.
Инфекционные болезни
Маленькие прыщики на руках чешутся от плеча и до кистей? Это может быть результатом инфицирования кожных покровов кистей.
В частности, прыщики на ладонях и тыльной поверхности дистальных отделов верхних конечностей возникают при заражении грибком, бактериями стафилококка и тому подобное.
В подобных случаях сыпь на кистях представляют собой красные пупырышки с гнойным или серозным экссудатом, которые могут увеличиваться в размерах и распространяться на окружающие ткани.
Источник: https://osk-net.ru/syp-na-kostjashkah-palcev/
Крапивница на руках у детей и взрослых
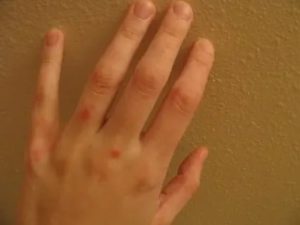
Крапивница на руках – это одно из проявлений аллергической реакции в ответ на воздействие чужеродных веществ (пыльцы, пыли, химикатов, медикаментов, шерсти животных и др.). Патология является разновидностью дерматоза.
Каждый четвертый человек в течение жизни сталкивается с симптомами крапивницы. Чаще болеют молодые люди до 40 лет, включая детей и подростков.
Почти в половине случаев крапивница сочетается с отеком Квинке и может представлять опасность для жизни.
Что такое крапивница?
Крапивница – это патология, характеризующаяся появлением на коже зудящих волдырей величиной до нескольких сантиметров. Это наиболее распространенная форма аллергии после бронхиальной астмы и медикаментозной аллергии.
Причины заболевания
Причиной развития острой крапивницы на ладонях и пальцах у взрослых и детей является повторный контакт с аллергеном после предварительной сенсибилизации.
К провоцирующим факторам относятся:
- аутоиммунные нарушения;
- физические факторы (изменение погоды, воздействие холода, инсоляция);
- инфекционные болезни;
- наличие в анамнезе других аллергических заболеваний (отека Квинке, астмы, ринита, конъюнктивита);
- нарушение гормонального фона;
- чрезмерная физическая активность;
- наличие сопутствующих соматических заболеваний (сывороточной болезни, криоглобулинемии, гельминтозов, синусита, воспаления миндалин, хеликобактериоза, лимфолейкоза, патологии щитовидной железы и системных заболеваний);
- контакт с чужими питомцами;
- укусы насекомых, паукообразных и змей;
- стресс.
Высыпания по типу крапивницы вызывают следующие аллергены:
- Яды животных. Чаще всего аллергия развивается после укуса пауков, комаров, пчел и ос. При этом сыпь может исчезнуть только на следующий день.
- Латекс. Из этого материала изготавливают перчатки и одежду.
- Бытовые чистящие и моющие средства (стиральные порошки, средства для мытья окон и посуды).
- Солнечные лучи.
- Вода (в исключительно редких случаях).
- Продукты питания (цитрусовые, орехи, мед, яйца, клубника, морепродукты, шоколад).
- Лекарства, включая иммунобиологические препараты (НПВС, антибиотики, сыворотки, вакцины).
- Растения, в особенности пыльца.
- Пыль.
- Шерсть животных.
- Частицы умерших насекомых.
- Продукты жизнедеятельности насекомых и клещей.
- Плесень.
- Низкая температура.
Чаще всего крапивница появляется при прямом (кожном) контакте с аллергеном или его попадании внутрь (пищевым, аэрогенным, инъекционным способом).
Иммунный вариант развития крапивницы
Как и в случае отека Квинке или анафилактического шока, аллергия чаще развивается по иммунному механизму 1 типа.
В организме человека происходят следующие изменения:
- Усиливается выработка IgE. Это разновидность антител, которые выделяются при первом контакте с раздражителем. Иммуноглобулины крепятся к клеткам (базофилам, тучным клеткам) и накапливаются в организме (преимущественно в коже). Этот процесс называется сенсибилизацией.
- Вырабатываются медиаторы (гистамин, серотонин). Происходит это при повторном контакте с антигеном. С периода сенсибилизации до выработки медиаторов могут пройти годы. Гистамин выделяется тучными клетками. Это вещество вызывает покраснение, сыпь, расширение и усиленную проницаемость сосудов, зуд.
- Развивается отек тканей.
Крапивница на руках по типу иммунного ответа возникает
При 1 типе реакции крапивница возникает быстро в течение нескольких минут (до получаса). Такая реакция называется немедленной. Волдыри появляются в участках поражения сосочкового слоя кожи. Этому предшествует отек, который возникает на фоне усиления проницаемости сосудов и расширения капилляров. Иногда заболевание может протекать по 2 или 3 типу аллергической реакции.
Неиммунный вариант развития крапивницы
Неиммунный механизм отличается от иммунного тем, что биологически активные вещества вырабатываются напрямую (без ряда иммунных реакций). Некоторые вещества действуют на тучные клетки, что приводит к высвобождению гистамина. Так протекает хроническая идиопатическая форма крапивницы.
Симптомы крапивницы на руках
На крапивницу указывают следующие симптомы:
- сыпь;
- кожный зуд;
- общее недомогание;
- подъем температуры;
- жжение (возникает редко и при сопутствующем ангионевротическом отеке);
- болезненность кожи (возникает не всегда);
- покраснение и отек кожи вокруг волдырей;
- головная боль;
- мацерация кожи;
- расчесы;
- боль в мышцах и суставах.
При сопутствующем отеке Квинке появляются сильная отечность губ, языка, век и щек, осиплость голоса, затруднение глотания, свисты и хрипы. Если наряду с волдырями наблюдаются угнетение сознания, резкое падение артериального давления, боль в животе, обморок, чувство нехватки воздуха, то нужно исключить анафилактический шок.
Мелкая красная сыпь
Главный признак крапивницы – наличие на кистях или предплечьях уртикальной сыпи красного или розового цвета. Поражаться могут не только верхние конечности, но и туловище, лицо, шея и ноги. Высыпания при крапивнице исчезают бесследно в течение суток. Участки пигментации не остаются.
Шелушение
Шелушение является редким симптомом крапивницы. Оно может возникать в случае присоединения инфекции и развития дерматита на фоне сильного зуда.
Покраснение
Кожа вокруг высыпаний становится красной. Причина – расширение сосудов. Гиперемия кожи может быть первым симптомом аллергии.
Волдыри
Волдыри представляют собой пузыри, заполненные жидкостью. Они округлой формы, возвышаются над кожей и напоминают сыпь, которая появляется при ожоге крапивой. Волдыри бывают размером от 2-3 мм до 10-15 см (при гигантской крапивнице).
Они имеют четкие границы и иногда сливаются между собой. Отличительной их особенностью является временное исчезновение при надавливании или растяжении кожи. По количеству и скорости появления пузырей судят о степени тяжести крапивницы.
Трещины
Не характерны для крапивницы. Трещины появляются на фоне расчесов и сухости кожи.
Язвы
Появление на коже язв возможно при нагноении тканей в результате занесения бактериальной инфекции.
Особенности у детей
У детей младшего возраста (до 2-3 лет) диагностируется преимущественно острая форма заболевания. У детей до года эта патология часто становится причиной госпитализации. Крапивница у ребенка нередко сочетается с атопическим дерматитом.
Особенности сыпи у детей:
- мгновенное появление;
- исчезновение в течение первых 2 часов (иногда держится до 2 дней);
- образование крупных пузырей;
- неправильная форма припухлости кожи.
Крапивница как симптом других заболеваний
Высыпаниями в виде волдырей могут проявляться следующие заболевания:
- мастоцитоз;
- васкулит;
- гельминтозы.
Способы лечения
Лечение начинается после того, как врач ставит диагноз. Для этого понадобятся опрос и осмотр пациента, общий и биохимический анализы крови, анализ мочи, кожные аллергические пробы, анализ крови на иммуноглобулины.
Назначенное лечение будет направлено на решение следующих задач:
- устранение симптомов заболевания (зуда, сыпи, отека, покраснения);
- предупреждение осложнений;
- уменьшение аллергической реакции;
- устранение факторов риска;
- выведение аллергена из организма;
- десенсибилизация (снижение чувствительности организма к чужеродным веществам).
Лечение включает:
- применение местных и системных лекарств;
- прекращение воздействия аллергена;
- физиопроцедуры;
- применение средств народной медицины;
- аллергенспецифическую терапию;
- соблюдение диеты.
Что сделать в первую очередь, а от чего отказаться?
Сперва нужно оценить состояние больного. Если крапивница является симптомом анафилаксии, то может потребоваться неотложная помощь.
Необходимо:
- вызвать скорую помощь;
- ввести преднизолон и адреналин (после приезда специалистов);
- прекратить контакт с аллергеном (очистить полость рта, промыть желудок, очистить кожные покровы, удалить источник яда).
При остановке дыхания и сердцебиения требуются реанимационные мероприятия. До приезда врача нужно оказаться от приема лекарств (за исключением антигистаминных средств). Также не рекомендуется обрабатывать кожу растворами и мазями. Самолечение может навредить.
Диета
Больным рекомендуется исключить из меню цитрусовые, красные ягоды, мед, орехи, яйца, шоколад, спиртные и газированные напитки, сладости, острые блюда, экстрактивные вещества, специи, грибы, соусы, продукты с большим количеством пищевых добавок, ананасы, бобовые, чай и кофе. Уменьшить аллергенность продуктов помогают удаление кожуры, отваривание и предварительная заморозка. Больным можно есть каши на воде, постные супы, отварные овощи и мясо, пюре, печеные яблоки, оливковое масло, белый хлеб и натуральные кисломолочные продукты.
Медикаменты при крапивнице
При назначении лекарств врач должен учесть противопоказания, аллергологический анамнез и возраст пациента. В случае анафилаксии лекарства могут вводиться инъекционно.
Таблетки и мази
При крапивнице назначаются:
- Противоаллергические средства (блокаторы H1-гистаминовых рецептов). К ним относятся Аллегра, Зодак, Зиртек, Эриус, Цетрин, Кларитин, Лоратадин, Дезлоратадин, Супрастин, Супрастинекс, Эбастин, Кестин, Тавегил. Детям лекарство можно давать в виде сиропа.
- Сорбенты (Полисорб, активированный уголь, Лактофильтрум, Полифепам, Полисорб МП, Энтеросгель).
- Системные кортикостероиды (Метипред, Дексаметазон, Преднизолон). Показаны при неэффективности антигистаминных лекарств.
- Иммунодепрессанты. Показаны при аутоиммунной крапивнице.
- Противоаллергические мази и гели (Фенистил, Диметинден, Псило-Бальзам).
- Гормональные мази, кремы и гели (Момат, Унидерм, Адвантан, Лоринден А, Синафлан).






