Какие анализы нужно сдать для подбора контрацептива?
Выбор контрацептивов индивидуален для каждой женщины и зависит от общего состояния организма, данных о перенесенных заболеваниях и наличия существующих гинекологических заболеваний.
- Зачем сдавать анализы?
- Какие анализы нужны и что они дают
В первые несколько недель приема противозачаточных препаратов в женском организме происходит гормональная перестройка. В это время могут появляться небольшие выделения, кровотечения другие побочные эффекты. В случае, если они не исчезнут в течение нескольких недель, необходима смена препарата.
Современная фармакология предлагает огромный выбор гормональных контрацептивов, что делает более легким подбор оптимального по составу и дозировке препарата для каждой женщины.
Зачем сдавать анализы?
Посещение гинеколога перед началом приема контрацептивов женщиной, ведущей регулярную половую жизнь, обязательно. Это обезопасит ее от неверного выбора препарата и возможных нежелательных последствий. Полное исследование организма необходимо для общего представления о состоянии организма женщины и подбора наиболее эффективного средства от нежелательной беременности.
Очень важно помнить, что серьезные осложнения при приеме контрацептивов возникают у тех женщин, которым они противопоказаны.
Абсолютные противопоказания:
- Беременность, послеродовый период и грудное вскармливание.
- Нарушения сердечно-сосудистой и нервной системы организма.
- Сахарный диабет (сложная форма).
- Тромбоз вен и легочной артерии.
- Рак молочной железы, опухоли матки и печени.
- Табакокурение (более 20 лет).
- Частые операции.
Какие анализы нужны и что они дают
Какие анализы нужно сдать для подбора контрацептива? Комплексное обследование включает в себя несколько процедур:
Посещение терапевта
Врач проводит контроль уровня артериального давления и общего состояния организма пациентки. Особенное внимание уделяется обследованию печени, состоянию вен, поджелудочной и щитовидной железы и весу пациентки. Лишь после полного осмотра врач назначает необходимые анализы для принятия окончательного решения.
Анализы крови и какие гормоны нужно сдать
Не важно, какая у вас группа крови, даже если это редкая первая — вам нужно пройти такие обследования:
- на биохимию (холестерин, триглециреды, ЛПВП и др.);
- глюкозу (натощак);
- на состояние печени (прямой, белок, гаммаГТ, общий билирубин и др);
- на гормоны (прогестерон, тестостерон, пролактин и др.), позволяющий оценить реакцию организма женщины на отдельные компоненты, входящие в состав выбранного препарата;
- на уровень свертываемости крови: гемостазиограмма и коагулограмма.
УЗИ малого таза
Исследование происходит с помощью сверхточного влагалищного датчика. Данная процедура проводится в 2 этапа:
- первый — после менструации,
- второй — перед началом следующей.
Целью такого обследования является правильная оценка уровня эндометрия и фолликула, а также, наблюдение течения овуляции и созревания эндометрия в матке.
С помощью УЗИ можно исключить развитие некоторых заболеваний органов малого таза.
Исследование молочных желез
Перед выбором противозачаточных препаратов следует проконсультироваться у квалифицированного маммолога, который проведет осмотр молочных желез. После этого, он сделает правильную оценку их состояния на исключение риска возможного развития опухолей.
Все перечисленные анализы являются обязательными. После получения всех результатов проведенных исследований проводится завершающая консультация специалиста.
Врач изучит результаты анализов и подберет наиболее подходящий препарат с индивидуальной дозировкой.
Опытный специалист обязательно порекомендует женщине регулярную сдачу анализов при приеме противозачаточного препарата для верной оценки уровня его воздействия на организм.
Если не будет обнаружена отрицательная динамика и не выявятся никакие противопоказания, смело можно принимать назначенный препарат столько времени, сколько вам нужно.
Перерывы в приеме контрацептивов увеличивают риск наступления нежелательной беременности, так как организм женщины вынужден адаптироваться сначала к их отмене, а затем, снова к их приему. Это может повлечь за собой появление побочных эффектов, которые раньше не наблюдались.
Источник: https://birth-controll.ru/voprosy/kakie-analizy-nuzhno-sdat-dlya-podbora-kontratseptiva/
Анализы для подбора контрацепции
Правильно выбрать противозачаточные медикаменты женщине помогает врач-гинеколог, учитывая состояние организма, наличие гинекологических заболеваний и данные осмотра. Обследование включает общий и биохимический анализ крови, анализ на гормоны и свертываемость крови, УЗИ органов малого таза и молочных желез. Посещение специалиста перед началом приема медикаментов обязательно.
- Быстро: Сдать все анализы, сделать Узи малого таза и молочных желез можно в день обращения
- Надежно: Решение о выборе ОК принимают высококвалифицированные гинекологи с большим опытом работы
- Удобно: клиника в центре Москвы в 5 минутах от метро Новокузнецкая, Третьяковская, Баррикадная, Краснопресненская, есть парковка
Нужные анализы для подбора противозачаточных препаратов позволяют врачу получить представление об общем состоянии женского организма и выбрать оптимальное средство для предупреждения нежелательной беременности в каждом конкретном случае.
При механической контрацепции (колпачки, презервативы) не нужна консультация гинеколога.
Если речь идет о комбинированных (внутриматочная спираль) или химических (спермициды и гормональные средства — таблетки, пластыри, импланты, влагалищное кольцо), метод контрацепции и конкретный препарат должен подбирать врач.
Гинеколог-эндокринолог оценит общее состояние вашего организма, щитовидной, поджелудочной и молочных желез, проверит гормональный статус и подберет оптимальный способ контрацепции, подходящий именно вам.
Пусть вас не пугает длинный список анализов, ведь все это можно сделать за 1 день в медицинском центре «Поликлиника +1».
Важно помнить, что самостоятельный подбор контрацептивов (включая помощь сотрудников аптек) может оказать негативное влияние на репродуктивную систему и вызвать осложнения.
Как и в любом другом случае, лучше заранее позаботиться о своем здоровье и потратить один день на подбор контрацепции, чем долго лечить последствия своей небрежности.
Для подбора спирали необходимо
- Пройти консультацию и осмотр гинеколога для подбора формы внутриматочной спирали и ее материала (медь, серебро или золото)
- Сделать УЗИ органов малого таза для исключения опухолевых заболеваний, беременности и других противопоказаний для ее установки
- Сдать мазок на флору для исключения воспалительного процесса, желательно также сделать анализ методом ПЦР на инфекции такие как хламидия,микоплазма,уреаплазма
- Сдать анализ крови на ВИЧ, сифилис ,гепатит В и С
Если все анализы и показатели в норме, спираль устанавливается врачом-гинекологом на 3-5 день менструального цикла
Для подбора гормональных контрацептивов необходимо:
- Пройти консультацию и осмотр гинеколога для подбора методов гормональной контрацепции, которые лучше все подойдут именно вам
- Сделать УЗИ органов малого таза и УЗИ молочных желез. Это нужно для исключения опухолевых образований, варикозного расширения вен малого таза и других заболеваний, являющихся противопоказанием к назначению гормональных контрацептивов, или же, наоборот, выявления заболеваний, при которых гормональная контрацепция является методом терапии (эндометриоз, мастопатия)
- Сделать коагулограмму (анализ крови на сверстываемость). Повышенная свертываемость крови является одним из противопоказаний к назначению гормональных препаратов
- Сдать анализ крови на гормоны по фазам цикла (ФСГ, ЛГ, Эстрадиол, Пролактин, Прогестерон) в случае, если у вас бывают нарушения менструального цикла
- Сдать биохимический анализ крови на АЛТ и АСТ, чтобы проверить состояние печени. Если есть поражения печени, назначение гормональных препаратов строго противопоказано!
- Если планируется введение гормонального подкожного импланта, необходимо также сдать анализ крови на ВИЧ, сифилис, гепатит В и гепатит С
Сдать все анализы для подбора контрацептивов и провести все необходимые исследования в медицинском центре «Поликлиника +1» можно всего за один день:
Анализы крови
- Биохимический анализ крови (определение уровня холестерина, триглицеридов, ЛПНП, ЛПВП, глюкозы и т. д.). Стоимость исследования каждого показателя составляет 300 руб.
- Анализ крови на гормоны (пролактин, ЛГ, тестостерон, ФСГ и пр.), позволяющий определить реакцию организма на различные компоненты выбранного медикамента. Стоимость исследования каждого гормона – 650 руб.
- Исследование крови на параметры свертывания крови. Стоимость анализа начинается от 400 руб.
- Анализ крови для определения состояния печени. Стоимость исследования каждого значения составляет 300 руб.
Следует отметить, что данный перечень является обязательным для всех. Результаты анализов можно получить уже на следующий день.
В индивидуальных случаях врач может назначить дополнительные лабораторные исследования.
Консультация маммолога
Перед назначением ОК необходимо определить состояние молочных желез. В нашей клинике работают гинекологи-эндокринологи высшей категории, которые также специализируются в маммологии. Врач также проводит УЗИ молочных желез, стоимость которого вполне доступна каждой пациентке и составляет 1 500 руб.
Узи малого таза
Это исследование дает возможность оценить уровень эндометрия, фолликулов, а также наблюдать за процессами овуляции, формирования желтого тела и эндометрия в матке. При назначении ОК УЗИ позволяет исключить противопоказания к приему гормональных средств контрацепции. Комплексное УЗИ органов малого таза стоит 2 000 руб. и длится 30 мин.
Получение результатов и консультация гинеколога
Расшифровку полученных результатов проводит исключительно лечащий врач (в основном гинеколог-эндокринолог). Если в организме женщины все нормально, показатели лабораторных исследований в пределах нормы и нет противопоказаний, врач подбирает наиболее подходящий медикамент и определяет индивидуальную дозировку.
Внимание! Препарат для гормональной контрацепции должен подобрать только лечащий врач, иначе возможен повышенный риск дисбаланса гормонального фона и возникновения других побочных явлений. При приеме медикаментов 2 раза в году требуется сдать анализ крови для контроля воздействия препарата на организм.
Пройти полное обследование можно в медицинском центре «Поликлиника +1», который находится по адресу: Большая Ордынка, д. 17, стр. 1 (станции метро «Третьяковская» и «Новокузнецкая»). Клиника располагает современной диагностической аппаратурой и оснащенной лабораторией. Мы имеем возможность оперативно и с высокой точностью проводить широкий спектр диагностических исследований.
Источник: https://poly-klinika.ru/analizi/analiz-women/podbor-kontratseptsii/
Побочные действия гормональных контрацептивов убивают?
Из предыдущих публикаций нам известно об абортивном действии гормональных контрацептивов (ГК, ОК).
В последнее время в СМИ можно найти отзывы пострадавших женщин от побочностей ОК, пару из них мы приведём в конце статьи.
Чтобы осветить этот вопрос, мы обратились к доктору, которая подготовила для Азбуки Здоровья эту информацию , а также перевела для нас фрагменты статей с зарубежными исследованиями побочных действий ГК.
Побочное действие гормональных контрацептивов
Действия гормональных контрацептивов, как и у других лекарственных препаратов, определяются свойствами входящих в них веществ. В составе большинства противозачаточных таблеток, назначаемых для плановой контрацепции, находится 2 вида гормонов: один гестаген и один эстроген.
Гестагены
Гестагены = прогестагены = прогестины – гормоны, которые производятся желтым телом яичников (образование на поверхности яичников, появляющееся после овуляции – выхода яйцеклетки), в небольшом количестве – корой надпочечников, а при беременности – плацентой. Основной гестаген – прогестерон.
Название гормонов отражает их основную функцию — «pro gestation» = «для [сохранения] беременности» посредством перестройки эндотелия матки в состояние, необходимое для развития оплодотворенной яйцеклетки. Физиологические эффекты гестагенов объединяются в три основные группы.
- Вегетативное воздействие. Оно выражается в подавлении пролиферации эндометрия, вызванного действием эстрогенов, и секреторном его преобразовании, что очень важно для нормального менструального цикла. При наступлении беременности гестагены подавляют овуляцию, понижают тонус матки, уменьшая ее возбудимость и сократимость («протектор» беременности). Прогестины отвечают за «созревание» молочных желез.
- Генеративное действие. В малых дозах прогестины увеличивают секрецию фолликулостимулирующего гормона (ФСГ), ответственного за созревание фолликулов в яичнике и овуляцию. В больших дозах гестагены блокируют и ФСГ, и ЛГ (лютеинизующий гормон, который участвует в синтезе андрогенов, а совместно с ФСГ обеспечивает овуляцию и синтез прогестерона). Гестагены влияют на центр терморегуляции, что проявляется повышением температуры.
- Общее действие. Под влиянием гестагенов уменьшается аминный азот в плазме крови, увеличивается выведение аминокислот, усиливается отделение желудочного сока, замедляется отделение желчи.
В состав оральных контрацептивов входят разные гестагены. Какое-то время считалось, что между прогестинами нет разницы, но сейчас точно известно, что отличие в молекулярном строении обеспечивает разнообразие эффектов.
Другими словами, прогестагены отличаются по спектру и по выраженности дополнительных свойств, но описанные выше 3 группы физиологических эффектов присущи им всем. Характеристика современных прогестинов отражена в таблице.
Выраженный или очень сильно выраженный гестагенный эффект присущ всем прогестагенам. Под гестагенным эффектом понимаются те основные группы свойств, которые были упомянуты ранее.
Андрогенная активность свойственна не многим препаратам, ее результатом является снижение количества «полезного» холестерина (холестерина ЛПВП) и повышение концентрации «вредного» холестерина (холестерина ЛПНП). В результате повышается риск развития атеросклероза. Кроме того, появляются симптомы вирилизации (мужские вторичные половые признаки).
Явный антиандрогенный эффект имеется только у трех препаратов. У этого эффекта положительное значение – улучшение состояния кожи (косметическая сторона вопроса).
Антиминералокортикоидная активность связана с увеличением диуреза, выведением натрия, снижением артериального давления.
Глюкокортикоидный эффект влияет на обмен веществ: происходит снижение чувствительности организма к инсулину (риск возникновения сахарного диабета), повышается синтез жирных кислот и триглицеридов (риск развития ожирения).
Эстрогены
Другим компонентом в составе противозачаточных таблеток являются эстрогены.
Эстрогены – женские половые гормоны, которые продуцируются фолликулами яичников и корой надпочечников (а у мужчин еще и яичками). Выделяют три основных эстрогена: эстрадиол, эстриол, эстрон.
Физиологические эффекты эстрогенов:
— пролиферация (рост) эндометрия и миометрия по типу их гиперплазии и гипертрофии;
— развитие половых органов и вторичных половых признаков (феминизация);
— подавление лактации;
— угнетение резорбции (разрушение, рассасывание) костной ткани;
— прокоагулянтное действие (повышение свертываемости крови);
— повышение содержания ЛПВП («полезного» холестерина) и триглицеридов, снижение количества ЛПНП («плохого» холестерина);
— задержка натрия и воды в организме (и, как следствие, повышение артериального давления);
— обеспечение кислой среды влагалища (в норме рН 3,8-4,5) и роста лактобактерий;
— усиление выработки антител и активности фагоцитов, повышение устойчивости организма к инфекциям.
Эстрогены в составе оральных контрацептивов нужны для контроля менструального цикла, в защите от нежелательной беременности они участия не принимают. Чаще всего в состав таблеток входит этинилэстрадиол (ЭЭ).
Механизмы действия оральных контрацептивов
Итак, учитывая основные свойства гестагенов и эстрогенов, можно выделить следующие механизмы действия оральных контрацептивов:
1) угнетение секреции гонадотропных гомонов (за счет гестагенов);
2) изменение рН влагалища в более кислую сторону (влияние эстрогенов);
3) повышение вязкости шеечной слизи (гестагены);
4) употребляемое в инструкциях и руководствах словосочетание «имплантация яйцеклетки», которое скрывает от женщин абортивное действие ГК.
Источник: https://azbyka.ru/zdorovie/pobochnye-dejstviya-gormonalnyx-kontraceptivov-ubivayut
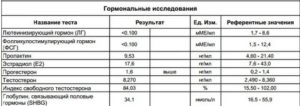
Когда сдают анализы на гормоны при приеме ок

Здравствуйте! Мне 27 лет, пью ОК 3года, 2 года Джес и уже год как перешла на Белару по рекомендации гинеколога. На мою просьбу выписать мне анализы на гормоны, врач категорично отказала, заявив что это пустая трата денег и на фоне приёма ок анализы ничего не покажут.
Но моё самочувствие оставляет желать лучшего, около 2ух лет назад я начала лечить гипотериоз, но хроническая усталость, плаксивость и нервозность никуда не уходят.
Недавно узнала, что эти симптомы могут быть связаны с женскими гормонами, поэтому имея проблемы с щитовидной железой, могут ли быть проблемы по женской части, хоть я и принимаю ок? Пожалуйста, помогите советом и если можно напишите какие гормоны мне нужно сдать?
Уважаемая Ольга! На фоне приема КОК сдача анализа крови на женские половые гормоны не проводится, так как пероральные контрацептивы приводят к уменьшению секреции фолликулостимулирующего гормона (ФСГ) и лютеинизирующего гормона (ЛГ) и, следовательно, подавлению овуляции и изменению концентрации эстрадиола и прогестерона, что и является целью их применения. Поэтому определение содержания данных гормонов в крови на фоне КОК не отражает Ваш истинный гормональный фон. Для контроля лечения нарушения функции щитовидной железы рекомендуем Вам сдать кровь на гормон ТТГ (тест №56, https://www.invitro.ru/analizes/for-doctors/volzhskiy/629/2322/ ) и обратиться к эндокринологу. Хроническая усталость, плаксивость и нервозность могут быть следствием сопутствующего невроза или иного психологического нарушения, в связи с чем также целесообразно обратиться к психоневрологу.
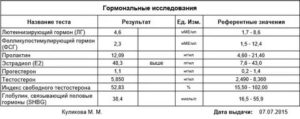
Анализ на гормоны
Добрый день! Пью Ярину Плюс три года, понижено либидо, переодически странные высыпания на лице, повышен тестостерон до 2,1. Пошла к гинекологу с просьбой заменить контрацептивы.
Сказал, что необходимо сдать на 3-5 день цикла анализы на гормоны (с учётом того, что я прекращаю пить Ярину Плюс). Но у меня 3-5 день выпадает на неактивные таблетки из пачки.
Есть ли смысл сдавать гормоны? Покажет ли анализ достоверный результат для оценки гормонального фона и возможности подбора других гормональных контрацептивов? Заранее спасибо!
Уважаемая Дарья! Если Вам необходимо оценить собственный гормональный статус, то после прекращения приема Ярины и восстановления собственного менструального цикла на 2-5 его дни сдается кровь на гормоны ФСГ, ЛГ, эстрадиол, пролактин, ТТГ, тестостерон, ДЭА, андростендиола глюкуронид (тесты №59-62, 64, 101, 170, 56).
Также с учетом имеющейся у Вас гиперандрогении (повышенный синтез мужских половых гормонов) целесообразно выполнить УЗИ органов малого таза на 5-7 дни менструального цикла и обратиться к гинекологу-эндокринологу.
Более подробную информацию о ценах на исследования и подготовке к ним можно узнать на сайте Лаборатории ИНВИТРО в разделах: «Анализы и цены» и «Профили исследований», а также по телефону 8(800)200-363-0 (единая справочная Лаборатории ИНВИТРО).
источник
Гормональная контрацепция. Часть I
Оксана Богдашевская о том, как врач определяет, можно ли женщине предохраняться таблетками
Вопрос о назначении оральных контрацептивов недавно вызвал большой холивар и панику в интернете. Женщины сообща поделились впечатлениями и «с ужасом обнаружили», что при назначении КОК гинекологи делают в лучшем случае мазок и никаких тебе анализов на гормоны. Что это — врачебная лень? Недобросовестность? Эксперименты над организмами ни в чем не повинных пациенток?
При этом мало кто понимает, что фактически подбор препарата происходит у доктора в голове, причем доктор учитывает множество факторов, полученных в ходе беседы и осмотра. Обычно процесс принятия решения врачом проходит в 3 этапа, не всегда очевидных для пациентки.
Шаг 1. «А можно ли этой конкретной пациентке вообще принимать КОК?»
В далеком 1994 году Всемирная организация здравоохранения разработала систему классификации методов контрацепции. Любое состояние/заболевание, влияющее на возможность использования метода, отнесли к одному из 4 классов.
Для того чтобы стало понятнее, рассмотрим конкретный пример для КОК
Категория приемлемости
для приема КОК
Варикозное расширение вен нижних конечностей
Нет ограничений для приема КОК
Класс 1 — можно использовать КОК
Курение в возрасте до 35 лет
Польза от использования КОК больше, чем теоретический или доказанный риск
Класс 2 — обычно можно рекомендовать КОК
Курение в возрасте старше 35 лет, если женщина выкуривает менее 15 сигарет в сутки
Теоретический или доказанный риск перевешивает пользу от приема КОК
Класс 3 — использование КОК обычно не рекомендуется, кроме случаев, когда более подходящие методы недоступны или неприемлемы
Курение в возрасте старше 35 лет, если женщина выкуривает более 15 сигарет в сутки
Использование КОК создает недопустимый риск для здоровья
Класс 4 — КОК не должны использоваться
В 2012 году российские специалисты адаптировали рекомендации ВОЗ к отечественным реалиям и выпустили «Национальные медицинские критерии методов контрацепции» — документ, которым пользуются все акушеры-гинекологи нашей страны.
Но если в вашем присутствии доктор не достал большой талмуд или не полез рыться в интернет, скорее всего, ваша ситуация просто этого не требует.
К 3-му и 4-му классам приемлемости для приема КОК относятся состояния/заболевания, о которых пациенту обычно известно. Вряд ли получится болеть системной красной волчанкой и не обращаться за помощью или перенести инфаркт миокарда в репродуктивном возрасте и не догадываться.
Также для оценки приемлемости КОК очень удобны специальные опросники . Если на все вопросы пациентка отвечает «нет», категорические препятствия для назначения КОК отсутствуют.
Шаг 2. «Может быть, нужны дополнительные анализы?»
Все стандартные анализы, на которые женщину могут отправить при назначении гормональных таблеток, распределены на 3 группы:
- Класс А — необходимые анализы для гарантии безопасности метода
- Класс В — рекомендуемые, но необязательные анализы
- Класс С — анализы, не являющиеся критерием для применения метода
Рассмотрим, какие обследования необходимы перед назначением КОК, ВМС и контрацептивных имплантатов в соответствии с Национальными критериями.
То есть единственное, что обязан сделать врач перед назначением КОК, это измерить артериальное давление. Если пациентка признается, что когда-то у нее значительно повышалось давление или она принимает препараты для снижения давления, КОК не подходят, безопаснее выбрать другой метод контрацепции. Если АД ниже 140/90 мм рт. ст., то женщина может пользоваться КОК.
Если пациентка пришла ко мне впервые, я после подробной беседы обязательно перейду к осмотру. Вполне вероятно, что выполню цервикальный скрининг или возьму мазки. Возможно, найду какое-нибудь заболевание или состояние, требующее уточнения. Но самое главное — я буду смотреть и слушать.
Чуть желтоваты склеры — что там у нас с работой печени? Рост волос в андрогензависимых зонах — где там наша шкала Ферримана – Голвея? Вполне может сложиться ситуация, в которой у меня появятся вопросы, на которые я буду искать ответы, направив пациентку на УЗИ, в лабораторию или к коллеге-смежнику.
Например, если пациентка рассказывает, что ее отец к 47 годам перенес три инфаркта и ушел из жизни, я настойчиво порекомендую сдать анализы на генетические полиморфизмы генов тромбофилии (мутации в генах, кодирующих F II (фактор протромбина), F V (фактор Лейдена)) и дефицит протеинов С и S.
Даже гетерозиготное носительство этих мутаций станет категорическим противопоказанием для КОК — 4-й класс приемлемости из-за высокого риска тромботических событий. К счастью, такие дефекты встречаются редко — примерно у 4 % в популяции, поэтому абсолютно всем такое исследование назначать не стоит.
А вот обычная коагулограмма перед началом приема КОК совершенно не в состоянии каким-то образом выявить предрасположенность к тромбозу, потому что система свертывания-противосвертывания крови очень подвижна, изменения в ней происходят быстро, и предсказать ничего не получится.
Таким образом, уточняющие анализы и консультации перед назначением КОК могут быть весьма разнообразны. Основная цель исследований — подтвердить, что КОК не принесут вреда конкретной пациентке.
Шаг 3. «Хватит ли пациентке дисциплины для приема КОК?»
Перед окончательным выбором препарата врачу стоит получить ответ на еще один важный вопрос: «Готова ли женщина принимать по одной таблетке каждый день, не забывая и не пропуская?». КОКи неимоверно хороши при регулярном, постоянном и правильном приеме. Если то пили, то не пили, то на 11 часов задержались, то на 6 часов, то 3 таблетки вообще выпить забыли, — ничего хорошего не будет.
Источник: https://mupvirc.ru/gormony/kogda-sdayut-analizy-na-gormony-pri-prieme-ok/
О правилах приема противозачаточных таблеток | мой гинеколог
Нет, это крайне нежелательно и может привести к осложнениям. На фармацевтическом рынке представлено более 50 видов противозачаточных таблеток, и такое разнообразие не напрасно, так как разным женщинам подходят разные таблетки.
Неправильно начинать прием таблеток по совету подруги или самой советовать свои противозачаточные таблетки кому-то из знакомых. Ваши таблетки могут идеально подходить вам, но вызывать неприятные побочные эффекты у другой женщины.
Если начать прием ОК без консультации врача, то противозачаточный эффект может быть неполным (то есть, на фоне приема ОК вы можете забеременеть), у вас могут появиться побочные эффекты в виде маточных кровотечений, непрекращающихся кровянистых выделений, выпадения волос, отеков и даже образования тромбов в венах.
Обязательно ли сдавать анализ крови на гормоны перед началом приема ОК?
Нет, это не обязательно. Если ваш гинеколог назначил противозачаточные таблетки, не проводя никаких анализов, это не означает, что врач некомпетентен.
Анализ крови на гормоны может потребоваться в том случае, если у вас имеются те или иные гормональные расстройства и связанные с этим нарушения менструального цикла.
В какой день цикла начинать прием противозачаточных таблеток (ОК)?
Если вы только начинаете принимать ОК, то первую таблетку нужно выпить в первый день месячных (этот день считается первым днем менструального цикла). В этом случае не нужно будет использовать дополнительные средства контрацепции, так как противозачаточный эффект наступает сразу.
Также допустимо начать прием с 2-3-4-5 дня менструации, но в этом случае нужно использовать дополнительные средства контрацепции еще неделю.
Если начать прием позже 6 дня от начала месячных, то эффект противозачаточных таблеток в этом месяце будет очень низким и вы можете забеременеть.
На какой день цикла после начала приема ОК можно не предохраняться дополнительно? Когда наступает противозачаточный эффект таблеток?
Если первую таблетку вы выпили в 1 день менструального цикла, то контрацептивный эффект наступает сразу же. Вы можете больше не использовать дополнительные средства контрацепции. Обязательным условием в этом случае является дальнейший прием таблеток по расписанию. Если вы пропили несколько таблеток с первого дня менструации, а затем бросили прием ОК, то вы можете забеременеть.
Если первую таблетку вы приняли на 2-5 день менструального цикла, то нужно дополнительно предохраняться в течение 7 дней после начала приема таблеток.
Как нужно пить противозачаточные таблетки?
Прежде всего посмотрите сколько таблеток в одном блистере (пластинке) ваших ОК: 21 или 28?
Если в одном блистере 21 таблетка, то вам нужно пить по одной таблетке в день в одно и то же время в течение 21 дня. Затем в течение 7 дней вы не принимаете таблетки, а на 8 день принимаете первую таблетку из следующего блистера.
Если в блистере 28 таблеток, то никаких перерывов делать не надо. Просто пейте по одной таблетке в день, а по окончании одного блистера начинайте прием следующего.
На нашем сайте есть отдельные инструкции по приему следующих противозачаточных таблеток:
- Джес
- Новинет
- Ярина
- Линдинет 20
- Мидиана
- Ригевидон
- Диане 35
Что, если в 7-дневный перерыв менструация так и не наступила?
Если в прошлом месяце вы регулярно принимали таблетки, не делали пропусков и не опаздывали в приеме таблетки больше, чем на 12 часов, то ничего страшного. Не нужно дожидаться начала или окончания месячных для того чтобы начать прием нового блистера. Всегда делайте это на 8 день после окончания предыдущей упаковки.
Если вы нарушали правила приема ОК и при этом вели половую жизнь, то вам следует прекратить прием таблеток до тех пор, пока вы не убедитесь в том, что не беременны.
Нужно ли дополнительно предохраняться во время приема таблеток-плацебо?
Этот пункт касается только тех противозачаточных таблеток, в упаковке которых содержится 28 таблеток.
Если в предыдущем месяце вы принимали таблетки по правилам (без пропусков), то во время приема неактивных таблеток (таблеток-плацебо) не нужно использовать дополнительные средства контрацепции.
Если вы делали пропуски, то следует поступить согласно инструкции (это зависит от того, какие именно таблетки вы пьете).
Нужно ли дополнительно предохраняться в 7-дневный перерыв?
Этот пункт касается только тех противозачаточных таблеток, в упаковке которых содержится 21 таблетка.
Если в прошлом месяце вы принимали таблетки по правилам, а в следующем месяце планируете продолжить прием таблеток, то дополнительно предохраняться в 7-дневный перерыв не нужно.
Если вы пропустили одну или несколько таблеток за последние 7 дней перед перерывом, то нужно вообще пропустить 7-дневный перерыв (то есть, по окончании первой упаковки на следующий день начать следующую).
Можно ли не делать 7-дневный перерыв?
Если наступление менструации для вас не желательно, то вы можете не делать 7-дневный перерыв, то есть отсрочить месячные на один месяц. Для этого по окончании одного блистера на следующий день начинайте новую упаковку. Это не опасно для вашего организма.
Можно ли отсрочить месячные, если я раньше не пила противозачаточные таблетки?
Нет. Если в прошлом месяце вы не принимали ОК, то отсрочить грядущие месячные с их помощью невозможно.
Нужно ли делать большие перерывы в приеме противозачаточных таблеток?
Многие девушки и женщины, принимающие противозачаточные таблетки, очень переживают по поводу возможного нежелательного воздействия гормонов на их организм. Поэтому при появлении любой возможности, многие прекращают прием таблеток на 1-2 месяца, чтобы «дать организму отдохнуть».
Тем не менее, такие перерывы не дают и не могут дать вашему организму отдыха — это лишний стресс для ваших яичников и эндокринных желез.
В большинстве случаев такие спонтанные перерывы приводят к сбою менструального цикла, плохому самочувствию, задержке месячных, а иногда и выпадению волос.
Не говоря уже о том, что во время больших перерывов противозачаточный эффект равняется нулю и вы можете легко забеременеть.
Поэтому, если необходимость в контрацепции у вас не отпала (то есть вы живете половой жизнью, но пока не планируете беременность), то вы можете принимать противозачаточные таблетки столько, сколько это требуется (до 5 лет подряд, без перерывов).
После 5 лет приема таблеток нужно проконсультироваться с врачом и если он не найдет повода для отмены таблеток, вы сможете продолжать прием ОК далее, сколько это необходимо.
Снижается ли эффект противозачаточных таблеток при приеме других лекарств?
Да, прием некоторых лекарств может снизить эффективность ОК. К таким лекарствам относят:
- Антибиотики: Ампициллин, Рифампицин, Тетрациклин, Эритромицин и другие.
- Противогрибковые средства: Гризеофульвин
- Противосудорожные лекарства: Карбамазепин, Фенитоин и др.
- Барбитураты: Тиопентал, Фенобарбитал и др.
Эти лекарства снижают всасывание противозачаточных таблеток в кишечнике, либо ускоряют их распад в печени, что приводит к снижению противозачаточного эффекта. Поэтому необходимо использовать дополнительные средства контрацепции на все время лечения и еще 7 дней после окончания курса лечения этими препаратами.
Перед началом приема того или иного препарата обязательно изучите инструкцию к его применению, либо проконсультируйтесь с лечащим врачом.
Сохраняется ли эффект ОК при приеме алкоголя?
Большие дозы алкоголя могут снижать эффективность противозачаточных таблеток. Объясняется это тем, что алкоголь заставляет нашу печень работать более интенсивно (чтобы избавиться от токсичных продуктов), но вместе с алкоголем печень «обезвреживает» и эстрогены из противозачаточных таблеток.
Таким образом, на фоне приема больших доз алкоголя эстроген быстрее инактивируется в печени и не может оказать должного влияния на яичники, а значит, подавлять овуляцию.Но проблема заключается в том, что считать большими дозами алкоголя.
Все люди разные и кто-то вообще не переносит алкоголь (пьянеет от запаха), а кто-то может выпивать литрами и чувствовать себя нормально.
Но так как медицина любит все усреднять, считается, что безопасным во время приема противозачаточных таблеток является следующее количество алкоголя: не более 50 мл водки, 200 мл вина или 400 мл пива.
Если вы выпиваете больше этого количества, вам необходимо использовать дополнительные средства контрацепции еще неделю после употребления алкоголя.
Если вы выпили много алкоголя в течение последней недели приема ОК, то в этом случае следует пропустить 7-дневный перерыв и начать прием следующей пачки сразу после окончания предыдущей. Предохраняться дополнительно еще 7 дней.
Прием алкоголя (даже больших доз) во время 7-дневного перерыва не влияет на противозачаточный эффект.
Что делать, если меня вырвало после приема таблетки?
В случае появления рвоты в течение первых 3-4 часов после приема таблетки, ее эффективность будет намного снижена. Поэтому для сохранения контрацептивного эффекта необходимо принять такую же по номеру таблетку из другой упаковки, либо в случае приема монофазных ОК (Джес, Линдинет-20, Новинет, Мидиана, Ярина и др.
) принять следующую по номеру таблетку. Выпить эту «вторую» таблетку нужно как можно раньше: сразу после того, как тошнота и рвота пройдут, и не позднее 12 часов после приема первой таблетки.
Если вы приняли вторую таблетку позднее, чем через 12 часов, то далее вам нужно поступить так же, как при пропуске таблетки (в зависимости от ее номера).
Если рвота наступила позднее, чем через 4 часа после приема таблетки, то ничего предпринимать не нужно. К этому времени таблетка уже всосалась в кровь и ее эффект остается высоким, несмотря на рвоту.
Что делать, если у меня диарея?
В случае диареи (поноса) эффективность противозачаточных таблеток может также снижаться.
Поэтому сразу после окончания поноса нужно принять такую же по номеру таблетку из другой упаковки, либо в случае приема монофазных ОК (Джес, Линдинет-20, Новинет, Мерсилон, Логест, Ярина и др.
) принять следующую по номеру таблетку. Если понос не прекращается, то в течение следующих 7 дней используйте дополнительные средства контрацепции.
Если у вас случилась диарея, и вы не знаете, как поступить, прочтите статью, посвященную этой теме: Вопрос и ответ месяца: Противозачаточные таблетки и проблемы с пищеварением. В ней вы найдете подробные инструкции в случае однократного поноса, и в случае повторяющейся диареи, а также информацию о том, какие противодиарейные средства могут снижать эффективность ОК.
Что будет, если бросить пить ОК, не допивая упаковку до конца?
Бросать прием ОК, не допив до конца упаковку, крайне нежелательно. Но, к сожалению, иногда существуют ситуации, в которых прекратить прием противозачаточных таблеток надо срочно:
- В случае обнаружения беременности
- Перед подготовкой к срочной операции
- При возникновении очень тяжелых побочных эффектов (после консультации с гинекологом)
Если вы внезапно прекратите прием противозачаточных таблеток, потому что решили забеременеть, то вы можете получить только обратный эффект.
Прекращение приема ОК на середине упаковки может привести к сбою менструального цикла, отсутствию овуляции (выхода яйцеклетки) и невозможности забеременеть в течение еще нескольких месяцев, пока гормоны не придут в норму.
Поэтому, чтобы не создавать себе лишних проблем, лучше потерпеть еще несколько недель и допить упаковку до конца. И тогда в следующем месяце вероятность наступления беременности будет очень высокой.
Я бросила пить противозачаточные таблетки, не допив блистер до конца. Что будет?
- Если в предыдущие 7 дней у вас были незащищенные половые контакты, то внезапное прекращение приема противозачаточных таблеток может привести к наступлению беременности.
- Через несколько дней после отмены ОК у вас может появиться кровомазание, либо кровотечение отмены. Обычно, это кровотечение не обильное и длится не более 5-7 дней. Если на фоне отмены противозачаточных таблеток у вас появились сильные боли в животе, обильные месячные или менструация длится более недели – обязательно обратитесь к гинекологу.
- При внезапной отмене противозачаточных таблеток возможно развитие гормонального сбоя: нерегулярных менструаций, отсутствие овуляции и невозможность забеременеть. Обычно, через 2-3 месяца менструальный цикл восстанавливается и беременность вновь становится возможна.
Нужно ли прекращать прием ОК перед операцией?
Да, за 4 недели до операции необходимо прекратить прием противозачаточных таблеток. Это помогает снизить риск развития тромбов (сгустков крови) в сосудах. Если потребовалась срочная операция, то обязательно предупредите хирурга о том, что вы принимаете противозачаточные таблетки. В этом случае врач примет дополнительные меры для снижения риска тромбообразования.
Возобновить прием ОК можно через 14 дней после того, как вы сможете самостоятельно передвигаться.
Источник: https://www.mygynecologist.ru/content/%D0%BE-%D0%BF%D1%80%D0%B0%D0%B2%D0%B8%D0%BB%D0%B0%D1%85-%D0%BF%D1%80%D0%B8%D0%B5%D0%BC%D0%B0-%D0%BF%D1%80%D0%BE%D1%82%D0%B8%D0%B2%D0%BE%D0%B7%D0%B0%D1%87%D0%B0%D1%82%D0%BE%D1%87%D0%BD%D1%8B%D1%85-%D1%82%D0%B0%D0%B1%D0%BB%D0%B5%D1%82%D0%BE%D0%BA
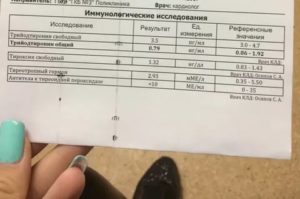
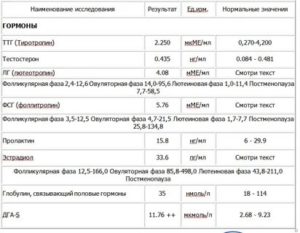
Анализ на гормоны после приема ок: анализ, в домашних условиях, гормоны, Ок, отзывы, приема, у взрослых, фото

НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Если требуется сдать анализ на гормоны щитовидной железы, то необходимо знать перечень показателей. Что необходимо сдавать при различных болезнях, на какие данные обратить особое внимание.
Анализы представляют собой тесты лаборатории. С их помощью врач определяет заболевание и степень поражения железы.
Специалисты, которые направляют на обследование — эндокринолог, гинеколог, кардиолог, андролог, репродуктолог.
Людям зрелого возраста, особенно женщинам не один раз приходилось сдавать анализы на гормоны.
Как разобраться в них и что за показатели присутствуют при различных заболеваниях железы.
К важным обследованиям относятся тиреоидные — Т4 (тироксин) и Т3 (трийодтиронин). Они находятся в состояниях — связанном и свободном.
Гормоны связанные с белками
В связанном с белками состоянии — 99% от всего количества гормонов. Все они не оказывают биологического воздействия.
Концентрация у них меняется от многих факторов при заболевании.
Проверка уровня связанных гормонов исследуется лабораторией.
Эти показатели постоянно изменяются. Они зависят от разных заболеваний несвязанных со щитовидкой, из-за этого их используют довольно редко.
В большинстве случаев, назначают лабораторное обследование свободного Т4 и Т3.
Уровень их не зависит от внешних факторов, он постоянный, поэтому всегда точно отражает работу железы.
Уровень антител
Есть много заболеваний нарушающих синтез гормонов. По этой причине необходимо обследовать показатель антител к клеткам железы.
Аутоиммунные заболевания значительно изменяют иммунную систему организма, в результате она собственные клетки принимает как чужие.
Образуются антитела атакующие железу. По ним определяется в организме состояние щитовидки.
При обследовании назначают проверить антитела:
- к тиреоидной пероксидазе (АТ к ТПО);
- к тиреоглобулину (АТ к ТГ);
- к рецепторам ТТГ (АТ к рец. ТТГ).
Анализы помогут определить причину сбоя железы.
При завышенном уровне антител, ставят диагноз – хронический аутоиммунный тиреоидит.
При низком уровне – диффузный токсический зоб.
Анализы на гормоны
В зависимости от обследования: первичного или вторичного, от диагноза заболевания, сдают анализы:
При первичном обследовании для проведения профилактики назначают:
Если присутствуют симптомы тиреотоксикоза — учащенный пульс, потливость, похудание, увеличение глаз, рекомендуется сдавать:
Если у больного диагноз гипотиреоз и принимаются таблетки тироксина, проводят обследование:
Показатель Т3 свободный при этом диагнозе определять не требуется.
Правильнее будет сдавать анализ до начала лечения таблетками тироксина.
Если во время длительного приема доза лекарства не меняется, достаточно проверить только анализ на ТТГ.
При первичном обследовании у больных с наличием узлов на щитовидке сдают:
Когда при беременности выбирают на обследование гормоны, используются показатели:
Одного анализа на ТТГ при беременности не достаточно, потому что тиреотропный занижен у большинства женщин, это не указывает на патологию железы.
Если проведена хирургическая операция по удалению железы из-за рака, больному необходимо постоянно сдавать:
В результате операции по удалению медуллярного рака железы для состояния пациента используются показатели:
Правила при сдаче анализа на гормоны
Показатель антител к ТПО (АТ к ТПО) не делается при обследовании второй раз, т.к. разница в уровне антител не зависит от состояния больного.
Нет смысла проверять одновременно общие Т4 и Т3 и свободные гормоны Т4 и Т3.
Не стоит сдавать анализ на тиреоглобулин в первом обследовании железы. Этот тест используется только у пациентов с папиллярным раком и только после удаления железы.
Не сдавайте антитела к ТТГ при первом обследовании. Это назначается только для пациентов с избыточным гормональным уровнем — тиреотоксикозом.
Нет смысла сдавать анализ на кальцитонин повторно, если не появились новые узлы на железе.
Следуя этим правилам, можно избежать ненужных денежных трат при сдаче анализов в лабораторию клиники.
Здоровья всем!
Анализ на инсулин: как делается анализ и как к нему подготовиться
Инсулин – это пептидный гормон поджелудочной железы, необходимый для поглощения живыми клетками глюкозы (источника энергии). Его синтез и выделение четко связаны с концентрацией сахара в крови.
Высокое содержание глюкозы после приема пищи вызывает мощный выброс инсулина, под действием которого углевод поступает в клетки.
Низкий уровень сахара, соответственно, снижает выработку и выделение гормона.
Концентрация инсулина в плазме крови повышается при:
- нормальной беременности;
- метаболическом синдроме;
- синдроме Иценко-Кушинга;
- акромегалии;
- заболеваниях печени;
- дистрофии мышечной ткани;
- наследственной непереносимости фруктозы, галактозы;
- на ранних стадиях сахарного диабета 2-го типа.
Снижение концентрации гормона происходит в результате:
- длительной физической нагрузке;
- нарушения его синтеза в поджелудочной железе (сахарный диабет 1-го типа).
Показания к исследованию
В составе комплексного обследования инсулин определяют при:
- синдроме поликистозных яичников;
- метаболическом синдроме;
- гипогликемии неясного генеза;
- сахарном диабете (для коррекции схемы лечения).
Проведение анализа
Для исследования используется плазма или сыворотка венозной крови пациента. Ее набирают в стерильную пробирку, которую затем передают в иммунологическую лабораторию. Концентрацию гормона определяют имммуноферментным методом.
Суть его заключается в связывании инсулина в плазме пациента со специфическими антителами, меченными ферментом. Чем больше молекул инсулина свяжутся с антителами, тем сильнее изменится оптическая плотность раствора после добавления реагента.
Таким образом, рассчитывают концентрацию гормона.
Подготовка к анализу
- лекарственные препараты (сахароснижающие, антибиотики);
- насыщенность плазмы липидами (в результате пищевой перегрузки накануне или в день исследования);
- длительное лечение инсулином – на введение искусственного гормона у пациентов вырабатываются антитела, которые препятствуют нормальному проведению анализа.
Необходимо сообщить своему лечащему врачу о приеме на постоянной основе тех или иных лекарств, чтобы он указал эту информацию на бланке направления на анализ. В этом случае интерпретация результата будет наиболее достоверной.
Баландина Анна, врач клинико-лабораторной диагностики.
Субтотальная резекция щитовидной железы – это частичное удаление большей ее части. Но несколько грамм тиреоидной ткани (максимум 6 грамм) в каждой доле оставляют. При полном удалении убирают весь орган.
- Показания
- Подготовка к операции
- Суть операции
- Послеоперационный период
- Гормональная терапия
Показания ↑
субтотальная резекция необходима по ряду причин. Основные из них такие:
- отсутствие положительного результата от нехирургического лечения;
- большой зоб (все его формы);
- злокачественная опухоль щитовидной железы;
- узлы в большом количестве;
- подозрения на метастазирование рака железы.
Подготовка к операции ↑
Подготовка к субтотальной резекции щитовидной железы начинается задолго до проведения операции.
За две недели до даты хирургического вмешательства необходимо начать терапию по уменьшению проявления гипертиреоза. Это делается при помощи йодсодержащих препаратов.
Снижается кровоснабжение щитовидки, с целью уменьшения вероятности кровопотери во время операции и после нее. Назначается курс бета-адреноблокаторов.
Если необходимо оперировать больного срочно, ему назначают прием глюкокортикоидных гормонов высокой дозировки, йодсодержащие и тиреостатические препараты. Последние назначают для профилактики развития тиреотоксического криза.
Перед операцией необходимо пройти все возможные исследования. Пациент сдает анализ крови на инфекции и делает кардиограмму. Также определяют показатели свертываемости крови. Хирург в паре с анестезиологом по результатам анализов принимают решение о дате и времени проведения операции. Перед операцией, за 14 часов до проведения, пациент должен отказаться от приема пищи и жидкости.
Суть операции ↑
Во время резекции щитовидной железы пациент находится в положении лежа на спине с запрокинутой вверх головой. Резекция щитовидной железы проводится под общим наркозом либо под местной анестезией (инфильтрационное обезболивание). Хирург делает горизонтальный разрез длиной от 2 до 15 см над яремной вырезкой грудины, чтобы получить доступ к щитовидной железе.
Если зоб разросся до больших размеров или железа закрыта злокачественной опухолью, доступ может быть проблематичным. Тотальным будет удаление или субтотальным, зависит от результата гистологического исследования, которое проводится в момент операции.
В случае положительного результата относительно раковых клеток, железа полностью удаляется, вместе с региональными лимфатическими узлами. После удаления органа и обработки раны раствором новокаина, разрез ушивают.
Как правило, делается косметический шов саморассасывающимися (кетгут) нитями.
При положительной динамике пациента выписывают на третий день.
Послеоперационный период ↑
В современной медицине операции на щитовидной железе проходят без осложнений. Больной быстро восстанавливается, и нет необходимости в долгом пребывании в стационаре. Но вероятность появления в послеоперационный период, все же, остается. После того, как резекция щитовидной железы проведена, у пациента может наблюдаться дисфония (осиплость) голоса.
Это осложнение происходит из-за повреждения гортанного нерва, развивается оно в 1-3 случаев из ста. Не всегда хирургам удается заметить травмирование гортанного нерва в ходе хирургического вмешательства. В случаях двустороннего травмирования может произойти паралич ых связок. Кроме того, не исключена обструкция дыхательных путей.
Но такие серьезные осложнения возникают крайне редко.
Так же есть вероятность постоперационного кровотечения из-за повышенного артериального давления. Развивается это осложнение в 1,5% случаев, в течение 12 часов после проведения операции. Еще реже случается нагноение раны, но вероятность менее 1%. Поднимается уровень лейкоцитов в крови, растет температура тела.
Гормональная терапия ↑
В отличие от тотального удаления щитовидной железы, субтотальная резекция щитовидной железы не подразумевает обязательную пожизненную горманозаменяющую терапию одним из предназначенных для этого препаратом (чаще всего это L-тироксин или эутирокс).
Если сохранена часть органа (ее железистая ткань), синтез гормонов может происходить в достаточном количестве. Но в любом случае, человек, перенесший подобную операцию, должен регулярно (минимум дважды в год) наблюдаться у эндокринолога.
Контроль поддерживается путем проведения ультразвуковых исследований, анализа крови на гормоны и сцинтиграфии. В случае необходимости врач скорректирует дозы ежедневно принимаемых гормонов.
Источник: https://shchitovidka-gormon.ru/simptomyi/analiz-na-gormony-posle-priema-ok/






