Красные пятна на лице при беременности
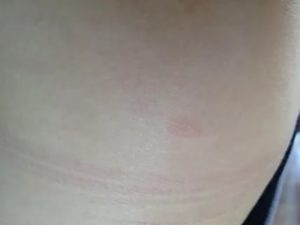
Самым долгожданным и приятным временем в жизни женщины является беременность. И часто в этот период появляются разного рода неприятные сюрпризы. Спутниками беременности являются эмоциональные всплески, изменения во всём организме женщины, могут обостриться старые болезни или появиться новые. Среди неприятных сюрпризов можно выделить и красные пятна на лице, которые шелушатся.
Причины
У этого косметического недостатка много причин появления. Красные пятна могут образоваться по следующим причинам:
- возрастные изменения;
- аллергия на ультрафиолет, экологию, холод, пищу, лекарственные препараты;
- нехватка витамина В, А, Е, С у беременной;
- инфекции кожи, вызванные грибком (дерматофитии, микозы);
- поражение кожи демодексом (клещом);
- инфекции, могут быть разного рода вирусы (герпес, ветрянка), бактерии (лишай и прочие), паразиты;
- стрессы:
- сбои гормонального фона и нарушение обмена веществ в организме;
- болезни эндокринной и нервной системы;
- заболевания кожи.
Другие предпосылки
У человека на цвет кожи влияет концентрация меланина. Он находится в меланосомах, которые способствуют защите верхнего слоя кожи от ультрафиолетовых лучей.
Когда наступает беременность, организм полностью перестраивается, происходят гормональные изменения, также изменяется и количество меланина.
Он вырабатывается в объёмах больше нормы, и поэтому располагается на разных частях тела и лица. Поэтому и появляются красные пятна на лице.
Красные пятна на лице могут появиться, если до беременности женщина принимала контрацептивы орально. Такое же влияние способны оказывать медикаменты от эпилепсии. Красные пятна на лице могут свидетельствовать о нехватке фолиевой кислоты в организме.
Существуют и другие причины пигментации. Среди них наследственный фактор, патология в работе печени, яичников, косметика низкого качества.
Под воздействием ультрафиолетовых излучений, пигментация только усиливается, поэтому женщинам в период беременности желательно меньше находиться на солнце. Такая проблема начинает исчезать в период около двух месяцев, когда малыш появился на свет. Но могут быть и случаи, когда пятна не исчезают в течение нескольких лет. Что случается редко.
Если эта проблема доставляет неприятные ощущения и дискомфорт, можно обратиться за помощью к косметологу или дерматологу. В случаях, когда это следствие аллергии на холод или солнце, появляются следующие симптомы:
- красные пятна на лице шелушатся;
- кожа становится грубее и шершавее;
- краснота усиливается под воздействием провоцирующих факторов;
- пятна могут чесаться и стягивать кожу;
- характерные места появления – подбородок, щёки, нос.
Диагностика
Виды обследования при пятнах на лице:
- посещение ряда врачей: дерматолог, эндокринолог, невропатолог, гастроэнтеролог;
- анализы крови;
- иммунограмма;
- тесты на аллергены;
- соскоб с пятна;
- если есть подозрение на болезни внутренних органов: УЗИ, колоноскопия, гастроскопия и прочие.
Лечение народными средствами
Если говорить с точки зрения медицины, то избавляться от пигментации во время беременности не является целесообразным. Так как это абсолютно нормальное явление. И нет вреда ни для организма матери, ни для плода. Самый лучший вариант – дождаться пока пятна пройдут сами.
Но не все могут ждать, многие чувствуют дискомфорт, из-за которого появляются комплексы. Способов удаления пятен есть несколько. И они не причинят вреда малышу в утробе.
Хороший эффект дают разнообразные примочки и маски, которые предлагает народная медицина. Можно применять разные средства и протирать пятна. Хорошо помогают:
- сок петрушки, который обладает отбеливающим эффектом;
- сок клюквы;
- смородины красной;
- малины;
- клубники;
- лука;
- сладкого перца.
Тампон нужно смачивать в соке, протирать пятна и не смывать. Делать это можно пару раз в течение суток.
Сметана и молоко
Смешивается сметана с молоком в равных частях, тампон из марли смачивается в этой смеси, и наносится на лицо. Подержать 20 минут и смыть.
Лимон и мед
Лимонный сок смешивается с мёдом (2 ст. ложки), в этом растворе следует пропитать тампон из марли, оставить на лице на полчаса.
Простокваша
Марлю можно пропитывать простоквашей. Ее можно приготовить самому или же купить в магазине.
Кефир
Красные пятна можно протирать кефиром, оставить на пятнадцать минут, а далее применить сок петрушки.
Огурец
Поможет огуречная кашица. Держать на лице около 20 минут и смыть негорячей водой. Такую же маску можно сделать и на основе петрушки.
Примочки достаточно делать перед отходом ко сну. Эти народные средства целесообразно применять при отсутствии аллергии на любой компонент маски, нужно соблюдать осторожность.
Спрятать эту проблему на лице в период беременности помогут и косметические средства. Главное, чтобы они были натуральными, так как всё, что впитывает кожа матери, попадёт к малышу.
Меры профилактики
Если во время беременности придерживаться некоторых правил, то можно предотвратить появление пятен. Нежелательно находиться на солнце с двенадцати до шести часов вечера. А перед тем как выйти на улицу, следует применять крем против солнца высокой степени защиты.
Использовать только натуральную косметику. Если врач рекомендует употреблять витамины, не пренебрегать этим советом. Питаться правильно и сбалансировано. Очень важно не забывать, что, скорее всего, красные пятна пройдут после родов сами, поэтому переживать не стоит.
Бывает у женщины на лице образуются красные пятна, которые схожи с пигментными. Чаще всего это аллергия на что-то. Поэтому следует проконсультироваться с врачом и при необходимости обследоваться. Если раздражитель будет исключён, они исчезнут. Аллергия в период беременности не должна пугать или удивлять, так как в организме происходят разные процессы.
Источник: https://vseolice.ru/problemy/pyatna/krasnye-pri-beremennosti.html
Розовый лишай при беременности

Беременность — прекрасный и в то же время ответственный период в жизни женщины, когда возникает много волнений и вопросов, связанных с самочувствием и здоровьем будущей мамочки.
Женщине переживаний и так хватает, но, когда случаются какие-то нежелательные «сюрпризы», это совсем нарушает её и без того шаткое душевное равновесие, добавляя лишних тревог и волнений.
Одним из таких «сюрпризов» может стать розовый лишай.
Лишай — грибковая или вирусная инфекция, поражающая кожу и проявляющаяся высыпаниями в сопровождении шелушения, зуда и смены окраски кожного покрова. Как правило, лишай появляется после контакта с больным животным или человеком, однако спровоцировать его появление могут:
- ослабление иммунитета после перенесённого заболевания,
- аллергия,
- стрессы,
- нервозное состояние (тревога, стресс),
- недостаток витаминов,
- усталость или упадок сил,
- переохлаждение или перегрев,
- хронические заболевания.
Организм будущей мамочки ввиду природного снижения иммунитета более уязвим и подвержен различным заболеваниям, и поэтому любая из вышеперечисленных причин может спровоцировать появление лишая, который является не таким уж и редким явлением для беременных женщин. Главное в этой ситуации вовремя обратиться к врачу (дерматологу), поскольку на ранних стадиях развития заболевания его диагностика и адекватное лечение минимизируют опасность лишая, как для самой женщины, так и для её плода.
В зависимости от формы поражения кожных покровов, от особенностей протекания болезни и причин её возникновения медицина выделяет несколько видов лишая, и каждый из них лечится по-разному. Именно по этой причине крайне важно определить разновидность лишая, особенно у беременной женщины, чтобы понять, насколько он опасен для будущей мамочки и для её крохи.
Что такое розовый лишай?
Розовый лишай (розеола шелушащаяся или лишай Жибера) — заболевание инфекционно-аллергического характера, которое сопровождается образованием на теле пятен розового цвета с ярким чётким ободком округлой формы и шелушащихся внутри.
Медики считают, что данную форму лишая вызывает вирус — разновидность вирусного герпеса. По мере развития заболевания пациентка может наблюдать у себя появление сначала одного «материнского» пятна, а спустя некоторое время ещё нескольких таких пятен на груди, на плечах, по бокам и на других местах тела.
Поражённые участки начинают шелушиться, и ощущается довольно сильный зуд.
Осень и весна считаются наиболее опасными периодами заражения этим видом лишая, а основную его группу риска составляют дети возрастом от 10 лет и молодые люди до 35 лет. Как правило, людям с крепкой иммунной системой не стоит беспокоиться по поводу возможного заражения.
А вот тем, у кого иммунитет ослаблен, для того чтобы избежать заражения, нужно соблюдать элементарные правила гигиены: не пользоваться личными вещами больного человека (банные принадлежности, расчёска), не переохлаждаться, не нервничать по пустякам, не общаться с бездомными животными, даже если на вид они абсолютно здоровы и т.п.
Беременные женщины, к сожалению, испытывают гормональный сбой, резкое снижение иммунитета и нередко возникающие аллергии, что и может привести к возникновению розового лишая.
Чем опасен розовый лишай для беременной женщины?
До недавних пор розовый лишай считался неопасным заболеванием, которое для беременных женщин и их будущих малышей не представляет угрозы, проходит в течение двух месяцев и неприятен только лишь своими симптомами. Однако исследования последних лет показали, что заболевание не так безобидно, как казалось ранее.
Учёным удалось выяснить, что если заражение произошло на ранних сроках беременности (до 16-й недели), то лишай может спровоцировать преждевременные роды или выкидыш. Проявившийся лишай во время 2-го и 3-го триместра беременности протекает, как правило, без особых осложнений, но это совсем не означает, что его не нужно лечить.
Симптомы розового лишая
На сегодняшний день установлено, что розовый лишай — заболевание вирусного происхождения (герпевирус тип 6 или 7), сопровождающееся гриппоподобными симптомами и возникающее один раз в жизни. Однажды переболев, человек навсегда приобретает устойчивый иммунитет к этому заболеванию.
Симптомами розового лишая служат:
- появление круглого или овального пятна розового цвета с чётко очерченной формой, именуемого «материнской бляшкой»,
- через время такие же шелушащиеся и зудящие пятна (розовые или розовато-жёлтые) можно обнаружить уже по всему телу,
- большая часть таких пятен обнаруживается на плечах, спине, боках, бёдрах, но никогда они не поражают голову, лицо, кисти рук и стопы,
- центральная часть пятен шелушится, приобретая вид складчатых чешуек, напоминающих папиросную бумагу,
- при намокании пятна становятся ярче и наблюдается их сильный зуд.
Как правило, приблизительно через 1,5-2 месяца заболевание проходит само по себе, не принося серьёзных осложнений.
Розовый лишай у беременных не требует специального лечения, поскольку через 1,5-2 месяца проходит самостоятельно. Однако если зуд доставляет неудобства и становится невыносимым, то в таком случае прежде всего нужно обратиться к лечащему врачу, ведущему беременность, или к врачу-дерматологу.
Во-первых, это необходимо сделать, чтобы убедиться в правильности диагноза и исключат заболевания с подобными симптомами (герпес, парвовирус, цитомегаловирус, вирус Эпштейна-Барр или сифилис); во-вторых, врачи подберут необходимое лечение (медикаментозное или немедикаментозное) либо посоветуют народные средства.
Для снятия невыносимого зуда врач может назначить антигистаминные препараты и средства для укрепления иммунитета, но прежде всего он порекомендует:
- носить достаточно свободную, не облегающую одежду из натуральных тканей (шелка, хлопка), но отказаться при этом от шерстяных вещей,
- не использовать во время лечения и как минимум в течение 2 недель после него косметические средства, которые могут усиливать симптомы заболевания,
- не перегревать поражённые участки кожи,
- при мытье использовать мыло мягкого действия,
- после мытья наносить на поражённые участки кожи каламиновую мазь.
По мере необходимости и при особо запущенных случаях врач может назначить противовирусные или противогрибковые препараты, блокирующие активность грибков и вирусов. Помимо своего основного действия эти препараты способны восстанавливать поражённые участки кожи.
Врач может прописать:
1. Для приёма внутрь:
- антигистаминные препараты (например, Супрастин, Кларитин),
- витаминотерапию (витамины А, всю группу В, С),
- антибиотики широкого спектра действия (Эритромицин, Тетрациклин),
- седативные средства — назначаются по мере необходимости.
2. Для обработки поражённых участков кожи:
- мазь из ряда кортикостероидов,
- взболтанную взвесь из воды, глицерина, окиси цинка, талька и крахмала,
- топические стероиды (например, крем с гидрокортизоном или клобетазолом) — для успокоения зуда.
3. Немедикаментозное лечение:
- фототерапия — УФ-Б,
- фотохимиотерапия,
- масла — зверобойное, облепиховое, персиковое, масло шиповника,
- Хлорофиллипт,
- Сангвиритрин,
- Ромазулан.
В некоторых случаях могут быть назначены мази, в состав которых входят антибиотики и инъекции иммуноглобулина.
В домашних условиях можно в некоторой степени ускорить процесс выздоровления:
- Постараться не слишком часто мочить поражённые участки кожи — вода усиливает зуд и делает пятна ярко-красными.
- Во избежание распространения лишая на здоровую кожу не рекомендуется до выздоровления принимать ванны — лучше мыться под душем, без применения мочалки и несильно горячей водой.
- Не рекомендуется обрабатывать пятна мазями, содержащими дёготь и серу (это может вызвать раздражение).
- Поражённые места можно смазывать гипоаллергенными средствами, предназначенными для увлажнения кожи (ментоловые или каламиновые лосьоны, мази).
- Не рекомендуют также посещение бассейнов, солярия, купания в открытых водоёмах, длительное пребывание на солнце (если принимать солнечные ванны, то не дольше, чем 10-15 минут), делать массажи.
- Будет нелишним придерживаться гипоаллергенной диеты — исключить из рациона орехи, кофе, цитрусовые, шоколад, специи, газированные напитки, фрукты и овощи красного цвета, копчёности и консервированные продукты.
Народная медицина тоже может предложить несколько средств, которые помогут ускорить выздоровление или, по крайней мере, облегчить зуд:
- смазывать повреждённые участки кожи соком или кашицей из лука,
- прикладывать к поражённым участкам капустный лист, смазанный сметаной,
- протирать пятна смесью из аптечной настойки календулы и касторового масла (в равных пропорциях),
- 10 г сухих цветков календулы истолочь в порошок, смешать с 50 г вазелина и этой мазью смазывать 3 раза в день поражённые участки,
- смесью уксуса и горчицы тоже можно протирать пятна лишая,
- можно смазывать пятна яблочным уксусом, но не более 6-7 раз в день.
Для более спокойного сна на ночь можно выпить чай из ромашки, мелиссы и мяты.
Существует ещё немало средств народной медицины для лечения разного вида лишая (в том числе и розового), однако беременность — это не время для экспериментов, и, прежде чем применить то или иное средство, нужно проконсультироваться сначала с врачом.
В то же время, хоть медицина и утверждает, что розовый лишай проходит самостоятельно за несколько недель, однако это не значит, что на него вообще не стоит обращать внимания — и пустить процесс на самотёк. Несвоевременное или неправильное лечение может привести к инфицированию кожного покрова, а вместе с тем — к возникновению стойкой экземы.
Источник: https://beremennost.net/rozovyi-lishai-pri-beremennosti
Состояние кожи во время беременности – почему возникает зуд, сухость, высыпания и как снять эти симптомы

В период беременности все органы подвержены определенным изменениям. Это касается и кожных покровов. Проблемы с кожей во время гестации возникают в среднем у 90% женщин и в большинстве случаев носят физиологический характер. Однако они часто вызывают чувство беспокойства, неприятные ощущения и неудовлетворенность своим внешним видом.
Состояние кожи
У некоторых женщин появляется избыточный рост волос на теле, отмечаются жирная кожа на лице и волосистой части головы, угревые высыпания, преимущественно в зоне лба, крыльев носа, в области лопаток, верхних отделов грудной клетки, что свидетельствует о нарушении кожной микрофлоры и функции сальных желез.
Во время беременности возможны также покраснение кожи в виде появления красных пятен (эритематоз беременных), покраснение ладоней и стоп, появление пигментированных пятен, развитие атрофических рубцов в области живота и поясничной области (стрии беременных), повышенная потливость.
В других случаях, наоборот, женщины замечают, что их кожа стала очень сухой и шелушащейся, беспокоят повышенная чувствительность кожных покровов и зуд, иногда мучительный, наиболее выраженный на руках, в области передней брюшной стенки и молочных же6лез.
Особенно шелушится зона лица и рук.
Все эти состояния связаны с изменением в организме общего гормонального фона, концентрации гормонов и их соотношения — андрогенов, прогестерона, эстрогенов, пролактина, лютеинизирующего и фолликулостимулирующего, гормонов щитовидной железы и надпочечников.
Особенно распространенным явлением, доставляющим значительный дискомфорт и беспокойство, является зуд, который встречается у 19-20% всех беременных женщин. Он рассматривается в качестве слабовыраженного болевого раздражителя болевых рецепторов.
Эти раздражители настолько слабы, что не идентифицируются нервной системой. Различают генерализованные (распространенные по всему телу) и локализованные (например, в области анального отверстия, зуд вульвы) формы.
Те и другие могут быть обусловлены различными причинами.
Акне
Ощущение зуда
Наиболее частые причины зуда кожи во время беременности:
- Неустойчивость психоэмоциональной сферы, нервно-психические расстройства (психогенный зуд). В этих случаях даже обычные незначительные раздражители воспринимаются в виде зуда. Особенно это происходит в вечернее и ночное время, в состоянии покоя, когда кора головного мозга не подвергается воздействию других значительных раздражителей. Зуд возникает, в основном, по внутренней поверхности рук и бедер, а также в подмышечной и паховой областях.
- Использование синтетического белья и шерстяной одежды, ароматизированных прокладок, щелочных антибактериальных средств.
- Быстрое увеличение массы тела, многоплодие, ведущие к разрывам соединительнотканных волокон и формированию растяжек, задержка жидкости в тканях. Наиболее часто эти причины приводят к зуду в области грудных желез, живота, внутренней поверхности бедер, поясничной области.
- Избыточное потоотделение и недостаточное соблюдение гигиенических мер по уходу за кожными покровами.
- Развитие или ухудшение течения уже имеющихся сахарного диабета, дискинезии желчных путей, хронического холецистита. Так, например, увеличение концентрации эстрогенов в крови может способствовать застою желчи, что ведет к избыточному содержанию в крови желчных кислот, вызывающих кожный зуд. Увеличение матки и повышение давления в брюшной полости также нарушают отток желчи из печени и желчного пузыря в 12-перстную кишку.
- Изменение баланса половых гормонов, которое может вызывать сухость кожи во время беременности, приводящей к зуду. Эта же причина может способствовать замедлению синтеза эластиновых и коллагеновых волокон, что приводит к нарушению растяжимости и эластичности кожи, к разрывам соединительнотканных волокон с раздражением кожных рецепторов, зудом и формированием стрий. Сухая кожа во время беременности также может быть следствием недостаточного употребления жидкости, особенно, при избыточной потливости, или быть симптомом гипотиреоза или скрытого течения сахарного диабета.
- Дефицит железа, аллергические реакции и непереносимость препаратов, принимаемых самостоятельно или назначаемых врачами в период беременности (витамины, например, фолиевая кислота, антибиотики и антибактериальные средства, и даже антигистаминные препараты, и др.), а также продуктов питания, которые до беременности могли не вызывать никаких аллергических реакций.
- Провоцирование беременностью более тяжелого течения некоторых скрыто текущих аутоиммунных заболеваний. Наиболее часто таким заболеванием является дерматомиозит.
- Развитие или рецидивы течения уже имеющихся дерматозов.
Развитие дерматоза во время беременности
Физиологический зуд, то есть обусловленный только обычной гормональной перестройкой организма в период беременности, чаще всего локализуется в области спины, молочных желез, живота, на ладонях и стопах.
Очень важно правильно проводить его дифференциальную диагностику не только с таковым при различных патологических состояниях (заболевания печени и почек, сосудов, гематологическая патология, ВИЧ, реакции на бета-блокаторы и эстрогены, дерматозы общего характера и т. д.
), но и с нередко встречающимися специфическими дерматозами именно периода беременности.
К наиболее распространенным и важнейшим пруригинозным (зудящим) дерматозам периода беременности относятся:
Зуд беременных
Наблюдается в первом триместре и не обусловленн холестазом, то есть не связанный с патологией синтеза, секреции и выделения в тонкий кишечник желчи или ее составных компонентов. Причина не установлена.
Предполагается влияние простагландинов, понижающих порог чувствительности к неинтенсивным раздражениям. Ощущения носят генерализованный характер и сопровождаются повышенным содержанием в крови желчных кислот при нормальных показателях функции печени.
Риска для плода эта форма не представляет.
Зуд с холестазом
Носит также генерализованный характер, но наиболее выражен в области кистей и стоп. Значительно усиливается в ночное время. Характерен для второго и третьего триместров и несет в себе угрозу для плода. Причина его развития также неизвестна.
Предполагаются наличие генетической предрасположенности, а также изменения в гепатоцитах (печеночных клетках) и в желчевыводящих путях.
В анализах крови отмечается повышенное содержание холестерина и липидов, желчных кислот, трансаминаз и щелочной фосфатазы.
Полиморфная экзантема
Отмечается в третьем триместре. Локализуется, преимущественно, в области живота и проксимальных отделов верхних и нижних конечностей. Опасности для плода не представляет. Причина не установлена. Нередко сочетается с повышенной массой тела женщины и плода и быстрым развитием атрофических рубцов на животе.
Пемфигоид (пузырный дерматоз)
Пемфигоид характеризуется формированием пузырей в эпидермальном слое кожи. Как правило, развивается во втором и третьем триместрах и представляет собой фактор риска для плода. Локализуется вокруг пупка, на коже конечностей, особенно в области ладоней и подошв.
Заболевание аутоиммунной этиологии.
Подтверждается гистологическим и иммуногистологическим методами диагностики, а также посредством иммуноферментного анализа венозной крови, в результате которого выявляются аутоантитела к коллагену 17-го типа, или гемидесмосомальному белку 180.
Буллезный дерматоз
Пруриго беременных
Встречающееся в ранней и поздней формах и не несущее угрозы для плода. Причина неизвестна, но считается аллергическая с наследственной предрасположенностью. Зуд локализуется в области разгибательных поверхностей нижних и верхних конечностей. Подробнее о заболевании можно прочесть в этой статье.
Пруригинозный фолликулит
Возникает с 4-го по 9-й месяцы беременности. Имеет вид зудящих акне. Причина точно не установлена, но считается, что дерматоз, не представляет опасности для плода и обусловлен гормональными нарушениями. Фолликулит локализуется, преимущественно, в области верхних отделов грудной клетки и на конечностях.
1. Зудящий дерматоз
2. Крапивница
Принципы ухода за кожей во время беременности
Уход за кожными покровами и гигиенические процедуры общего назначения очень полезны как в целях профилактики зуда, так и его лечения. Большое значение имеет частый прием гигиенических ванн и душа без применения моющих средств, содержащих ароматизаторы. Вода при этом должна быть не слишком теплой и не очень прохладной. Длительность водных процедур не должна превышать 10-20 минут.
Используя при умывании или мытье тела детергенты (поверхностно активные средства), мягкое мыло без щелочных компонентов, очищающие увлажняющие масла и средства для душа и ванны можно избежать при этих процедурах дополнительного обезвоживания кожных покровов. Высушивать кожу необходимо легкими похлопывающими движениями без применения энергичного растирания.
При чрезмерной сухости особенно важным является правильное применение соответствующих увлажняющих препаратов.
В зависимости от состояния кожных покровов и рекомендаций врача (при сухости, зуде, покраснении и т. д.
), наносится только эмолент, образующий защитную пленку и предотвращающий потерю влаги с кожной поверхности, или вначале назначенный врачом лекарственный препарат с последующим нанесением эмолента.
Уход за кожей лица во время беременности основан на тех же принципах. Косметические средства не должны обладать свойствами глубокого проникновения, а также содержать аллергенные и агрессивные компоненты, обладать выраженным запахом и высокой плотностью.
Кроме того, необходимо пользоваться солнцезащитными кремами в периоды активного солнечного излучения, осуществлять легкие массажи в целях улучшения микроциркуляции крови и оттока жидкости из тканей.
Очень полезно регулярное увлажнение с помощью термальной воды, масок с увлажняющим кремом, содержащим соответствующие подобранные компоненты, основными из которых являются экстракт морских водорослей, алоэ, витамин “E”, гиалуроновая кислота.
Хлоазма
У значительного числа женщин отмечается избыточная пигментация лица в области лба, щек и носа (хлоазмы, или пятна беременности), в области ареол, подмышечных впадин, брюшной стенки, увеличение родимых пятен, количества веснушек.
Полностью от этих изменений можно избавиться только после родов. До этого нельзя применять никаких отбеливающих средств. Их применение не только бесполезно, но может быть вредным.
Для предотвращения более сильного развития пигментаций рекомендуется избегать пребывания на солнце и применять солнцезащитные крема.
Правильный уход за кожей включает также отказ от синтетических и использование хлопчатобумажных тканей. Рекомендуется избегать помещений с повышенной температурой и сухой средой.
Желательно также применение SPA и «мягких» релаксирующих процедур, которые не только улучшают общее самочувствие и уменьшают чувство зуда, но и улучшают процессы микроциркуляции и метаболизма, доставки кислорода тканям и выведения из них токсических продуктов, способствуют естественному увлажнению.
Наиболее простыми процедурами, благодаря которым улучшается состояние кожных покровов, являются щадящие чистки лица, увлажняющие и питательные маски, легкий общий и лимфодренажный массаж и местное обертывание.
Источник: https://BellaEstetica.ru/dermatologiya/kozha-vo-vremya-beremennosti.html
Первые признаки аллергии? Красные пятна на лице при беременности
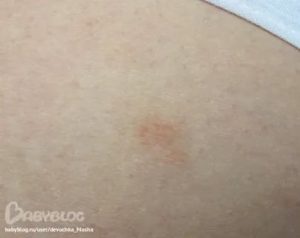
Вынашивание ребёнка – процесс, сопровождаемый физиологическими и эмоциональными изменениями организма. Женщина сталкивается с обострением старых болезней и появлением новых.
Кожные недуги атакуют беременных особенно часто. Многие будущие мамочки отмечают, что наблюдали неприятные красные пятна и точки на лице, основная часть которых была на щеках, как на фото слева. Они шелушились и сохли.
Причины этого могут быть разными – от гормональных до аллергических и наследственных.
Идти к врачу или нет
Консультация косметолога или дерматолога в любом случае не помешает. Особенно, если пятна вызывают дискомфорт и неприятные ощущения. Визит откладывать ни в коем случае нельзя, если пятна чешутся, шелушатся и стягивают кожу, краснота иногда усиливается, кожа становится шершавой и грубой.
Будущая мамочка может расчесать пятна и усугубить аллергию, потому что занесёт бактерии. Это, в свою очередь, спровоцирует воспалительные процессы.
В некоторых случаях беременную женщину направляют к гастроэнтерологу, невропатологу, эндокринологу. Посещение этих врачей нужно для установления природы красных пятен. Специалисты назначают иммунограмму, анализы крови, соскоб частиц кожи с пятна. При подозрении на аллергию проводят аллерготесты.
Внимание! Беременным женщинам нежелательно проводить кожные провокационные пробы. Лучше ограничиться дистанционными лабораторными исследованиями крови на иммуноглобулин.
Как предотвратить
Профилактика пигментации состоит из нескольких правил. При аллергии на солнце основное заключается в том, чтобы появляться на улице с предварительным применением защитного крема против загара с UVA/UVB. SPF-фактор должен быть более 30. Крем действует не более 4 часов.
Для прогулок необходимо выбирать время наименьшей солнечной активности – с утра до 11 часов и вечером после 17 часов. И стоит приобрести широкополую шляпу.
Чтобы не столкнуться с пищевой аллергией, необходимо сократить употребление потенциальных аллергенов – цельного коровьего молока, цитрусовых, шоколада, сладостей, морепродуктов и рыбы и т.д. Беременным нужно полностью убрать из рациона слишком острые блюда, а также продукты с консервантами и вредными добавками.
Полезно кушать приготовленное на пару или в духовке нежирное мясо, зелёные яблоки без кожицы, тушёные овощи, пить самостоятельно приготовленные натуральные соки, чай из шиповника и т.д. Полный перечень гипоаллергенного и при этом полноценного меню, содержащего необходимые витамины, можно получить у диетолога.
Спастись от контактного дерматита поможет использование качественной косметики без парабенов и отдушек. При беременности следует отдавать предпочтение детским кремам или специальной продукции для будущих мам.
Важно! При аллергической природе недуга выявление и исключение аллергена сыграет самую важную роль.
На рынок проникает масса конфискатов и фальсификатов, поэтому по возможности лучше обходиться совсем без декоративной косметики. И желательно на время вынашивания ребёнка не контактировать с домашними животными, чтобы не получить аллергию на них.
Сбалансированное и правильное питание, употребление витаминов – важные условия для протекания здоровой беременности. В том числе, это во многом помогает предотвратить заболевания различной этиологии.
Насколько это опасно
В большинстве случаев этот косметический дефект не является угрозой для малыша в утробе. После первых месячных пятна могут исчезнуть с лица. По этой причине избавляться от них не всегда целесообразно. Обычно опасность представляет борьба с пигментацией.
Если помимо визуального несовершенства беременную начинают беспокоить симптомы ринита, одышки, тошноты и рвоты, а зуд становится нестерпимым, больной может понадобиться лекарственная помощь. Главное в этом случае – помнить, что многие препараты небезопасны для плода.
Антигистаминные средства способны поразить ребёнка токсинами, замедлить рост и развитие, негативно сказаться на массе плода и вообще вызвать преждевременные роды. Применение многих препаратов совместимо с беременностью только в исключительных случаях, когда потенциальный риск для плода от лекарств имеет меньшее значение по сравнению с потенциальным вредом без их приёма.
Например, к таким лекарствам относятся Тавегил, Супрастин, Кларитин. Они с лёгкостью проникают через плаценту к плоду. Доказано, что нет абсолютно безвредных для ребёнка лекарств.
Лечение
Будущей мамочке стоит знать, что применять крем или мазь при аллергии необходимо строго после консультации с аллергологом. Многие ошибочно считают, что, к примеру, Фенистил-гель можно наносить на кожу в любом триместре.
На самом деле, в первые недели беременности средство несёт опасность, потому как может негативно сказаться на строительстве органов и тканей будущего ребёнка. Со второго триместра гель можно использовать как противозудное и болеутоляющее средство.
Более безопасны во время беременности кремы и мази на основе ланолина, пантенола, ретинола. Они помогают увлажнить кожу, питают и смягчают её. Таковыми являются Бепантен, Д-пантенол, Ланолиновая мазь. Единственное ограничение в их использовании – локальность нанесения.
Внимание! Если средства растирать по всему лицу, они вызовут раздражение и распространение аллергической реакции.
Щадящими считаются многие народные методы. Примочки из простокваши или кефира, протирания кубиками льда, протирания огуречным соком помогают осветлить пятна. Натуральные средства безопасны и для мамы, и для малыша.
Беременным женщинам можно рекомендовать такие осветляющие маски для лица:
- Маска из квашеной капусты. Капусту не нужно промывать. Её следует слегка отжать, поместить в марлевую ткань. Получается тканевая маска, которую необходимо держать на лице 20 минут.
- Творожная маска. Готовится из творога и кислого молока с добавлением небольшого количества лимонного сока. Кистью или руками её нужно нанести на кожу лица, держать 10-15 минут, после чего смыть.
- Маска из сока петрушки. Для приготовления необходимо мелко нарезать пучок свежей петрушки, залить кипятком и оставить настаиваться до остывания. В получившемся растворе смочить марлю, расправить на лице и держать 20 минут.
- Огуречная маска. Пожалуй, самая простая из всех. Для неё достаточно натереть свежий огурец на тёрке и натереть кашицей лицо. Держать маску на лице достаточно 15-20 минут.
- Маска четырёхкомпонентная. В состав входят 2 ст.л. творога, столько же огуречного пюре и кефира, 1 ст.л. мелко нарезанной зелени петрушки. Смесь нужно нанести на кожу лица и держать 15 минут, после чего смыть прохладной водой.
- Цитрусовая маска. Разрешена в том случае, если у беременной нет аллергии на цитрусы. В состав средства входит апельсин, лимон и грейпфрут. Необходимо сделать из них кашицу, нанести на лицо на 10 минут. При сухой коже маска противопоказана.
Эти простые косметические процедуры помогут освежить лицо и сгладить пигментацию.
Выводы
При появлении красных пятен на лице необходимо обратиться к доктору, чтобы установить причину и максимально быстро избавиться от аллергена. Возможно, беременная сможет обойтись домашними масками и увлажняющими кремами. Чаще всего красные пятна пропадают после родов.
Если же пигментация является одним из симптомов болезни, то необходимо пройти диагностику и начать правильное комплексное лечение.
При аллергии красные пятна или точки с лица постепенно сойдут, если будет назначена соответствующая терапия с учётом срока беременности.
Так или иначе, следует помнить в первую очередь о безопасности лечения для ребёнка, потому что сами пятна на него никак не влияют.
(1 5,00 из 5)
Загрузка…
Источник: https://allergolog.online/allergiya-u-beremennyh/krasnye-pyatna-na-litse.html
Шелушащиеся пятна на лице при беременности
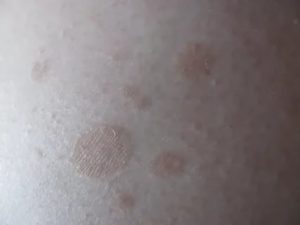
Беременность — прекрасный и в то же время ответственный период в жизни женщины, когда возникает много волнений и вопросов, связанных с самочувствием и здоровьем будущей мамочки.
Женщине переживаний и так хватает, но, когда случаются какие-то нежелательные «сюрпризы», это совсем нарушает её и без того шаткое душевное равновесие, добавляя лишних тревог и волнений.
Одним из таких «сюрпризов» может стать розовый лишай.
Лишай — грибковая или вирусная инфекция, поражающая кожу и проявляющаяся высыпаниями в сопровождении шелушения, зуда и смены окраски кожного покрова. Как правило, лишай появляется после контакта с больным животным или человеком, однако спровоцировать его появление могут:
- ослабление иммунитета после перенесённого заболевания,
- аллергия,
- стрессы,
- нервозное состояние (тревога, стресс),
- недостаток витаминов,
- усталость или упадок сил,
- переохлаждение или перегрев,
- хронические заболевания.
Организм будущей мамочки ввиду природного снижения иммунитета более уязвим и подвержен различным заболеваниям, и поэтому любая из вышеперечисленных причин может спровоцировать появление лишая, который является не таким уж и редким явлением для беременных женщин. Главное в этой ситуации вовремя обратиться к врачу (дерматологу), поскольку на ранних стадиях развития заболевания его диагностика и адекватное лечение минимизируют опасность лишая, как для самой женщины, так и для её плода.
В зависимости от формы поражения кожных покровов, от особенностей протекания болезни и причин её возникновения медицина выделяет несколько видов лишая, и каждый из них лечится по-разному. Именно по этой причине крайне важно определить разновидность лишая, особенно у беременной женщины, чтобы понять, насколько он опасен для будущей мамочки и для её крохи.






