Мраморность кожи (у взрослых и детей): что это, виды и способы лечения, как проявляется болезнь, профилактика
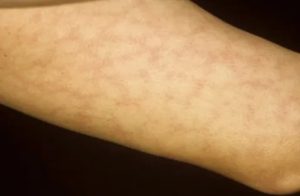
Мраморная кожа, как правило, вызвана ретикулярной асфиксией (изменения в кровеносных сосудах, находящихся в непосредственной близости к поверхности кожи). Возникает это вследствие колебаний температуры тела, нарушения свёртываемости крови и др.
Но у некоторых людей, я полагаю, данное состояние может быть спровоцировано аллергической реакцией на принимаемые медикаменты. При этом данный симптом нередко возникает у новорожденных.
Чуть ниже вы можете ознакомиться с фото, на которых изображена мраморная кожа и узнать, какие существуют способы лечения.
Состояние и цвет кожных покровов свидетельствуют о здоровье организма в целом. Поэтому так важно следить за состоянием и изменениями во внешности. Одна из болезней имеет благозвучные название и чаще встречается у младенцев – мраморность кожи.
Необычный узор на коже
Мраморная кожа или ливедо – кожная болезнь, которая сигнализирует о сбое работы организма.
Патология хоть и не тяжёлая, но требует лечения, чтобы исключить возможные последствия. Каковы же причины и симптомы данного состояния?
Что такое мраморная кожа у детей и взрослых
Когда оттенок кожи приобретает излишнюю бледноватость или же красноту, одновременно с этим тело покрывает своеобразный узор из сосудов (древовидный) – это явление называется мраморная кожа (ливедо).
Часто наблюдается у новорожденных, младенцев и реже у взрослых людей.
Отдельно такое состояние не считается болезнью, но в совокупности с другими тревожными симптомами, врач может диагностироваться то или иное заболевание.
Внешние проявления
Ливедо кожных покровов может отличаться на разных оттенках кожи, при смене температуре и под влиянием некоторых других факторов. Тело покрывается пятнами, разводами, которые напоминают мраморный рисунок.
Загар
На загорелой коже мраморность так же может проявиться. Сосудистый узор просвечивает сквозь и виднеется на кожаном покрове. Не так ярко выражен, как на бледном теле, но все же проявляется. Если человек заметил подобный симптом у себя, то необходимо прекратить принимать солнечные ванны. Ультрафиолет может ухудшить состояние и спровоцировать развитие осложнений.
При смене температур
При смене температурного режима, например из холода в тепло, на теле может проявляться древовидный рисунок из сосудов. Это естественно, так реагируют сосуды на холод.
Такие изменения на коже могут наблюдаться после бани, сауны, применения грелки. Если заболевания нет у человека, то эффект держится в течение пары минут. При наличии ливедо сетчатый узор не исчезает.
Другие особенности
Мраморность проявляется при наличии некоторых заболеваний:
- Туберкулёз (пятна бледно-синие).
- Дерматит.
- Красная волчанка.
- Атеросклероз.
- Малярия.
- Порок сердца.
- Дизентерия.
- Сифилис.
- Хронический тонзиллит.
- Опухоли.
В данном случае, древовидный рисунок и изменение оттенка кожи являются сопутствующими симптомами более серьезного заболевания.
Иногда появление пятен на коже может быть из-за преклонного возраста, пигментации или же аллергической реакции.
Если диагностировано мраморность кожи у грудничка, пройдёт ли она?
Наиболее часто патология встречается у новорожденных и младенцев. Норма это или патология?
До 2 лет
Врачи считают, что мраморный узор характерен до шести месяцев младенца.
Однако синдром может быть как естественным, так и патологическим. Поэтому обязательно проводить полное обследование ребёнка, чтобы выявить или исключить болезнь.
Физиологические причины появления узора:
- Светлый оттенок кожи.
- Малыш напрягается – плачет или кричит.
- Небольшой слой подкожного жира.
- Нарушение сосудов.
- Рождение раньше срока.
- Перекармливание.
- Резкая смена температуры (при купании, переодевании).
По статистике мраморность исчезает к году у 95% малышей. Если симптом неярко выражен, возникает периодически, то можно говорить о физиологических факторах.
Несмотря на положительные прогнозы игнорировать состояние нельзя. Оно может быть вызвано и патологическими причинами:
- Бактериальная инфекция.
- Проблемы дыхательных путей и сосудов.
- Недостаток кислорода при внутриутробном развитии.
- Осложнения, полученные при родоразрешении.
- Малокровие.
- Порок сердца.
- Синдром Дауна и Эдвардса.
- Болезни головного мозга и ЦНС.
- Генерализованная флебэктазия.
Список болезней, одним из которых является мраморность кожи, обширный. Поэтому для точного диагноза необходимо полноценное обследование.
В целом, до двух лет периодическое возникновение такого явления – норма, при отсутствии других факторов. Состояние ребёнка можно контролировать, например, выходя на улицу, использовать солнцезащитный крем, не допускать переохлаждения и перегрева.
До 7 лет
Мраморная кожа у ребёнка старше двух лет, без видимых причин, может стать признаком:
- ОРВИ.
- Инфекционного заболевания.
- Кишечной инфекции.
- Аутоиммунных болезней.
- Анемии и прочих.
В подростковом возрасте
Ливедо в подростковом возрасте возникает по физиологическим причинам:
- Перенапряжение.
- Плач или крик.
- Смена температурного режима.
Если же явление приобрело хронические черты, то нужно обратиться за помощью, возможно это симптом более серьёзного заболевания.
Сопутствующие заболевания
Возникновение синдрома ливедо до конца ещё не изучено. Оно может быть признаком:
- Болезней кровеносных сосудов.
- Проблема ЦНС.
- Повышенного внутричерепного давления.
- Водянки.
- Туберкулёза (пятна проявляются на голени).
- Красной волчанки.
- Болезней кожных покров (дерматит и прочие).
- Дизентерии.
- Патологий сердечно-сосудистой системы.
- Аутоиммунных заболеваний.
Ливедо: классификация
Мраморность подразделяют на несколько классов:
- Livedo racemosa – чаще возникает у женщин, узор напоминает деревья с ветвями.
- Livedo reticularis a frigore – основная причина дерматит или холод. Пятна синюшного цвета, расположены по бокам, при надавливании исчезают.
- Livedo reticularis a calore – появляется из-за высоких температур, нагрева. Кожа вначале краснеет, а затем прорисовывается узор.
- Livedo lenticularis – при туберкулёзе. Сетка бледно-синего оттенка.
Лечится ли мраморность кожи?
Чтобы устранить древовидный узор и пятна на кожаном покрове нужно в первую очередь выявить причину основной болезни. Существует несколько направлений терапии:
- Медикаментозное лечение с помощью препаратов, содержащих никотиновую и аскорбиновую кислоту, фосфор и кальций (чтобы выровнять оттенок кожи). Так же применяются иммунодепрессанты, нестероиды и глюкокортикостероиды. Это необходимо для устранения мраморности в сосудах, чтобы восстановить питание тканей, и предотвратить появление некроза.
- Для улучшения эластичности сосудов и кровообращения рекомендованы физиотерапевтические процедуры – массаж, ванны.
- Современная медицина предлагает для лечения проблемы аппаратный способ: магнитная и лазерная терапия.
- Для выравнивания цвета кожного покрова применяется химический пилинг, фотоомоложение.
- В домашних условиях можно использовать ванны с солью: 3 ст.л. соли добавляют в горячую воду, затем нужно опустить руки на четверть часа. Рекомендовано употреблять побольше имбирного чая и настойки боярышника.
Для предотвращения появления пятен и разводов на коже, необходимо вести здоровый образ жизни, заниматься спортом, исключить алкоголь и никотин, острую и жареную пищу.
Это общие рекомендации, конечно же, у каждого человека индивидуальный организм и поэтому без посещения врача не обойтись.
Состояние кожи напрямую отражает состояние организма, поэтому игнорировать любые симптомы нельзя.
Ливедо, возникающее при смене температуры или же при плаче, крике – нормальная реакция сосудов. При хроническом проявлении – это уже патология, которая требует лечения.
Источник:
Мраморная кожа: причины и лечение мраморных пятен у новорожденных и взрослых
Мраморная кожа может возникать временно, а может быть симптомом опасных заболеваний. Причины появления мраморной кожи у ребенка и у взрослого различны, так же, как и внешние ее проявления. Выяснить причину мраморной окраски кожи необходимо, поэтому при ее появлении консультация врача и прохождение обследования обязательны.
Что такое мраморная кожа? Окраска кожи человека зависит от кровообращения, состояния кожных сосудов.
Недостаточное поступление крови в кожу вызывает ее бледность, избыточный прилив крови — покраснение; застой крови создает синюшный оттенок.
С этим явлением каждый человек сталкивается в жизни, например, при переохлаждении, или, наоборот, перегревании тела. При этом окрас кожи равномерный — она или бледная, или покрасневшая.
Существует такое состояние кожи, когда она приобретает неравномерный цвет, напоминающий мозаичность мрамора, состоящий из множества светлых и темных пятен.
Мраморная окраска кожи — это не самостоятельное заболевание, а так называемый синдром мраморности. Он может возникнуть в любом возрасте, но чаще у детей, от множества причин: внутренних или внешних факторов, которые в итоге влияют на состояние сосудов.
Появление мраморных пятен на коже и обусловлено неравномерным расширением и сужением сосудов.
Важно! Синдром мраморной кожи не следует путать с мраморной болезнью, которая развивается в костях, протекает тяжело, и к коже никакого отношения не имеет.
Почему возникает мраморность кожи?
Причины мраморной кожи многочисленны, ее появление могут провоцировать следующие факторы:
- Нарушение регуляции сосудистого тонуса.
- Вегетативные реакции сосудов на изменение температуры (тела и внешней среды).
- Заболевания сосудов (атеросклероз, васкулит, периартериит и другие).
- Нарушения в системе свертываемости крови.
- Инфекционные болезни.
- Туберкулез.
- Венерические болезни.
- Гормональные нарушения (гиперфункция паращитовидных желез).
- Острые заболевания органов брюшной полости (панкреатит, гепатит).
- Сердечная недостаточность.
- Неврологические заболевания (паралич, полиневрит, полинейропатия).
- Гипертоническая болезнь.
- Коллагенозы (красная волчанка, ревматоидный артрит).
- Воздействие токсинов, в частности, алкоголя.
- Прием некоторых медикаментов (Хинидин, Амантадин).
Редко встречается и так называемая идиопатическая мраморность, причина которой не установлена.
Каковы причины мраморности кожи у детей?
Причины мраморной кожи у ребенка различны. Чаще всего она развивается в раннем периоде — у грудничков. Естественно, у мамы, обнаружившей появление пятнистости кожи у своего малыша, возникает беспокойство, она обращается за консультацией к врачу, и поступает правильно.
Мраморный цвет кожи у грудничка — явление довольно распространенное, в большинстве случаев это — вариант нормы. Причины мраморной кожи у грудничка кроются в особенностях структуры его кожи и сосудов: кожа чрезвычайно тонка, нет толстого рогового слоя, и через нее просвечивают сосуды.
С другой стороны, центральная нервная система младенца еще не совершенна, она не в состоянии регулировать тонус сосудов, как у взрослых. Поэтому малейшие воздействия могут привести к их расширению на одних участках и сужению на других, что и дает такую окраску.
Это бывает в норме в следующих случаях:
- когда малыш недостаточно тепло одет, и ему прохладно;
- наоборот, когда тельце ребенка перегревается;
- при перекармливании младенца и поступлении в сосуды большого количества жидкости они расширяются, образуя синюшные пятна;
- после длительных родов, повлиявших на центральную нервную систему малыша (длительное прохождение головки и ее гипоксия);
- после обвития шеи пуповиной во время родов;
- во время острых инфекций при повышении температуры тела.
Источник: https://yarpol2.ru/zhenskoe-zdorove/mramornost-kozhi-u-vzroslyh-i-detej-chto-eto-vidy-i-sposoby-lecheniya.html
Каковы причины мраморной кожи у взрослых и детей. Симптомы, диагностика и лечение
16.06.2019
Стоит ли придавать значение такому распространенному синдрому, как мраморность кожи? Одно ясно точно: оставлять без внимания и диагностики такое проявление точно нельзя. Каждый, кто столкнулся с подобным явлением, должен знать возможные его первопричины и последствия.
Определение и симптомы ретикулярной асфиксии
Ретикулярная асфиксия (Livedo reticularis) — симптом, визуально выражающийся в виде малиново-фиолетовой сетки, которая выступает на коже ребенка или взрослого, напоминая рисунок на мраморном камне. Данное проявление выступает и как самостоятельный недуг и как следствие другой сопутствующей патологии в организме.
Мраморный рисунок на коже также может выступать как побочное действие медикаментов, в частности, лекарства применяемые при болезни Паркинсона.
У страдающих мраморностью людей такая пурпурная сетка локализируется по верхней части туловища, но затрагивает частично и ноги.
Ретикулярная асфиксия выражается в виде:
- проступающей под кожей малиновой сетки;
- полотна выступающих на коже сосудов;
- пурпурных разводов по коже.
Каковы причины мраморности кожного покрова у ребенка?
Разберем, что это значит — мраморная кожа у детей. Для ребенка старше 3 лет при нормальном развитии мраморная кожа не является нормой, нежели у младенцев и малышей. Зачастую детская ретикулярная асфиксия – показатель некоторых отклонений здоровья или врожденных особенностей.
Мраморный кожный покров ребенка в возрасте 4 лет и более иногда определяется как своеобразный вид кожного симптома называющийся «врожденная телеангиэктатическая мраморная кожа». Такой диагноз не является заболеванием, он обозначает лишь индивидуальную особенность расположения сосудов в организме.
При врожденной телеангиэктатической мраморной коже они находятся вблизи эпидермиса и сразу реагируют на любое внешнее воздействие. Чаще всего подобный симптом характерен для детей, живущих в районах с преобладающими минусовыми температурами.
Редко, когда мраморность кожи ребенка – это своеобразное врожденное расположение сосудов, не представляющее угрозы здоровью, зачастую проступающая малиновая сетка на коже ребенка возраста 3 года – повод к общей диагностике организма.
В частности, мраморный рисунок может свидетельствовать о генерализированном расширении вен, что говорит, о редком отклонении развития сосудов.
Другие причины образования сетчатого фиолетового рисунка под кожным покровом ребенка:
- Сифилис. При наследственной передачи от матери ребенку данного венерического заболевания, мраморный рисунок на коже у ребенка может присутствовать постоянно.
- Генные отклонения. Фиолетовая сетка на коже проявляется у детей с синдромом Дауна и Эдвардса.
- Атопический дерматит. Из-за данного рода дерматита, может наблюдаться мраморный узор, преимущественно на ногах ребенка.
Если рассматривать самую распространенную причину ретикулярной асфиксии у ребенка от трех лет, например, в 5 или 7 лет, то по статистике это повышенная температура тела и бактериальные инфекции. Неокрепшему организму ребенка очень сложно справляться с лихорадкой и повышением температуры до 40 градусов, что отражается на реакции сосудов, они спазмируются и проявляются под кожей.
Такая же ситуация происходит, когда силы организма борются с бактериальной инфекцией:
- У ребенка дошкольного возраста 5 лет узор из фиолетовой сетки на теле может быть связан с начавшейся эритемой и обнаруживаться в зоне икр и около колена (нижняя часть бедра).
- У ребенка 7 лет, страдающего признаками мраморной кожи в области ладоней, основным недугом, вызывающим ретикулярную асфиксию, может выступать нарушение функционирования ЦНС.
В любом случае, когда ребенку исполняется 2 года и он становится окрепшим малышом, любые проявления пятен мраморности кожи должно быть проконтролировано специалистом, чтобы исключить развивающиеся патологии сердечно-сосудистой системы.
У новорожденных грудничков
Ретикулярная асфиксия у грудничка – распространенное явление. Организм новорожденного ребенка обладает еще не совершенным теплообменом, и при температуре помещения ниже 25С тело крохи уже начинает терять тепло и сосуды реагируют мраморным узором на коже.
Заметив при переодевании или купании фиолетовую сеточку на ручках или ножках ребенка, постарайтесь как можно скорее согреть малыша и сетка пропадет.
Помимо воздействия температуры окружающей среды, есть еще некоторые причины мраморной кожи у младенцев:
- Сосуды не справляются с поступлением крови и происходит их перенапряжение. Маленькая жировая прослойка новорожденного плохо защищает сосуды от перепадов температур и они расширяются и сужаются с запозданием. Здесь лишь требуется время для их адаптации.
- Долгий период грудного вскармливания. По мнению некоторых специалистов частые и долгие прикладывания к груди перегружают сосуды у младенца , они теряют тонус и начинают просвечиваться через кожу в виде пурпурной сеточки.
- Долгое и проблемное родоразрешение. Случай, когда сосуды новорожденного утратили тонус из-за вегетативной дисфункции. Такое происходит в длительных родах, при которых у малыша голова и шея претерпевали сильные нагрузки. После подобного напряжения сосуды могут страдать вегетативной дисфункцией.
- Малокровие или недостаток кислорода плода. Неправильный образ жизни или проблемы здоровья в период вынашивания ребенка способны негативно повлиять на здоровье крохи. При констатации проблем со здоровьем у новорожденного, врачи, наблюдая мраморность кожи, подвергают диагностике также сердечную систему младенца.
К слову, авторитетный доктор Комаровский, ведущий популярный блог и форум, по поводу мраморности кожи грудничков говорит, что до 3-х месяцев данный симптом не нуждается в лечении, если у ребенка хороший сон, аппетит и он соответствует росто-весовым параметрам для своего возраста, то нет причин беспокоится.
Родители должны насторожиться, если после 3-х месяцев мраморность грудничка становится интенсивнее и не исчезает. Ситуация совсем не хорошая, если симптом сопровождается сопутствующими сбоями в организме.
Каковы причины подобного эффекта у взрослого человека?
Взрослым кожа с мраморным рисунком практически всегда является предметом наблюдения врача, так как в зрелом возрасте фиолетовое проступающее полотно сосудов или по-другому ливедо не может быть нормой. Зачастую такое проявление связано с наличием в организме каких-либо негативных процессов.
Ретикулярная асфиксия появляется по ряду причин:
- Мраморность кожи.
- Отклонения развития.
- Синдром Снеддона – взаимосвязь васкулита и системных заболеваний сосудов, таких, как инсульт. Этот синдром возникает вследствие некоторых генетических заболеваний.
Мраморность кожи у взрослого может вызвать ряд внешних и внутренних факторов. В зависимости от них выделяют несколько видов этого состояния. Синдром мраморного рисунка кожи или ливедо у людей зрелого возраста обусловлен рядом факторов:
- Livedo racemose. Наличие данного синдрома зачастую обусловлено одним из серьезных сопутствующих болезней: туберкулез, сифилис, атеросклероз, малярия и т. п. Из-за нарушений функционирования систем организма сосуды реагируют выступающей разветвляющейся пурпурной сеткой. При запущенной стадии заболеваний мраморный узор распространяется по всей поверхности кожного покрова. Если тело больного охлаждается, то фиолетовая пятнистость выступает ярче.
- Livedo lenticularis. Сопутствующий недуг туберкулеза. Проявление локализуется на голенях в виде бледно-голубых разводов. В случае усиления цвета пятен возможны некротические образования.
- Livedo reticularisa frigore. Форма мраморности кожи, не требующая опасений. Возникают характерные пятна при понижении температуры и исчезают при надавливании.
- Livedo reticularis a calore. В некоторых случаях организм может реагировать мраморным рисунком при перегреве тела. Спровоцировать подобную реакцию могут согревающие приспособления типа грелок, расширяющие капилляры.
Природа появления ретикулярной асфиксии у подростка такая же как и у людей более старшего возраста. Эффект мраморной кожи способно вызвать расстройство центральной нервной системы, вегето-сосудистая дистония, новообразования в виде кист или водянки.
Если обобщить все причины ливедо у взрослых, то выделяются три основных фактора:
- резкое повышение или понижение температуры тела;
- сбой циркуляции крови по сосудам;
- сопутствующий симптом серьезных заболеваний.
Ретикулярная асфиксия в качестве отдельного заболевания не изучена.
На руках
Самый простой вариант мраморной кожи рук – переизбыток попадающего УФ излучения на кожу, расширение сосудов, к примеру, после бани, либо переохлаждение кожи. На руках и на ладонях мраморность выражается ажурным пурпурным узором.
Такое проявление поражает преимущественно людей после 60 лет. Также данному недугу подвержены курильщики или люди, потребляющие другие химические вещества способствующие сужению сосудов.
Никотин не дает сосудам расширяться и кровь циркулирует не в полной мере, что вызывает мраморность кожи.
На ногах
Ступни, голени и бедра очень часто подвержены ретикулярной асфиксии, хотя появиться она может в любой зоне вне зависимости от возраста человека. Выступающий сетчатый рисунок «украшает» ноги при нарушении работы сосудов, возможно ,волчанки, низком уровне тромбоцитов.
На лице
Ослабление кровеносных сосудов лица может привести к сыпи виде бабочки, а также мраморного вида кожи лица.
Если этот цвет появляется на холоде
У людей, у которых слабым местом являются сосуды, при низких температурах кожа быстрее всего выдает мраморный симптом. В связи с такой особенностью некоторых людей, был выведен так называемый феномен Рейно, который описывает явление в организме человека, когда отдельные сосуды сильно сужаются в холоде или эмоциональном перенапряжении.
Процесс поведения сосудов, при котором происходит их сужение на холоде еще называют вазоконстрикцией.
Из-за нее снижается поступление крови в кожный покров и тепло не расходуется, благодаря чему температура тела не снижается, а остается нормальной. В результате вазоконстрикции подобное сужение сосудов может произойти на разных участках тела: лице, коленях, ушах.
Источник: https://doctor-krov.com/zabolevaniya/mramornaya-kozha.html
Проявления коронавируса: какие высыпания на коже должны насторожить

© Shutterstock
Автор Маргарита Гехт
03 июня 2020
COVID-19 в первую очередь поражает дыхательные пути, но с увеличением количества зараженных проявились и новые симптомы, например кожные. Поэтому в диагностику новой болезни все чаще вовлекаются дерматологи.
Маргарита Гехт,
ведущий дерматолог фонда «Дети-бабочки»
Кожные симптомы у людей с коронавирусом проявляются по-разному. Некоторые указывают на более мягкое течение COVID-19, а другие служат маркером тяжелого варианта болезни. Знание кожных проявлений при COVID-19 поможет раньше диагностировать инфекцию и правильно оценивать риски каждого пациента.
Что известно о кожных симптомах коронавируса
Пока нет окончательных суммированных данных о дерматологических проявлениях COVID-19 со всего мира, но есть информация из Китая, Испании, Англии и США. В этих странах исследования проводились на базе национальных медицинских центров, в которых лечили пациентов с коронавирусом, — всего врачи описали более 350 случаев COVID-19 c кожной симптоматикой.
Первые исследования из центрального Китая говорили о том, что кожные заболевания у пациентов с COVID-19 встречаются редко. Среди первых 1099 человек, зараженных в Ухане, только у двоих пациентов наблюдались кожные симптомы (0,2%).
Первыми поражения кожи заметили у пациентов отделений интенсивной терапии, что не удивительно: к ним приковано более пристальное внимание врачей.
Сейчас появился специальный онлайн-реестр по дерматологии нового коронавируса, где все страны могут делиться зафиксированными случаями кожных проявлений COVID-19. Его основная цель — быстро и качественно собрать медицинские сведения, которые помогут в лечении заболевания.
Как отличить разные виды высыпаний
Для того чтобы перейти к клиническим формам кожных проявлений коронавируса, нужно сначала разобраться в дерматологической терминологии. Высыпания различаются между собой, но под каждым из них подразумевается некий морфологический элемент, который мы видим на коже.
К морфологическим элементам, характерным для COVID-19, относятся:
- Пятна или макулы, которые проявляются только изменением цвета кожи. Красные, фиолетовые и ярко-розовые появляются при травме сосуда. Коричневые показывают локальные скопления меланина, например, после долгого пребывания на солнце без защитного крема.
- Пятна на теле и лице могут напоминать мелкую сыпь, образовывать очертания в виде полосок, кровоподтеков и синяков, или экхимозов, если говорить медицинскими терминами. Самое маленькое пятно, до 15 мм, называется розеолой, а больше 20 мм — эритемой. Обычно это даже не один элемент, а слияние нескольких.
- Папулы представляют из себя возвышающийся над уровнем кожи элемент, цвет которого может варьироваться от обычного до ярко-красного.
- Пузырьки и везикулы похожи на папулы, но внутри они содержат жидкость. Большие по размеру высыпания называют буллами и пузырями.
- Волдыри (уртикария) — высыпания белого, бледно-розового или даже светло-красного цвета. Волдыри возвышаются над кожей и часто сопровождаются зудом. Они могут быть маленькими, 2-3 см, или большими, 10-15 см. По форме бывают круглыми, овальными или неправильными, с кружевными краями.
Частые кожные проявления при COVID-19
Самый распространенный вариант кожных проявлений нового коронавируса — эритематозно-отечные очаги. Это пятна разного диаметра и всевозможных оттенков красного. Они не чешутся, но пораженная кожа на ощупь становится теплой или даже горячей.
«Розовые» высыпания — шелушащиеся пятна овальной формы чаще всего располагаются на боковых поверхностях туловища и могут доставлять дискомфорт из-за зуда.
Кожные проявления встречаются не хаотично: многие из них характерны для определенной возрастной группы пациентов или тяжести течения болезни.
Тяжелое течение COVID-19
Акро-ишемия поражает кончики пальцев, подушечки стоп или кожу пяточной области. Тяжелое течение COVID-19 может привести к гиперкоагуляции — чрезмерному сгущению крови. Она с трудом проходит по кровеносным сосудам, особенно мелким — капиллярам и венулам, что приводит к их повреждениям, застоям крови и образованию кровяных сгустков — тромбов.
Самые тяжелые и сложные пациенты — это те, у кого помимо кончиков фаланг синюшнюю окраску кожных покровов имеют и слизистые (так называемый цианоз).
Высыпание по типу крапивницы (уртикарной сыпи) может появиться раньше «классических» симптомов коронавируса в виде кашля и лихорадки.
У детей крапивница появлялась в 19% случаев от общего числа зараженных коронавирусом и была связана с более тяжелым течением заболевания, чем у других сверстников. Но не каждая уртикарная сыпь — проявление COVID-19.
В этом случае на вирус может указать повышенная температура, которая не характерна для обычной крапивницы.
Чаще всего у пациентов с новым коронавирусом встречается макулопапулезная или пятнисто-папулезная сыпь. Она длится около девяти дней с момента появления и поражает преимущественно бедра, предплечья и плечи.
Средняя тяжесть COVID-19
Сыпь, напоминающую ветрянку, исследователи связывают с промежуточной тяжестью течения коронавируса. Чаще всего такой симптом проявляется у пациентов среднего возраста.
Как и в случае с ветрянкой, сыпь представляет собой мелкие одинаковые пузырьки, которыми усыпана кожа туловища. Но истинная ветряная оспа и подобная ей вирусная экзантема появляются только после контакта с тем, кто уже заражен этими инфекциями.
В случае с COVID-19 такая сыпь длится около десяти дней и исчезает вместе с остальными симптомами, а иногда и раньше них.
Легкая форма COVID-19
Высыпания на пальцах рук и ног, похожие на обморожения, могут появиться при легком течении коронавируса у детей или молодых людей. Средний возраст заболевших с высыпаниями по типу обморожения — 14 лет.
Это проявление врачи нашли у 25 пациентов в Испании и 11 детей в на севере Италии.
У них не было ни типичных для коронавируса симптомов, ни объективных причин обморожения, а результат анализа на COVID-19 был положительным.
При высыпании по типу обморожения над поверхностью кожи появляются пятна ярко-красного цвета с розово-фиолетовым оттенком. Пораженные участки, как правило, расположены асимметрично, а после выздоровления симптомы безо всякого лечения проходят, не оставляя шрамов.
Сыпь с петехиями, мелкими точечными кровоизлияниями, как и с пурпурной сыпью, не поражала кожу ладоней и стоп, не было проявления и на слизистой полости рта. Не всегда такой симптом свидетельствует о коронавирусе, его могут вызвать и другие инфекционные заболевания или реакция на лекарства. Отличить их помогут биохимические анализы крови и вирусологическое исследование.
Из 27 детей с легкой формой заболевания у двоих развилось таргетоидное (целевое или кольцевое) поражение, напоминающее многоформную эритему. В этом случае округлые пятна имеют красный центр с везикулой, напоминающий мишень. Эти высыпания могут быть сгруппированы между собой. Такая симптоматика характерна для простого герпеса, но никто из заболевших им не страдал.
При таргетоидных поражениях есть три цветовые зоны: темный центр с волдырем или корочкой, бледно-розовая приподнятая из-за отека поверхность вокруг и ярко-красное внешнее кольцо. Таргетоидные поражения появляются на любом участке тела, включая слизистые оболочки, например губы.
Кожные проявления во время пандемии COVID-19 привлекают все большее внимание, поскольку они могут быть полезны для ранней постановки диагноза, особенно у детей и пожилых людей.
Если вы заметили у себя или своего ребенка высыпания, вспомните, не контактировали ли вы с людьми, больными ветрянкой или другими инфекциями с характерной сыпью. Не может ли это быть проявлением аллергии на продукты, косметику или чистящие средства. Если нет, сразу обращайтесь к дерматологу, который точно установит диагноз и назначит лечение.
Источник: https://style.rbc.ru/health/5ed613e69a7947cba5c1ca07
Мраморная кожа и сыпь
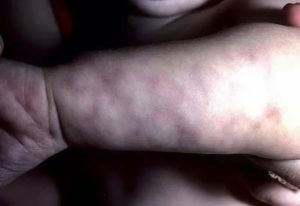
Мраморная кожа чаще всего вызвана ретикулярной асфиксией (лат. Livedo reticularis), которая представляет собой изменения в кровеносных сосудах, находящихся непосредственно под поверхностью кожи.
Таким образом, основные ее причины будут включать колебания температуры тела, преклонный возраст, нарушение свертывания крови, некоторые заболевания крови, низкое количество тромбоцитов, чрезмерное воздействие солнца и др. У некоторых людей это состояние также может возникать как аллергическая реакция на принимаемый препарат.
Такие аутоиммунные заболевания, как системная красная волчанка и ревматоидный артрит, также могут вызвать ретикулярную асфиксию.
Но иногда мраморный вид коже может придавать не скопление крови в подкожных сосудах, а нарушения пигментации. Тогда ее нельзя назвать ретикулярной асфиксией. Возможные причины таких изменений описаны в конце статьи.
Хотя такое состояние, как мраморная кожа, более заметно у светлокожих людей, оно с такой же частотой встречается и у темнокожих.
Что такое ретикулярная асфиксия?
Ретикулярная асфиксия
Ретикулярная асфиксия – сосудистая сыпь, которая может появляться почти где угодно на теле, однако более распространена на ногах, туловище и руках. Состояние возникает, когда происходит сужение кровеносных сосудов под поверхностью кожи.
Ретикулярная асфиксия распространена среди женщин молодого и среднего возраста, и чаще проявляется зимой, поскольку самая распространенная форма является реакцией на холод. Состояние зачастую имеет временный характер, но может стать постоянным, что приводит к ощущению онемения или покалывания.
Мраморная кожа (как ретикулярная асфиксия) буквально означает, что кожные покровы покрываются пятнами или разводами разного цвета, что напоминает мрамор.
Обычно данный симптом сразу проявляется в виде красных пятен на ногах, руках и/или туловище. Затем красные пятна становятся фиолетовыми и темно-коричневыми.
Признаки этого состояния более выражены в холодных условиях. Болью это расстройство не сопровождается.
Ретикулярная асфиксия делится на первичную и вторичную.
Важно!
На латыни ретикулярная асфиксия – Livedo reticularis. При этом livere означает голубоватый, а reticularis – чистый вид. В данной статье мраморная кожа часто упоминается как синоним ретикулярной асфиксии, и по сути статья рассказывает в основном о данном дерматологическом нарушении.
Но отождествлять эти понятия не совсем верно с научной точки зрения, так как существует еще такое отдельное врожденное сосудистое заболевание, как синдром мраморности кожи (англ. Cutis marmorata telangiectatica congenita). Оно очень редкое (описано 100-200 случаев в мире) и малоизученное.
И это нарушение рассматривается в литературе, как одна из причин ретикулярной асфиксии. Но о нем речь в статье идти практически не будет.
Причины ретикулярной асфиксиии
Это состояние кожи довольно распространено и может затронуть любого человека независимо от возраста, пола или цвета кожи. Основные, но не единственные причины мраморной кожи:
Кожный васкулит
Это воспаление кровеносных сосудов, которое вызывает изменения в их стенках. Эти изменения проявляются как утолщение, ослабление, сужение и рубцевание. Когда изменения происходят на сосудах под поверхностью кожи, это может придать ей мраморный вид.
Системная красная волчанка
Волчанка это собирательное название многих состояний кожи, которые сопровождаются ее воспалениями. Наиболее распространенными формами являются туберкулезная (вульгарная) волчанка и системная красная волчанка (СКВ). При СКВ иммунная система организма становится гиперактивной и начинает атаковать нормальные здоровые клетки организма, а при туберкулезной
Люди с волчанкой будут иметь такие симптомы, как воспаление, отек и повреждение суставов, кожи, почек, крови, кровеносных сосудов и легких. Наиболее узнаваемым считается сыпь в форме бабочки на лице, хотя она может и не появляться. Поражение кровеносных сосудов под кожей может привести к приобретению ей мраморного вида.
Ревматоидный артрит
Это еще одна форма аутоиммунного расстройства, которое может вызвать повреждение суставов. Симптомы этого состояния могут включать лихорадку, опухание и болезненность суставов. Воспаление и утолщение суставных мышц могут привести к мраморной коже.
Другие возможные причины включают:
- Панкреатит
- Ювенильный ревматоидный артрит
- Низкое количество тромбоцитов
- Перепады температуры тела
- Пожилой возраст
- Синдром Снеддона – объединение ливедо-васкулита и системных сосудистых нарушений, таких как инсульты, из-за основной генетической причины
- Лимфома
- Различные причины, вызывающие блокировку капилляров (криоглобулинемия, артериосклероз, гиперкальцемия, инфекции и др.)
- Как редкое проявление гипертиреоза Грейвса
- Прием препаратов, обладающих таким побочным эффектом (аддерал, амантадин, бромокриптин, метилфенидат, гефитиниб и др.)
- Синдром мраморности кожи
- Синдром мраморности кожи
- Антифосфолипидный синдром
- Другие скрытые заболевания
Источник: https://osk-net.ru/mramornaja-kozha-i-syp/
Мраморная кожа у взрослых, причины
23.08.2018
Название мраморная кожа, или ливедо (от латинского «livedo» – синяк) получило состояние, при котором мелкие сосуды просвечивают сквозь кожу, образуя темные пятна.
В большинстве случаев причины развития мраморной кожи у взрослых не представляют опасности.
Но поскольку синдром мраморности указывает на наличие в организме каких-либо сбоев, определить и устранить провоцирующий его фактор необходимо не только с точки зрения эстетики.
Симптомы ливедо
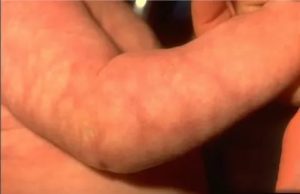
Патология мраморная кожа проявляется неравномернойокраской кожного покрова, на котором располагаются синюшные пятна разных размеров и формы.
Пятна образуются мелкими переполненными кровью венозными сосудами (так называемая пассивная гиперемия). Наиболее частые места локализации ― верхние и нижние конечности, реже ― ладони и ягодицы.
На фото хорошо виден сосудистый рисунок в виде сетки или дерева с ветвями, при расположении на руках или ногах пятна Livedo обычно симметричны.
Мраморная кожа не шелушится, не воспалена, безболезненна при пальпации. Если на нее надавить, пятно в этом месте на несколько секунд исчезает, так как в микрососуд перестает поступать кровь. Образовавшийся на коже сосудистый рисунок не изменяется долгое время, однако если не устранить причину его появления, может распространяться на близлежащие зоны.
Причины развития и формы
Факторы, которые могут вызывать синдром мраморности кожи у взрослого, разделяют на внешние (экзогенные) и внутренние (эндогенные). В зависимости от причины развития определяются виды синдрома.
К внешним факторам относится воздействие высоких или низких температур, то есть перегрев или переохлаждение тела. При этом развиваются такие формы заболевания, как Livedo reticularis a frigore и Livedo reticularis a calore. Они считаются самыми безопасными, местом локализации пятен обычно служат внутренние поверхности конечностей.
Появление мраморной кожи могут вызвать эндогенные факторы ― это заболевания, сопровождающиеся нарушениями кровотока или регуляции тонуса микрососудов крови:
- сосудистые патологии (атеросклероз, узелковый периартериит, синдром Снеддона, болезнь Рейно);
- гематологические заболевания (лимфома, криоглобулинемия, повышенная вязкость крови);
- аутоиммунные заболевания (ревматоидный артрит);
- болезни внутренних органов (воспаление поджелудочной железы, гепатиты);
- неврологические патологии (полиневрит, полинейропатия);
- болезни, вызывающие развитие фосфолипидного синдрома (васкулит, дерматомиозит, болезнь Либмана-Сакса). При этих патологиях организм продуцирует антитела, поражающие сосуды и соединительную ткань.
- инфекционные заболевание (малярия, туберкулез, сифилис);
- гормональные нарушения;
- прием препаратов с таким побочным действием (Амантадин, Гефитиниб, Бромокриптин, Аддерал, Хинидин, Метилфенидат);
- венерические болезни.
Синдром мраморной кожи, причиной которого служат заболевания, считается вторичным, а его формы носят названия Livedo racemose и Livedo lenticularis. Они считаются опасными и при отсутствии адекватного лечения могут привести к отеку тканей или образованию трудно заживающих язвочек, или даже некрозу ― омертвению лишенных нормального кровоснабжения тканей.
Лечение
Для определения причины развития Livedo, как правило, назначают биохимический анализ крови и анализ мочи. Чтобы оценить степень насыщенности крови кислородом, определяется ее газовый состав, проводится исследование ФВД (спирометрия, спирография, пневмотахография).
Терапия Livedo направлена на устранение провоцирующего фактора и нормализацию работы капилляров. Если использовать только симптоматические методы лечения ― мази, гели или лосьоны для местного применения, эффект будет временным.
Из медикаментозных препаратов обычно назначают:
- Сосудорасширяющие Вазонит, Пентоксифиллин, Пентомер.
- Препараты, снижающие свертываемость крови ― Гепарин, Варфарин.
- Комплексы витаминов Е, С, Р и кальция, уменьшающие хрупкость кровеносных сосудов.
- При наличии изъязвлений или участков некроза может быт назначен Индометацин или антимикробные средства, а также стероидные гормоны ― глюкокортикостероиды (Преднизолон, Дексаметазон, Флуметазон, Триамцинолон).
Лечение Livedo нередко требует длительного приема препаратов, видимый эффект можно наблюдать лишь через несколько месяцев лечебного курса.
В качестве дополнительных методов лечения врачи часто назначают физиотерапевтические процедуры, которые улучшают кровообращение и способствуют повышению эластичности кровеносных и лимфатических сосудов. Это солевые ванны, массажи, кислородные коктейли (синглетно-кислородная терапия). Неплохой результат дают народные методы лечения: прием отваров боярышника, имбиря, бессмертника, одуванчика.
В некоторых случаях, если медикаментозная, фито- и физиотерапия не дают ощутимых результатов, для нормализации процесса циркуляции крови и лимфы могут быть использованы аппаратные методы лечения (лазерная или магнитная терапия), а также процедуры внепочечной очистки крови (плазмафарез или гемосорбция).
Источник
Мраморная кожа у взрослых, причины Ссылка на основную публикацию
Источник: https://ltmed.ru/test_category/mramornaya-kozha-u-vzroslyh-prichiny






