Диагностика бронхиальной астмы: лабораторные и инструментальные исследования

Бронхиальная астма – диагноз клинический, то есть врач ставит его на основании прежде всего жалоб, истории заболевания и данных осмотра и внешнего исследования (пальпации, перкуссии, аускультации). Однако дополнительные методы исследования дают ценную, а в некоторых случаях определяющую диагностическую информацию, поэтому они широко применяются на практике.
Диагностика бронхиальной астмы с помощью дополнительных методов включает проведение лабораторных анализов и инструментальных исследований.
Лабораторные показатели при бронхиальной астме
Пациенту с астмой могут быть назначены следующие анализы:
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мокроты;
- анализ крови для выявления общего IgE;
- кожные пробы;
- определение в крови аллергенспецифических IgE;
- пульсоксиметрия;
- анализ крови на газы и кислотность;
- определение оксида азота в выдыхаемом воздухе.
Разумеется, не все эти тесты выполняются у каждого больного. Некоторые из них рекомендуются лишь при тяжелом состоянии, другие – при выявлении значимого аллергена и так далее.
Общий анализ крови выполняется у всех пациентов. При бронхиальной астме, как и при любом другом аллергическом заболевании, в крови отмечается увеличение количества эозинофилов (EOS) более 5% от общего количества лейкоцитов. Эозинофилия в периферической крови может возникать не только при астме.
Однако определение этого показателя в динамике (повторно) помогает оценить интенсивность аллергической реакции, определить начало обострения, эффективность лечения. В крови может определяться незначительный лейкоцитоз и увеличение скорости оседания эритроцитов, однако это необязательные признаки.
Биохимический анализ крови у больного с астмой часто никаких отклонений не выявляет. У некоторых пациентов отмечается увеличение уровня α2- и γ-глобулинов, серомукоида, сиаловых кислот, то есть неспецифических признаков воспаления.
Обязательно проводится анализ мокроты. В ней находят большое количество эозинофилов – клеток, участвующих в аллергической реакции. В норме их меньше 2% от всех обнаруженных клеток. Чувствительность этого признака высокая, то есть он обнаруживается у большинства больных с астмой, а специфичность средняя, то есть, помимо астмы, эозинофилы в мокроте встречаются и при других заболеваниях.
В мокроте нередко определяются спирали Куршмана – извитые трубочки, образующиеся из бронхиальной слизи при спазме бронхов. В них вкраплены кристаллы Шарко-Лейдена – образования, которые состоят из белка, образующегося при распаде эозинофилов. Таким образом, два этих признака говорят о снижении бронхиальной проходимости, вызванном аллергической реакцией, что часто и наблюдается при астме.
Кроме того, в мокроте оценивается наличие атипичных клеток, характерных для рака, и микобактерий туберкулеза.
Анализ крови на общий IgE показывает уровень в крови этого иммуноглобулина, который вырабатывается в ходе аллергической реакции.
Он может быть повышен при многих аллергических заболеваниях, но и нормальное его количество не исключает бронхиальную астму и другие атопические процессы.
Поэтому гораздо более информативным является определение в крови специфических IgE – антител к конкретным аллергенам.
Для анализа на специфические IgE используются так называемые панели – наборы аллергенов, с которыми реагирует кровь больного.
Тот образец, в котором содержание иммуноглобулина будет выше нормы (у взрослых это 100 ед/мл), и покажет причинно-значимый аллерген.
Используются панели шерсти и эпителия разных животных, бытовые, грибковые, пыльцевые аллергены, в некоторых случаях – аллергены лекарств и пищевые.
Для выявления аллергенов применяются и кожные пробы. Их можно проводить у детей любого возраста и у взрослых, они не менее информативны, чем определение IgE в крови.
Кожные пробы хорошо себя зарекомендовали в диагностике профессиональной астмы. Однако при этом существует риск внезапной тяжелой аллергической реакции (анафилаксии). Результаты проб могут меняться под действием антигистаминных препаратов.
Их нельзя проводить при кожной аллергии (атопическом дерматите, экземе).
Пульсоксиметрия – исследование, проводимое с помощью небольшого прибора – пульсоксиметра, который обычно надевается на палец пациента. Он определяет насыщение артериальной крови кислородом (SpO2). При снижении этого показателя менее 92% следует выполнить исследование газового состава и кислотности (рН) крови.
Снижение уровня насыщения крови кислородом свидетельствует о тяжелой дыхательной недостаточности и угрозе для жизни больного.
Определяемое при исследовании газового состава снижение парциального давления кислорода и увеличение парциального давления углекислого газа свидетельствует о необходимости искусственной вентиляции легких.
Наконец, определение оксида азота в выдыхаемом воздухе (FENO) у многих больных с астмой выявляет увеличение этого показателя выше нормы (25 ppb). Чем сильнее воспаление в дыхательных путях и больше доза аллергена, тем показатель выше. Однако такая же ситуация бывает и при других болезнях легких.
Таким образом, специальные лабораторные методы диагностики астмы – кожные пробы с аллергенами и определение в крови уровня специфических IgE.
Инструментальные методы исследования при астме
Методы функциональной диагностики бронхиальной астмы включают:
- исследование вентиляционной функции легких, то есть способности этого органа доставлять необходимое количество воздуха для газообмена;
- определение обратимости бронхиальной обструкции, то есть снижения проходимости бронхов;
- выявление гиперреактивности бронхов, то есть их склонности к спазму под действием вдыхаемых раздражителей.
Основной метод исследования при бронхиальной астме – спирометрия, или измерение дыхательных объемов и скоростей воздушных потоков. С него обычно начинается диагностический поиск еще до начала лечения больного.
Главный анализируемый показатель – ОФВ1, то есть объем форсированного выдоха за секунду. Проще говоря, это количество воздуха, которое человек способен быстро выдохнуть в течение 1 секунды. При спазме бронхов воздух выходит из дыхательных путей медленнее, чем у здорового человека, показатель ОФВ1 снижается.
Исследование функции внешнего дыхания
Если при первичной диагностике уровень ОФВ1 составляет 80% и больше от нормальных показателей, это говорит о легком течении астмы.
Показатель, равный 60 – 80% от нормы, появляется при астме средней тяжести, менее 60% – при тяжелом течении. Все эти данные применимы только к ситуации первичной диагностики до начала терапии.
В дальнейшем они отражают не тяжесть астмы, а уровень ее контроля. У людей с контролируемой астмой показатели спирометрии в пределах нормы.
Таким образом, нормальные показатели функции внешнего дыхания не исключают диагноз «бронхиальная астма». С другой стороны, снижение бронхиальной проходимости обнаруживается, например, при хронической обструктивной болезни легких (ХОБЛ).
Если обнаружено снижение бронхиальной проходимости, то важно выяснить, насколько оно обратимо. Временный характер бронхоспазма – важное отличие астмы от того же хронического бронхита и ХОБЛ.
Итак, при снижении ОФВ1 для выявления обратимости бронхиальной обструкции проводятся фармакологические тесты.
Пациенту дают препарат посредством дозированного аэрозольного ингалятора, чаще всего 400 мкг сальбутамола, и через определенное время снова проводят спирометрию.
Если показатель ОФВ1 увеличился после использования бронхолитика на 12% и больше (в абсолютных цифрах на 200 мл и больше), говорят о положительной пробе с бронходилататором.
Это означает, что сальбутамол эффективно снимает спазм бронхов у данного пациента, то есть бронхиальная обструкция у него непостоянна. Если показатель ОФВ1 увеличивается менее чем на 12%, это признак необратимого сужения бронхиального просвета, а если он уменьшается, это говорит о парадоксальном спазме бронхов в ответ на использование ингалятора.
Прирост ОФВ1 после ингаляции сальбутамола на 400 мл и больше дает практически полную уверенность в диагнозе «бронхиальная астма».
В сомнительных случаях может быть назначена пробная терапия ингаляционными глюкокортикоидами (беклометазон по 200 мкг 2 раза в день) в течение 2 месяцев или даже таблетками преднизолона (30 мг/сут) в течение 2 недель.
Если показатели бронхиальной проходимости после этого улучшаются – это говорит в пользу диагноза «бронхиальная астма».
В некоторых случаях даже при нормальных показателях ОФВ1 применение сальбутамола сопровождается приростом его величины на 12% и больше. Это говорит о скрытой бронхиальной обструкции.
В других случаях нормальной величины ОФВ1 для подтверждения гиперреактивности бронхов применяют ингаляционную пробу с метахолином. Если она будет отрицательной, это может служить причиной для исключения диагноза астмы. Во время исследования пациент вдыхает возрастающие дозы вещества, и определяется минимальная концентрация, которая вызывает снижение ОФВ1 на 20%.
Применяются и другие пробы для выявления гиперреактивности бронхов, например, с маннитолом или физической нагрузкой.
Падение ОФВ1 в результате использования этих проб на 15% и более с высокой степенью достоверности указывает на бронхиальную астму.
Проба с физической нагрузкой (бег в течение 5 – 7 минут) широко применяется для диагностики астмы у детей. Применение ингаляционных провокационных проб у них ограничено.
Еще один важнейший метод инструментальной диагностики астмы и контроля за ее лечением – пикфлоуметрия. Пикфлоуметр должен быть у каждого пациента с этим заболеванием, ведь самоконтроль – основа эффективной терапии.
С помощью этого небольшого аппарата определяют пиковую скорость выдоха (ПСВ) – максимальную скорость, с которой пациент может выдохнуть воздух. Этот показатель, так же как и ОФВ1, прямо отражает бронхиальную проходимость.
Пикфлоуметр – необходимый аппарат для каждого больного
ПСВ можно определять у больных начиная с 5-летнего возраста. При определении ПСВ делается три попытки, записывается лучший показатель.
Измеряют величину показателя утром и вечером каждого дня, а также оценивают его вариабельность – разницу между минимальным и максимальным значениями, полученными в течение дня, выраженную в процентах от максимальной величины за день и усредненную за 2 недели регулярных наблюдений.
Для людей с бронхиальной астмой характерна повышенная вариабельность показателей ПСВ – более 20% при четырех измерениях в течение дня.
Показатель ПСВ используется преимущественно у людей с уже установленным диагнозом. Он помогает держать астму под контролем. В течение наблюдений определяют максимальный лучший показатель для данного больного.
Если отмечается снижение до 50 – 75% от наилучшего результата – это говорит о развивающемся обострении и необходимости усилить интенсивность лечения.
При снижении ПСВ до 33 – 50% от лучшего для пациента результата диагностируют тяжелое обострение, а при более значительном уменьшении показателя возникает угроза жизни больного.
Определяемый дважды в день показатель ПСВ нужно записывать в дневник, который приносят на каждый прием к врачу.
В некоторых случаях проводятся дополнительные инструментальные обследования. Рентгенография легких выполняется в таких ситуациях:
- наличие эмфиземы легких или пневмоторакса;
- вероятность воспаления легких;
- обострение, несущее угрозу жизни больного;
- неэффективность лечения;
- необходимость искусственной вентиляции легких;
- неясный диагноз.
У детей младше 5 лет используется компьютерная бронхофонография – метод исследования, основанный на оценке дыхательных шумов, и позволяющий выявить снижение бронхиальной проходимости.
При необходимости дифференциальной диагностики с другими заболеваниями выполняют бронхоскопию (осмотр бронхиального дерева с помощью эндоскопа при подозрении на рак бронхов, инородное тело дыхательных путей) и компьютерную томографию органов грудной клетки.
О том, как проводится исследование функции внешнего дыхания:
Источник: https://ask-doctors.ru/diagnostika-bronxialnoj-astmy-laboratornye-i-instrumentalnye-issledovaniya/
Показатель иммуноглобулина Е при бронхиальной астме в анализе крови
Реакцией организма на внешние раздражители становится отечность слизистой, покраснения и высыпания на коже. За это отвечает иммуноглобулин Е.
Выработка данных антител в ответ на появление чужеродных клеток (в том числе бактерий, грибков) происходит в подслизистых слоях системы пищеварения, кожного покрова, миндалин, аденоидов, дыхательных путей.
Показатель иммуноглобулина Е при бронхиальной астме имеет важное значение для диагностики. Данное заболевание связано с удушьем, одышкой и кашлем, вызванными воспалением и реакцией бронхов на раздражители.
Что такое иммуноглобулин Е
Иммуноглобулин Е – это особая разновидность белков, производимых лимфоцитами В группы, которая отвечает за реакцию иммунной системы на проникновение в организм паразитов (токсоплазмы, трихинелл, аскарид) и обладает антигельминтным эффектом.
Также IgE участвуют в процессе развития воспаления при попадании в организм аллергенов.
Часто повышаются иммуноглобулины при атопическом дерматите, бронхиальной астме и крапивнице. У многих людей имеется генетическая расположенность к появлению аллергических антител, к которым и относятся иммуноглобулины IgE.
Различают раннюю и отсроченную фазу аллергии. В первой под воздействием активных веществ увеличивается проницаемость сосудистых стенок, развивается отек тканей , активизируется секреция желез, происходит раздражение нервных окончаний, сокращение мускулатуры в органах.
Под действием биологически активных веществ в область воспаления привлекаются кровяные клетки, выделяющие антивоспалительные медиаторы.
Анализ на иммуноглобулин Е
Уровень иммуноглобулина Е определяется в следующих ситуациях:
- при инфекциях, воспалениях или аллергических проявлениях;
- при первичных иммунодефицитах;
- при злокачественных опухолях;
- при симптомах бронхолегочного аспергиллеза;
- при назначении иммуно-специфической терапии. Ее можно проводить при показателях IgE 30-700 IU/ml.
При бронхиальной астме программа исследований начинается со сдачи анализов, после проведения которых определяется причина патологии и назначается правильная терапия.
Кроме общего анализа (на гемоглобин, СОЭ, содержание лейкоцитов и эритроцитов), проводятся иммунологическое и биохимическое исследования крови, анализ мокроты. При необходимости специалист назначает дополнительные обследования.
Перед сдачей анализа нельзя принимать пищу 8 часов, рекомендуется за сутки исключить из рациона жареное, жирное, алкогольные напитки.
Иммунологические исследования направлены на выявление повышения уровня IgE, что важно для дифференциации инфекционно-зависимой и аллергической формы астмы.
При этом также определяют в сыворотке крови объем иммуноглобулина и специфических антител.
Общий уровень иммуноглобулина не является основанием для постановки диагноза , потому что этот показатель может быть одинаковым у здорового и больного пациента.
Определение уровня специфического IgE осуществляется посредством кожных проб, а при высокой опасности анафилактических реакций – при помощи радиоаллергенного теста.
После определения в сыворотке крови специфических иммуноглобулинов выявляются возможные аллергены. Как правило, при этом уровень IgE превышает нормативные показатели, а Т-супрессорные лейкоциты снижены.
Иммуноглобулин Е в норме и при астме
В нормальном состоянии уровень общего иммуноглобулина Е в кровяной плазме будет низким, так как нет необходимости в выработке защитного белка при отсутствии атопических антигенов.
У детей показатель общего IgE меняется с возрастом и отличается от норм для взрослых людей. К периоду полового созревания эти цифры устанавливаются и потом не меняются. В пожилом возрасте количество защитных антител снижается – это нормальное явление.
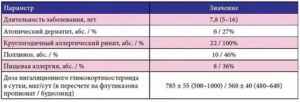
Если содержание IgE у взрослого человека — 3-423 МЕ/мл, то его уровень в норме. При бронхиальной астме эти показатели составляют 120–1200 МЕ/мл.
Но высокие показатели иммуноглобулина не являются основой для диагностических заключений, так как причин для его повышения много, например, поллиноз и аллергический ринит.
Необходимо провести углубленные исследования, чтобы точно определить, почему повышен аллерген-специфический IgE.
Роль иммуноглобулинов класса Е в развитии бронхиальной астмы
Атопическая бронхиальная астма, как и другие болезни аллергической природы, развивается при попадании в организм аллергенов (пищевых добавок, пыли, пыльцы, чужеродного белка, лекарств, химикатов и пр.).
При развитии аллергической реакции выделяются специфические иммуноглобулины. Они дают сигнал о начале воспаления.
С увеличением содержания иммуноглобулинов Е в крови повышается количество рецепторов к данным антителам на поверхности клетках, активирующих аллергические реакции.
В результате выбрасываются медиаторы воспаления, что приводит к развитию тяжелой симптоматики. У людей с тяжелой патологией бронхов намного больше рецепторов к иммуноглобулинам, чем при легкой форме или у здоровых.
Если особое внимание при лечении уделить уменьшению воздействия IgE, то можно исключить или снизить интенсивность воспаления, так как будет меньше выделяться веществ, его провоцирующих.
Также можно связать Е-молекулы в крови до их оседания на клеточных рецепторах с помощью антител, выделенных из организма животных.
Однако чужеродные белки сами могут приводить к развитию аллергических проявлений, особенно у астматиков, поэтому не всем и не всегда разрешена такая терапия.
Анти-IgE-терапия при бронхиальной астме
При астме для выявления реакции, которую вызывает иммуноглобулин, применяют клинические тестирования. При этом на поврежденную кожу наносят аллергены или вводят их подкожно. Начинает выделяться иммуноглобулин, вызывающий воспаление в области контакта.
Получить направление на диагностику можно у аллерголога, который назначит правильное лечение. Раньше терапия бронхиальной астмы проводилась путем снятия сужения бронхов с помощью бронхорасширяющих лекарств. Но у астматиков только облегчались проявления приступа, но предотвратить обострения не удавалось.
В настоящее время врачи достигли прогресса в лечении благодаря изучению природы астмы. У пациентов стало возможным предотвращать обострения и приступы.
Бронхиальную астму часто лечат высокими дозами ингаляционных глюкокортикостероидов в сочетании с бета-2-агонистами или назначают гормональные препараты в форме таблеток.
Но даже при такой усиленной терапии не всегда удается контролировать симптомы. Поэтому ученые занимаются поиском лекарств, оказывающих воздействие на причину заболевания.
При астме тяжелой степени рекомендуется анти-IgE-терапия. Пациентам вводится особое вещество — омализумаб, блокирующее активность иммуноглобулина Е. В результате у астматиков снижается количество обострений, уменьшается необходимость в системных гормонах, улучшается качество жизни.
Препарат имеет высокую эффективность, при его приеме редко появляются признаки аллергии и не выявлены опасные последствия. Назначается омализумаб детям старше 6 лет и взрослым при подтвержденной атопической природе болезни после проведения аллергопроб, выявления повышенного содержания в сыворотке крови общего иммуноглобулина.
Препарат вводят под кожу раз в 2-4 недели, дозировка выбирается, исходя из уровня IgE.
Кроме того, в зависимости от причин заболевания, назначаются следующие препараты:
- Антигистаминные лекарства. Блокируют рецепторы, реагирующие на гистамин, участвующий в развитии аллергической реакции.
- Препараты местного действия (для уменьшения внешних проявлений патологии, предотвращения осложнений) – мази и капли с противовоспалительным действием.
- Противогельминтные средства для борьбы с паразитарной инвазией.
- Стимуляторы иммунной системы, уменьшающие аллергические проявления.
Медикаменты назначаются врачом с учетом особенностей течения бронхиальной астмы, степени тяжести и причин обострений.
Из народных средств часто применяют отвар из листьев зверобоя, травы золототысячника, хвоща полевого, кукурузных рылец, соцветий ромашки, корня одуванчика и ягод шиповника.
Также можно использовать смесь порошка из яичной скорлупы с лимонным соком или сделать отвар из корней лопуха и одуванчика.
В заключение
К сожалению, полностью избавиться от астмы не удастся, однако ее можно контролировать. Следует придерживаться врачебных рекомендаций, чтобы предотвратить обострения заболевания и вести полноценную жизнь.
Чтобы контролировать состояние, нужно регулярно сдавать анализ крови для определения уровня иммуноглобулина Е.
Источник: https://bronhialnaya-astma.com/diagnostika/znachenie-pokazatelya-immunoglobulina-e-v-norme-i-pri-bronhialnoj-astme
Исследование крови на иммуноглобулины при аллергии

› Анализы
Иммуноглобулинами (ИГ) называют белки, которые вырабатывает человеческий организм вместе с лимфоцитами. Уровень этих белков может повышаться или наоборот понижаться при развитии опасных патологий, а также вследствие проявления аллергического ответа. Почему так происходит и какова норма иммуноглобулинов, рассмотрим ниже.
Анализ на иммуноглобулин
Вот уже на протяжении многих лет залогом избавления от негативной аллергической реакции является устранение провоцирующих факторов.
Однако очень важно для начала выяснить, является ли возникшая патология истинным аллергическим недугом. Для этих целей проводят количественное определение в крови общего иммуноглобулина (IgE).
Этот анализ является важнейшим во время выполнения комплексного обследования на предмет выявления аллергии.
Получив данные, аллерголог определяет наличие негативной реакции. Причем оценка состояния пациента дается не только путем оценки клинической картины, а по количеству особых антител в крови больного – уровню иммуноглобулина группы Е. Именно IgE и является ответственным за угнетение аллергического ответа.
Зачем выполнять забор биоматериала на общий иммуноглобулин IgE
Как уже говорилось выше, данное исследование является важнейшим для комплексной диагностики аллергической патологии. Когда наш организм вступает в контакт с раздражителем (антигеном), в нем происходит активация защитных функций.
Так, в крови человека появляются особые антитела – иммуноглобулины группы Е. Именно количество этих белков и определяется в ходе лабораторного исследования.
Причём после контакта с провокатором данный белок способен сохраняться в крови больного на протяжении 5-10 дней.
Механизм возникновения аллергической реакции на молекулярном уровне, активация иммуноглобулина IgE при попадании в организм чужеродного белка-аллергена
Норма иммуноглобулина Е напрямую зависит от возрастной категории и половой принадлежности человека, в частности:
- у детей норма составляет от 0 и до 15 кЕ/л;
- для подростков обоих показатель не должен превышать 90 кЕ/л;
- у взрослых и лиц преклонного возраста показатель может увеличиться до 100 кЕ/л.
При этом важно отметить, что даже если IgE находится в пределах возрастной нормы, заверить человека в отсутствии у него аллергии невозможно.
Дело в том, в 30% случаев аллергическая патология не вызывает повышение уровня ИГ класса Е.
Поэтому, если у аллерголога есть серьезные основания подозревать развитие аллергии, больному дополнительно назначается исследования на специфические иммуноглобулины к разным категориям аллергенов.
Для чего выполняется диагностика на специфические антитела
Рассматриваемый вид диагностики помогает определить реакцию организма на определенные группы компонентов. Кроме того, с помощью этого анализа удается выявить характер реакции. На примере это выглядит так:
- иммуноглобулины класса G принимают участие в процессах замедленного типа. Иными словами, реакция развивается спустя несколько часов после контакта с аллергеном;
- иммуноглобулины группы Е, в свою очередь, являются отражением мгновенных реакций. Иными словами, после контакта и до появления первой симптоматики проходит несколько минут.
Определение уровня иммуноглобулинов играет большую роль в выборе тактики лечения.
Как сдается биоматериал на диагностику
Если возникает необходимость выполнить исследование на наличие антител в организме больного к тому или иному аллергену, забор биоматериала выполняют строго из вены. Далее проводят тесты на группы провокаторов, которые подозревает врач. Набор тестов определяется исходя из следующих данных:
- когда появилась реакция организма (сезонность и прочие факторы);
- имеются ли специфические проявления.
Каждый тест относится к определенному блоку аллергенов. В свою очередь блоки объединены в группы специфических иммуноглобулинов:
Стоит отметить, что перечень, описанный выше, не полон, поскольку каждый блок включает в себя минимум от 3 и до нескольких десятков наименований. Ввиду чего аллерголог чаще дает направление на тестирование из групп специфических антигенов. Так как они наиболее вероятны.
Выполнение подобных тестов помогает установить реакции, аллергического происхождения на домашних животных и комнатные растения. Кроме того, если больной страдает пищевой аллергией, такая тактика наиболее действенная.
Как подготовиться к сдаче анализа
Подготовка к обследованию на антитела выполняется следующим образом:
- забор биоматериала выполняется натощак;
- за сутки до планируемого обследования рекомендуется исключить из рациона жирную, острую и жареную пищу;
- за двое суток важно отказаться от употребления алкогольных напитков.
Главное условие получения точных данных — соблюдение вышеописанных шагов. Другой подготовки не требуется.
Анализы на иммуноглобулины при аллергии
Исследование концентрации биоматериала, взятого у пациента, выполняется, чтобы определить повышенный уровень иммуноглобулина. В ходе лабораторного исследования на предмет аллергии определяют уровень:
- Иммуноглобулина IgE. При подозрении на атипичные реакции больному вначале может быть назначено исследование крови на ИГ класса E. Полученные данные являются основой для начала дальнейшего более детального обследования пациента, а также выбора специалистом правильной тактики лечения. В том случае, если данный показатель составляет больше 100 единиц, это свидетельствует о необходимости проведения проведение специальных дополнительных тестов для выявления провокатора развития аллергологического заболевания. Уровень IgE будет повышен в крови человека, если возникла атипичная реакция на продукты питания, бытовую химию или на средства по уходу. Кстати наиболее острую реакцию может провоцировать шерсть домашних животных или группа пищевых продуктов.
- Иммуноглобулина IgG. Эти белки являются антипаразитарными и антиинфекционными антителами, которые способны блокировать размножение грибков, вирусов и распространение инфекции. Кроме того, рассматриваемый нами тип иммуноглобулина нейтрализует токсины, вырабатываемые возбудителями. Стоит отметить, что наличие в организме повышенного уровня белков данного типа указывает на течение атипичной реакции замедленного действия. Чаще ИГ группы G сигнализирует о возникшей непереносимости на определённые продукты питания. Подобное явление наблюдается более чем у 20% населения. Проявляется ответ через несколько часов, а иногда и дней, после употребления пищи, содержащей аллерген. Также к данному типу исследования прибегают в том случае, когда анализ общего иммуноглобулина не показал превышения, однако аллерголог заподозрил развитие атипичной реакции у пациента. При этом врач берет во внимание сезонность возникшего опасного явления, зону проживания и возраст пациента.
- В некоторых случаях специалист может назначить также исследование крови на количественное определение иммуноглобулина IgA. Этот белок контролирует защитные свойства слизистых оболочек. При кожном инфицировании антитела активизируются. Если результаты приводимого исследования показали высокий иммуноглобулин, это сигнализирует не только о развитии сильной негативной реакции, но и о имеющихся проблемах в работе печени и почек, а также об интоксикации организм.
Стоит отметить, нередко аллергическая реакция проявляется кашлем после вдыхания запахов пищи. Кроме того, любая патология, имеющая хронический характер может быть обусловлена высоким содержанием иммуноглобулинов.
Ввиду чего при первом подозрении на аллергию требуется незамедлительно пройти диагностику.
Важно помнить, что аллергия – это весьма коварное заболевание, и при отсутствии своевременной помощи возможен переход болезни в хроническую форму.
Чем отличаются IgG и IgE
Увеличение уровня того или иного показателя крови можно дифференцировать:
- по клинической картине проявления патологии;
- по промежутку проявления симптоматики.
Если у человека присутствует непереносимость к некоторым продуктам питания после употребления еды из группы риска диагностируется высокий уровень IgG. При этом ярко-выраженная симптоматика формируется не сразу. Как правило, для проявления аллергической реакции требуется определенный период времени. Зачастую он занимает от 2 часов и до 3 суток.
Продукты-провокаторы, наиболее часто являющиеся причиной аллергической реакции у детей и взрослых
При таком образовании реакции симптоматика будет неопасной для жизни пациента. Чаще негативная реакция организма выражается в следующее:
- сыпь на кожном покрове;
- сбой работы пищеварительного тракта;
- нарушение нормального процесса дефекации.
Иммуноглобулин класса G по сравнению с показателем IgE имеет отрицательное значение при положительных реакциях на аллергены в ходе кожных проб.
Что касается IgE, то этот белок проявляется незамедлительно и способен вызывать опаснейшие ответные реакции в организме человека. От того, какое количество аллергена поступило в организм, зависят проявления. Они могут наблюдаться как со стороны кожного покрова, так и в отделах дыхания в виде следующей негативной симптоматики:
- появление отека на слизистой оболочке, покрывающей гортань и ротовую полость;
- возникновение сильной одышки;
- астматические приступы;
- нередко может развиться отек Квинке;
- при отсутствии неотложной помощи возможно проявление анафилактического шока.
Кроме того, во время выполнения кожных тестов результаты будут положительные. Что касается проявления негативной симптоматики, она возникает даже при потреблении продуктов с содержанием аллергена в небольшом количестве. Также реакция в данном случае будет молниеносной.
После употребления продуктов уже через несколько минут может развиться сильнейший приступ аллергии. Согласно исследованиям ВОЗ, подобная “молниеносная” реакция наблюдается у 3% жителей нашей планеты. Ее еще называют также истинной реакцией на аллергены пищевого происхождения.
Действие ИГ типа G отличается замедленной негативной реакцией организма, его повышение связано с непереносимостью лишь некоторых продуктов питания. Данный тип негативной реакции довольно трудно распознать.
В настоящее время подавляющее большинство людей подвержено так называемой замедленной аллергической реакции. При этом многие даже не догадываются об этом и понятия не имеют, как определить непереносимость к продуктам. Согласно статистическим данным, около 20% населения страдают такой формой аллергии. Иными словами, организм каждого пятого человека негативно реагирует на аллергены.
Уберечь себя от проявления опасной патологии можно, регулярно выполняя исследования. Кроме того, если у человека возник кашель, протекающий без других специфических простудных симптомов – это повод посетить аллерголога и сдать анализы на определение иммуноглобулинов. Таким образом, удастся выяснить наличие негативной реакции и определить, почему она возникает.
Исследование крови на иммуноглобулины при аллергии Ссылка на основную публикацию
в соц. сетях
Источник: https://allergy-med.ru/analizy/immunoglobuliny-e-i-g-pri-allergii
Значение показателя иммуноглобулина Е в норме и при бронхиальной астме. Иммуноглобулин е и g при аллергии
Иммуноглобулин Е – это особая разновидность белков, производимых лимфоцитами В группы, которая отвечает за реакцию иммунной системы на проникновение в организм паразитов (токсоплазмы, трихинелл, аскарид) и обладает антигельминтным эффектом.
Также IgE участвуют в процессе развития воспаления при попадании в организм аллергенов.
Часто повышаются иммуноглобулины при атопическом дерматите, бронхиальной астме и крапивнице. У многих людей имеется генетическая расположенность к появлению аллергических антител, к которым и относятся иммуноглобулины IgE.
Различают раннюю и отсроченную фазу аллергии. В первой под воздействием активных веществ увеличивается проницаемость сосудистых стенок, развивается отек тканей , активизируется секреция желез, происходит раздражение нервных окончаний, сокращение мускулатуры в органах.
Под действием биологически активных веществ в область воспаления привлекаются кровяные клетки, выделяющие антивоспалительные медиаторы.
Иммуноглобулин Е
Организм каждого человека производит специфический вид белков
Организм каждого человека производит специфический вид белков, которые называются: «иммуноглобулин Е». Структурируется он из двух легких и из двух тяжелых аминокислотных цепей.
Белки иммуноглобулина имеют возможность крепиться к вырабатывающим гистамин клеткам, в результате чего и возникают приступы аллергических реакций.
Другими словами: повышение уровня белков IgE в организме человека провоцирует развитие:
- крапивницы;
- высыпаний на почве усиленной чувствительности иммунитета;
- аллергических отеков;
- дерматита;
- бронхиальной астмы.
Помимо аллергических процессов повышение уровня данного белка может свидетельствовать о наличии кишечных паразитов, присутствии грибковой болезни легких и т.д.
Подскажите по аллергии . Детская медицина
У сына странное состояние. Почти постоянно как похолодало заложен нос, сопли. Простые сосудосуживающие не помогают, лечение тоже очень медленно действует,а утренняя заложенность и сопли не проходят вообще.
Тут еще мы взяли еще котенка (2 кота у нас с его рождения) и у него началось после общения с кошечкой: чешет нос, глаза, чихает). Я заподозрила аллергию, но по-моему тут не только кошка.
Вопрос вот в чем: на какие аллергены сдать анализ крови? Аллерголога в городе нет, но можно сдать анализ.
Как понизить иммуноглобулин Е?
В основе понижения высокого уровня сывороточного иммуноглобулина лежит устранение аллергена, который вызвал ту или иную негативную реакцию со стороны иммунной системы. Только после точного диагноза назначается медикаментозная терапия, которая может быть подкреплена народными средствами.
Лечение лекарствами
Группы препаратов напрямую зависят от выявленного источника негативных реакций:
- Антигистаминные лекарства. Подавляют работу тех рецепторов, которые реагируют на непосредственный аллерген. Наиболее эффективными препаратами являются: Супрастин, Цетиризин, Зодак, Диазолин, Клемастин, Лоратадин.
- Лекарства местного использования. Способствуют устранению внешних симптомов болезни и препятствуют осложнениям. Часто назначают мазь Бепантен, Дипросалик, Радевит, крем Эплан, Имакорт, Фенистил-гель.
- Препараты для стимулирования иммунной системы (Арбидол, Амиксин). Пациентам с Ig-зависимой аллергией иммунитет повышают посредством постепенного увеличения доз аллергенов, которые вводятся в организм. Это позволяет добиться длительного затишья аллергических проявлений.
- Средства противогельминтного действия – Пирантел, Пиперазин, Левамизол, Альбендазол.
Медикаментозное лечение подбирает врач, учитывая все особенности заболевания, его причину и тяжесть протекания.
Супрастин — антигистаминное средство
Как снизить народными средствами
Поддержать общее состояние и снизить неприятные симптомы аллергии помогут народные рецепты.
Отвар из травяного сбора
Понадобится:
- листья зверобоя – 60 г;
- трава золототысячника – 75 г;
- рыльца кукурузы – 15 г;
- хвощ полевой – 30 г;
- соцветия ромашки – 45 г;
- шиповник (ягоды) – 60 г;
- корень одуванчика – 45 г.
Отвар из трав поможет снизить иммуноглобулин Е
Все ингредиенты тщательно измельчить и перемешать. В 250 мл горячей воды настоять 15 г травяной смеси. Через 6–7 часов настой поместить на водяную баню и довести до кипения. Спустя не менее 4 часов, процедить и употреблять по трети стакана перед каждым приёмом еды. Длительность лечения 3–5 месяцев.
Яичная скорлупа и лимонный сок
Скорлупу нескольких варёных яиц очистить от плёнки и измельчить в порошкообразную массу. Принимать по 1 ч.л. (2–3 раза в сутки), предварительно сбрызнув несколькими каплями свежего сока лимо н а. Курс лечения – от 1 месяца.
Измельченная яичная скорлупа хорошо устраняет симптомы аллергии
Одуванчик и лопух
Измельчить корни одуванчика и лопуха (взятых в равных долях). Отобрать 2 ст. л. растительного сбора и залить 600 мл воды, настоять 12 часов. Прокипятить жидкость в течение 7–10 минут, оставить на 15 минут и процедить. Отвар принимать по 100 мл 4–5 раз в день. Лечение длиться не меньше месяца.
Отвар из одуванчика и лопуха понижает иммуноглобулин Е
Используя рецепты народной медицины для понижения иммуноглобулинов Е, важно помнить, что это должно быть согласовано с лечащим врачом. Альтернативные методы — вспомогательное звено в комплексном медикаментозном лечении аллергии, которое нужно применять осторожно.
Нормы показателей у взрослых и детей
В нормальном состоянии концентрация общего иммуноглобулина Е в плазме крови очень маленькая. Это объясняется тем, что при отсутствии атопических антигенов защитный белок почти не вырабатывается.
При измерении количества сывороточного иммуноглобулина принято брать международную единицу на миллилитр (МЕ/мл).
Норма общего igE у детей динамично изменяется с возрастом и может отличаться от показателей взрослого человека.
Таблица «Нормальное количество антител класса Е в плазме крови у ребёнка и взрослого»
| Возраст | Норма IgE общего, МЕ/мл |
| От рождения и до года жизни | 0–29 |
| 1–2 года | 0–49 |
| 2–3 года | 0–45 |
| 3–9 лет | 0–53 |
| С 9 до 15 лет | 0–200 |
| Взрослые | 0–100 |
Начиная с первого дня жизни и до 15 лет, показатель IgE постепенно возрастает. Ближе к половому созреванию значения окончательно устанавливаются и с годами не меняются. Уменьшение количества защитных антител класса Е в пожилом возрасте является нормой.
Повышенный иммуноглобулин Е – что это значит?
В случае проникновения в организм аллергенных антиген уровень IgE резко повышается.
Это может говорить о следующих состояниях:
- Атопические патологии – дерматит, бронхиальная астма, ринит, аллергическая гастроэнтеропатия.
- Анафилактические заболевания – крапивница (ангионевротический отёк), анафилаксия системного характера.
Провоцирующими факторами подобных проявлений могут быть:
- пыль;
- пищевые добавки;
- чужеродный белок;
- пыльца;
- медикаменты;
- производные металлов;
- вещества химического происхождения.
Уровень IgE может повышать пыльца растений
Увеличение общего иммуноглобулина Е возможно и по причине дефектов Т-лимфоцитов (отвечают за силу и продолжительность иммунного ответа).
В таком случае, если повышен IgE, это свидетельство:
- гипериммуноглобулинемии;
- дефицита селективного белка IgA;
- тимусной аплазии;
- миеломы (неконтролируемого роста) белков IgE;
- врождённого иммунодефицита (тромбоцитопении, экземы).
Ещё одной причиной повышенного количества суммарных иммуноглобулинов выступает конфликт клеток донора и хозяина после трансплантации тканей. В таком случае пересаженные клетки воспринимают новый организм как угрозу и атакуют его (обычно страдает кожа, слизистые оболочки, пищеварительная система).
Таблица «Показатели общего IgE в момент патологических изменений в организме»
| антител класса Е, МЕ/мл | Расшифровка (когда бывают такие показатели) |
| 120–1200 | При астме |
| 120–1000 | При аллергическом рините |
| 1000–14000 | При гипериммуноглобулинемии |
| Свыше 15000 | При IgE-миеломе |
| 80–14000 | При кожной аллергии (атопический дерматит) |
Источник: https://bolezn.info/allergiya/znachenie-pokazatelya-immunoglobulina-e-v-norme-i-pri-bronhialnoj-astme-immunoglobulin-e-i-g-pri-allergii.html






