У малыша на ножке появилось шершавое пятнышко — красные шершавые пятна

Токсическая эритема — красные пятна на теле новорожденного ребенка. Сыпь быстро проходит, не наносит ущерб здоровью младенца.
Распространенные причины возникновения пятен на ногах у детей раннего и дошкольного возраста — инфекции и аллергодерматозы.
В развитых странах с каждым годом меньше регистрируется случаев заболеваний инфекционной этиологии, одновременно возрастает аллергизация детского населения.
Причины появления красных сухих пятен на ногах у ребенка и волдырей на фоне гиперемированной кожи:
- Дерматозы (крапивницы, токсидермии, атопический и аллергический дерматит, экземы).
- Инфекционные заболевания (ветрянка, корь, краснуха, скарлатина, розовый лишай, стрептодермия).
- Опрелости, потница.
- Паразитарные заболевания.
- Укусы насекомых, клещей.
- Грибковые поражения кожи.
- Гормональные нарушения.
- Патологии внутренних органов.
- Системная красная волчанка.
- Псориаз (чешуйчатый лишай).
Если родители заметили у ребенка на ноге красное шершавое пятно, то чаще всего рассматривают две причины — лишай и аллергия. Возможно их сочетание, ведь аллергический компонент присутствует в случае многих заболеваний.
Люди по-разному реагируют на одни и те же инфекционные агенты, химические соединения или физические явления.
Локальное воспаление, появление пятен на коже наиболее характерно для детей, которые получили от родителей генетическую предрасположенность к такой ответной реакции на действие внутренних и внешних факторов.
Шершавые пятна на теле у ребенка: как лечить сухие красные или розовые высыпания на коже?
Причины возникновения сухих пятен и шершавости на коже малыша – когда бить тревогу?
Одна из самых частых причин для обращения молодой мамы к педиатру – это появление шершавых сухих пятен на детской коже. Наиболее распространена эта проблема у младенцев – практически в 100% случаев. Однако, чаще всего проблема быстро и легко решается.
Что может скрываться под шелушением детской кожи, и как его не допустить?
Предлагаем ознакомиться Как сделать кожу рук мягкой
Любое проявление сухих «шершавостей» на детской коже – это признак какого-либо нарушения в работе организма.
Преимущественно, эти нарушения вызваны неграмотным уходом за малышом, но бывают более серьезные причины, найти которые самостоятельно просто не представляется возможным.
- Адаптация. После уютного пребывания в мамином животике кроха попадает в холодный «жестокий» мир, к условиям которого еще нужно приспособиться. Его нежная кожа соприкасается с холодным/теплым воздухом, грубой одеждой, косметическими средствами, жесткой водой, с подгузниками и пр. Естественная реакция кожи на такие раздражители – высыпания разного рода. Если кроха спокоен и здоров, не капризен, а покраснений и припухлостей нет, то сильных поводов для беспокойства, скорее всего, нет.
- Слишком сухой воздух в детской. На заметку маме: влажность воздуха должна составлять от 55-ти и до 70%. Можно в период младенчества пользоваться специальным прибором, гидрометром. Особенно важно регулировать уровень влажности в детской в зимний период, когда высушенный отоплением воздух отражается на здоровье малыша шелушением кожи, нарушением сна, восприимчивостью слизистых носоглотки к атакующим извне вирусам.
- Неграмотный уход за кожей. Например, использование марганцовки при купании, мыла или шампуней/пенок, не подходящих для детской кожи. А также применение косметических средств (кремов и тальков, влажных салфеток и пр.), которые способны вызвать сухость кожи.
- Природные факторы. Избыток солнечных лучей — или мороз и обветривание кожи.
- Опрелости. В этом случае шелушащиеся участки кожи имеют красный оттенок и четкие края. Иногда кожа даже мокнет и облезает. Как правило, если все зашло так далеко, значит, проблему мама просто запустила. Выход: чаще менять памперсы, устраивать воздушные ванны, купать с отварами трав в кипяченой воде и использовать специальные средства для лечения.
- Экссудативный диатез. Эта причина обычно проявляется на лице и возле темечка, а в запущенном состоянии – и по всему телу. Симптоматика проста и узнаваема: красные пятна с наличием белых чешуек и пузырьков. Проблема появляется вследствие нарушений в питании мамы (прим. – при грудн/вскармливании) либо малыша (если он – «искусственник»).
- Аллергический диатез. С этой напастью знакомы 15% малышей на 1-м году жизни. Сначала такие высыпания проявляются на личике, потом переходят на все тело. Аллергия может проявить себя зудом кожи и беспокойством крохи.
- Контактный дерматит. Схема возникновения этой причины тоже проста: грубые шершавости появляются на ступнях или руках в сопровождении жжения и боли вследствие воздействия мыла или трения, химических продуктов и пр.
- Экзема. Более тяжелый вариант дерматита. Высыпают такие пятна обычно на щеках и на лбу в виде разнокалиберных красных пятен с нечеткими границами. Лечат экзему теми же методами, что и дерматит.
- Глисты. Да-да, бывают проблемы с кожей и из-за них. И не только с кожей. Основные признаки: плохой сон, скрип зубов по ночам, отсутствие аппетита, постоянная усталость, боль возле пупка, а также шершавые пятнышки и болячки.
- Лишай. Он может возникнуть после отдыха в общественном месте (баня, пляж, бассейн и пр.) от контакта с посторонними животными или зараженными людьми, в зависимости от своего вида (отрубевидный, разноцветный). Пятна розовые только поначалу, потом же становятся коричневыми и желтыми, проявляясь по всему телу.
- Розовый лишай. Не так уж часто встречающееся заболевание. Проявляется от потливости в жару или после переохлаждения зимой. Помимо, розовых пятен (могут чесаться) по всему телу, могут сопровождаться суставной болью, ознобом и температурой.
- Псориаз. Незаразное и наследственное заболевание, течение которого ухудшается по мере взросления. Шелушащиеся пятна имеют разные формы, а встретиться могут на голове и любых конечностях.
- Болезнь Лайма. Эта неприятность случается после укуса клеща. Проявляется сначала жжением и покраснением. Требует лечения антибиотиками.
Для мамы сухие пятна на коже ее чада – повод насторожиться. Самолечением, конечно, заниматься не следует, визит к детскому дерматологу и получение его рекомендаций – основной шаг. Специалист сделает соскоб и, после получения результатов анализа, назначит лечение в соответствии с диагнозом.
Например, антигистаминные препараты, специальные витаминные комплексы, повышающие иммунитет, противоглистные средства и пр.
Желание мамы – избавить кроху от непонятных шелушений — понятно, но нужно запомнить, чего делать нельзя категорически:
- Применять мази или крема, созданные на основе гормональных препаратов. Такие средства дают быстрый эффект, но саму причину не лечат. Кроме того, данные средства сами по себе могут причинить вред здоровью ребенка, а на фоне мнимого улучшения будет упущено время для лечения самой причины.
- Сковыривать корочки (при их наличии) на подобных пятнах.
- Давать лекарственные средства от аллергии и прочих заболеваний при условии невыясненного диагноза.
- Оценить состояние малыша – нет ли сопутствующих симптомов, нет ли явных причин для появления таких пятен.
- Исключить все возможные аллергены и устранить все возможные внешние причины появления пятен.
- Убрать мягкие игрушки из комнаты, аллергичные продукты из рациона.
- Использовать средства, которые допустимы для лечения сухости детской кожи и различных кожных проявлений. Например, обычный детский увлажняющий крем или бепантен.
Предлагаем ознакомиться Как выглядит аллергия вокруг рта
Всем знакома известная истина о том, что предупредить болезнь всегда легче, чем потом долго и дорого лечиться.
Сухость кожи и появление шелушащихся пятен – не исключение, и нужно подумать о мерах профилактики заранее.
- Исключить вредные привычки.
- Тщательно следить за своим рационом и режимом дня.
- Регулярно гулять (это укрепляет иммунитет и мамы, и плода).
- Соблюдать диету при кормлении грудью.
- Использовать только высококачественные смеси известных производителей.
Для малыша:
- Убрать из детской комнаты все предметы, собирающие пыль, включая балдахин над кроваткой.
- Ограничить все возможные контакты крохи с домашними питомцами.
- Влажная уборка – ежедневно.
- Поддерживать нужный уровень влажности в помещении (например, купив увлажнитель воздуха) и регулярно его проветривать.
- Купать малыша в воде 37-38 градусов, без использования мыла (оно сушит кожу). Можно использовать отвары трав (по рекомендации врача) или специальные увлажняющие детские средства.
- Использовать детский крем (либо бепантен) перед прогулкой и после водных процедур. Детскую косметику, при склонности кожи ребенка к появлению сухости или аллергии, следует заменить на оливковое стерилизованное масло.
- Убрать всю синтетику из детского шкафа: белье и одежда – только из х/б ткани, чистой и проглаженной.
- Выбрать щадящий стиральный порошок для стирки вещей малыша либо использовать хозяйственное/детское мыло. У многих карапузов кожные проблемы исчезают сразу после того, как мамы переходят с порошков на мыло. Тщательно прополаскивать белье после стирки.
- Не пересушивать воздух кондиционерами и дополнительными приборами отопления.
- Своевременно менять малышу памперсы и подмывать после каждого «похода» в туалет.
- Чаще устраивать воздушные ванны крохе – тело должно дышать, а организм закаляться.
- Не укутывать ребенка в «сто одежек» в квартире (да и на улице тоже одевать малыша по погоде).
И не надо паниковать. В большинстве случаев данная проблема легко решается через соблюдение правил по уходу за карапузом и с помощью Бепантена.
Причины
Причинами появления шершавых пятен на коже у ребенка могут быть следующие заболевания:
- экссудативный диатез;
- аллергический диатез;
- контактный дерматит;
- экзема;
- лишаи.
Каждое из заболеваний имеет свои характерные симптомы. Экзема, контактный дерматит, аллергический и экссудативный диатез имеют аллергическую этиологию. Лишаи относятся к инфекционным дерматозам.
Появившееся шершавое пятно на коже у ребенка может быть причиной развития экссудативного диатеза. Сначала изменения наблюдаются на коже головы. На темечке образуются себорейные чешуйки, которые носят название гнейс.
Затем на теле начинают появляться опрелости, плохо поддающиеся лечению. На щеках ребенка образуются красные, шершавые участки.
Источник: https://almspblo.ru/zabolevaniya/u-rebenka-na-noge-shershavoe-pyatno.html
Шершавые пятна на теле у ребенка: как лечить сухие красные или розовые высыпания на коже?
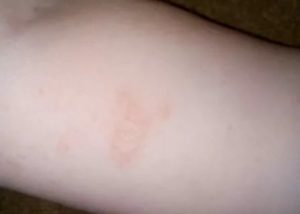
Красные сухие пятна у ребенка на различных частях тела могут напугать любого родителя.
Педиатры считают, что в большинстве случаев для беспокойства нет повода, поскольку шелушащиеся участки кожи зачастую не являются признаком патологии и легко устраняются без последствий для детского здоровья.
Несмотря на это, при появлении у новорожденного младенца или ребенка старшего возраста на бедрах, ягодицах, лице, голове, руках или ногах шероховатых красных или бесцветных шершавых пятен нужно немедленно показать малыша врачу.
Диатез (экссудативный и аллергический) у ребенка
У новорожденных детей и грудничков шелушащиеся участки кожи на лице, животике, попе, спинке, ручках и ножках зачастую появляются из-за диатеза. Вопреки распространенному ошибочному мнению такое явление не относится к заболеваниям.
Это не что иное, как аномалия конституции. В педиатрии под этим термином подразумевается наследственная предрасположенность организма к появлению определенных патологических реакций или заболеваний.
В таблице указана характеристика видов данного явления.
| Вид диатеза | Причины возникновения | Симптомы |
| Экссудативный |
| Сначала пятна появляются на голове в виде себорейных чешуек – гнейса. После этого на теле начинают возникать опрелости, которые очень плохо поддаются лечению. Затем на щеках малыша образуются красные пятнышки с шершавой поверхностью. |
| Аллергический |
| Шелушащиеся красноватые участки кожи появляются у ребенка на лице (на щечках, над губой, на лбу), руках, ногах, животе, спине, попе. |
Красные пятна: раздражение кожи (дерматит) и экзема
Причиной появления этой проблемы у годовалых малышей и детей старшего возраста также могут стать дерматит и более тяжелая его форма – экзема. При этом шелушащиеся участки кожи могут появиться у малыша на лбу, щеках, над губой, на локтях, коленках, стопах, запястьях. Подробная характеристика этих видов дерматологических заболеваний содержится в таблице.
| Кожные поражения | Причины появления | Симптомы |
| Дерматит | Экзогенные:
Эндогенные:
| Сухие круглые пятна с четкими границами, которые сразу после появления краснеют, зудят и болят. Чаще всего они бывают на кистях рук, но нередко поражают подошвы ног, если ребенок ходит босиком. |
| Экзема |
| Сухие краснеющие высыпания имеют расплывчатые границы и чаще всего поражают лоб, область над губой, щеки. При усугублении ситуации пятна, которые зудят и чешутся, начинают распространяться на локти, колени, ступни и другие участки. |
Лишаи разных видов
Белые, розовые или красные пятна с сухой корочкой на теле у ребенка могут оказаться лишаем. Они бывают отрубевидными, розовыми, чешуйчатыми, белыми. Виды этого кожного заболевания различаются причинами появлениями, тяжестью протекания, а также цветом, формой и размером. Ниже размещены подробные описания каждой разновидности лишая с фото.
Отрубевидный лишай
Развитие этого заболевания провоцируют дрожжеподобные грибы. Факторы, влияющие на появление данного вида лишая:
- пребывание в странах с жарким климатом (отсюда другое название болезни – «солнечный грибок»);
- близкое, тесное и длительное общение с зараженным человеком;
- ослабление иммунитета;
- чрезмерное использование антибактериальных средств ухода за кожей;
- повышенная потливость;
- нарушение работы эндокринной системы.
У ребенка на туловище появляются сухие пятна, структура которых напоминает отруби. Как правило, мелкие пятнышки с четкими очертаниями локализуются в верхней части тела: на плечах, шее, локтях, груди, подмышках, спине и животе. Зачастую они темные, красновато-коричневого оттенка. Пораженные участки не загорают, поэтому на фоне загоревшей здоровой кожи они выглядят светлыми.
Розовый лишай
Возбудитель этого инфекционно-аллергического кожного заболевания в настоящее время неизвестен. Заражению им чаще всего подвержены дети старше 10 лет. Благоприятными условиями для появления розового лишая, который не относится к заразным болезням, считаются инфекции и снижение защитных сил организма.
Заболевание начинается с появления у ребенка так называемой материнской бляшки – единичного узелкового образования розоватого оттенка. Верхушечная часть папулы, диаметр которой достигает 2 см и более, со временем становится желтой. Приобретая шершавую поверхность, она начинает шелушиться.
Обычно через 2–3 дня после появления первого узелка на туловище, руках и ногах ребенка возникают множественные 0,5-1-сантиметровые розовые пятнышки овальной формы. Затем в центре пятен появляются едва различимые чешуйки-складки. Этот вид лишая не требует специфического лечения и проходит самостоятельно в течение месяца.
Чешуйчатый (псориаз)
Таким хроническим неинфекционным заболеванием предположительно аутоиммунного происхождения малыши младшего возраста болеют очень редко. Заражению больше всего подвержены дети старше 15 лет. Для болезни характерно образование красных выпуклых пятен с сухой поверхностью, которые, сливаясь, образуют обширные участки кожных элементов – псориатические бляшки.
Избыточное разрастание в них кератиноцитов эпидермиса, а также макрофагиальная и лимфоцитарная инфильтрация кожи приводят к утолщению пораженных участков кожных покровов. В результате этого они начинают возвышаться над поверхностью здорового эпидермиса и приобретают светлый, серый или серебристый оттенок.
Изначально псориаз, как правило, поражает те участки туловища, которые часто подвергаются трению и сдавливанию – разгибательную поверхность локтевых, коленных и ягодичных сгибов.
Болезнь может также распространяться на ладони, волосистую область головы, ступни, наружные половые органы.
Нередки случаи, когда заболевание поражает ногтевые пластины на ногах и руках (псориатическая ониходистрофия).
Белый лишай
В группу риска заражения этим видом кожного заболевания входят:
- обладатели темного цвета кожи;
- лица, страдающие аллергией и аутоиммунными патологиями;
- дети до 10 лет, включая новорожденных младенцев;
- подростки, находящиеся в пубертатном периоде.
Для заболевания характерно появление депигментированных участков кожи на боковой поверхности плеч, рук, бедер, а также в зоне вокруг глаз, рта, ушей, носа, анального отверстия. Чаще всего белые слущивающиеся пятна, размер которых достигает 4 см и более, у детей возникают летом и весной. В большинстве случаев простой лишай не требуется лечить, со временем он проходит самостоятельно.
Шершавые болячки – признак глистной инвазии
Дети входят в основную группу риска заражения паразитарными инфекциями. Интоксикация детского организма продуктами жизнедеятельности паразитов, помимо прочих симптомов, нередко проявляется в виде поражения эпидермиса элементами с шероховатой поверхностью. Кроме пятен на коже определить, что во внутренних органах ребенка поселились глисты, можно по ряду других признаков:
- ухудшению или полной потере аппетита;
- снижению массы тела;
- быстрой утомляемости;
- слабости;
- болезненным ощущениям в области пупка.
В запущенных формах заболевание у детей сопровождается кашлем, симптомами бронхита и аллергии. Паразитарные инфекции чаще всего развиваются из-за несоблюдения элементарных правил гигиены, употребления грязных продуктов, близкого контакта с домашними или уличными животными, не прошедшими антигельминтную обработку.
Розеола розовая
Это инфекционное заболевание, возбудители которого принадлежат к группе вирусов герпеса человека 6 и 7 типа, преимущественно диагностируется у малышей младше 2-летнего возраста. Болезнь передается воздушно-капельным способом. Пик заболеваемости приходится на весну и начало летнего сезона.
После нормализации температуры тела в течение суток на туловище у ребенка появляются мелкие высыпания розоватого оттенка. При этом малыш не испытывает болезненных ощущений. Он по-прежнему активен. В большинстве случаев сыпь проходит самостоятельно через 4–7 дней.
Чем лечить и когда без врача не обойтись?
Лечение в каждом случае носит строго индивидуальный характер и зависит от причины, вызвавшей появление у ребенка пятен на коже. Для избавления от одних высыпаний достаточно скорректировать питание, заменить средства личной гигиены и устранить аллергенный фактор, для устранения других может понадобиться длительное использование сильнодействующих препаратов.
Известный детский врач Е. О. Комаровский, пользующийся заслуженным авторитетом среди коллег-педиатров, при обнаружении у малыша на теле сухих пятен категорически не рекомендует родителям заниматься самолечением.
Безотлагательного визита к врачу требуют случаи, когда помимо кожных высыпаний имеются следующие симптомы:
- боль в груди;
- обморочное и бредовое состояние;
- нарушение дыхания;
- повышение температуры тела до высоких отметок, которую невозможно сбить самостоятельно;
- насморк;
- признаки анафилактического шока.
Источник: https://www.deti34.ru/simptomy/kozha/shershavoe-pyatno-na-kozhe-u-rebenka.html
Пятна на ногах у ребенка: возможные причины, диагностика и методы лечения
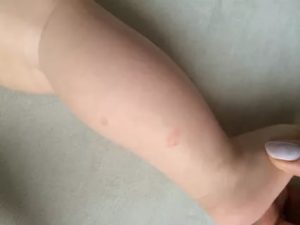
Возникновение пятен на ногах у ребенка говорит о развитии в организме патологического процесса. Определить, какое именно заболевание стало причиной характерных проявлений, может только специалист. Единственное, чем может помочь родитель, – как можно быстрее показать свое чадо педиатру.
Почему появляются пятна на ногах у ребенка?
У детей слабая иммунная система. Даже незначительное воздействие негативных факторов быстро создает почву для развития патологического процесса. Подавляющее большинство заболеваний отличаются характерными симптомами, которые проявляются в зависимости от того, какой орган или система повреждены от возбудителя заболевания.
Пятна на ногах у ребенка (фото представлены в статье) могут появиться как под воздействием внешних раздражителей, так и внутренних. И те, и другие при несвоевременном принятии мер могут грозить развитием тяжелых заболеваний.
Внешние факторы, вызывающие появление пятен:
- Опрелости.
- Укусы жалящих и кровососущих насекомых.
- Аллергическая реакция на материал для одежды, игрушек, косметические средства и другие внешние раздражители.
Внутренние факторы:
- Заболевания инфекционного генезиса.
- Дерматологические грибковые заболевания.
- Паразитарные инвазии.
- Патологии внутренних органов или систем.
- Аллергическая реакция на внутренние раздражители.
Ненадлежащая гигиена
Молодые мамы по неопытности часто выполняют гигиенические процедуры ненадлежащим образом. Кожа маленьких детей очень тонкая и нежная.
Верхний слой эпидермиса обладает хорошей проницаемостью, но его защитные функции развиты слабо.
В результате трения о подгузник, одежду, под действием остатков мочи (при плохой гигиене) в кожу проникают патогенные микроорганизмы, генерирующие воспалительные процессы.
Одна из самых распространенных причин появления у ребенка пятен на ногах и попе – пеленочный дерматит. Заболевание поражает каждого второго малыша, причем дети на искусственном вскармливании, со склонностью к аллергии более ему подвержены. Для дерматита характерны красные пятна на ягодицах и бедрах с небольшой отечностью. При прикосновении к пораженным участкам малыш начинает плакать.
Еще одной причиной возникновения пятен являются опрелости. Инфекционное воспаление кожи возникает вследствие продолжительного контакта с испражнениями, мочой, потом. К благоприятным факторам для развития воспаления относятся редкая смена подгузников и чрезмерное укутывание.
Пятна на руках и ногах у ребенка – признак аллергии
Кожа малыша очень чувствительная и моментально реагирует на различные внешние и внутренние раздражители. Аллергия у детей – это реакция неокрепшей иммунной системы на воздействие аллергена.
- Крапивница – заболевание аллергической природы, отличающееся развитием сыпи. При крапивнице у детей внезапно появляются зудящие пятна с ободком матовых оттенков по всему телу. Кожные изменения могут сопровождаться высокой температурой, головной болью.
- Атопический дерматит – аллергическое заболевание кожи. Патология бывает острой и хронической. Острая характеризуется появлением у ребенка шершавых пятен на ногах, в области ягодиц, руках, на коже лица. Эритемы имеют ярко-розовый цвет, впоследствии на их месте возникают везикулы с образованием корочек.
Дерматологические заболевания
Наряду с аллергическими воспалительными процессами причиной появления на коже ребенка пятен являются грибковые заболевания кожи (микозы). Возбудитель заболевания – патогенные микроскопические грибы, которые поражают гладкую кожу, а также волосы и ногти. По статистике, из всех дерматологических заболевании около 40 % составляют микозы.
Значительная часть заболевших – дети. Опасность недугов в том, что они оказывают токсическое и сенсибилизирующее воздействие на слабый детский организм, что приводит к ослаблению иммунной системы и отягощению хронических патологий.
Наиболее распространенными заболеваниями, при которых характерно появление на коже пятен, являются следующие:
- Опоясывающий лишай – инфекционный дерматоз, сопровождающийся сыпью, зудом, нарушением пигментации. В первые дни образуется красная сыпь с пузырьками. Через несколько дней они мутнеют и подсыхают, оставляя у ребенка белые пятна на ногах.
- Разноцветный лишай – наиболее распространенное грибковое заболевание кожи. Разновидность кератомикоза характеризуется розово-коричневыми пятнами. Распространению грибка способствует повышенное потоотделение. Заболевание склонно к рецидивам и избавиться от него полностью невозможно, т. к. возбудитель поражает устья фолликул.
- Медикаментозный дерматит – воспаление кожи, возникающее при применении какого-то лекарственного средства. Заболевание характеризуется появлением у ребенка красных шершавых пятен на ногах, руках и других частях тела. Детский организм очень чувствителен к медикаментам, поэтому их применение должно осуществляться под контролем педиатра.
После перенесенного заболевания у детей не возникает к нему иммунитет, а потому риск повторного заражения очень высок.
Вирусные и бактериальные инфекции
Защитные функции у детей развиты слабо. Организм ребенка подвергается нападению не только патогенных грибов, но и бактерий, а также вирусов. Последние поражают организм в целом, поэтому заболевания сопровождаются кроме сыпи и другими более опасными проявлениями. В детском возрасте наиболее часто диагностируются следующие заболевания:
- Ветряная оспа – инфекционное заболевание, вызванное вирусом Varicella Zoster. Ветрянка считается наиболее распространенной детской инфекцией. Характерным признаком заболевания являются высыпания, которые могут возникнуть в любом месте. Изначально сыпь проявляется в виде красных пятнышек, которые впоследствии прогрессируют в папулы.
- Краснуха – вирусное заболевание, характеризующаяся интоксикацией и проявляющимися на ее фоне высыпаниями. Сначала сыпь возникает на лице и шее. Через сутки появляются у ребенка розовые пятна на ногах и других местах, кроме ладоней и стоп. Чаще всего высыпаниям предшествует кожный зуд.
- Рожа – инфекционное заболеванием, возбудителем которого является стрептококк. Рожистое воспаление характеризуется очаговым покраснением кожи, которое исчезает при надавливании. У детей заболевание чаще диагностируется в раннем возрасте. Лечение малышей осуществляется исключительно в стационаре.
Укусы насекомых
При укусах жалящих или кровососущих насекомых в кожу со слюной попадают яд или активные ферменты, обладающие противосвертывающим, токсическим действием. Появление у ребенка красных пятен на ногах или в других местах после укуса – это проявление гиперчувствительности к компонентам веществ, попадающих при контакте с членистоногими.
При укусах шмелей, шершней, пчел, ос или муравьев в большинстве случаем возникают острые реакции, особенно если контакт возникает впервые. В яде жалящих насекомых содержится большое количество белков и других органических веществ, которые способствуют развитию нежелательных реакций.
При укусах комаров, клопов, слепней, блох в кожу со слюной попадают токсические активные элементы, которые вызывают гиперчувствительность. Негативная реакция может возникнуть не только на укус, но и при любом контакте с продуктами жизнедеятельности членистоногих.
Распространенная сыпь при укусах часто сопровождается зудом, небольшой припухлостью, иногда болезненностью в месте контакта (обычно от укусов пчел и ос).
Заболевания сосудов и крови
Еще одной причиной того, что у ребенка появились пятна на ногах, могут быть нарушения системы гемостаза. Сыпь появляется вследствие кровоизлияний или кровотечений при сбоях в работе тромбоцитарного, плазменного или сосудистого звена системы кроветворения. У маленьких пациентов наиболее распространенными являются следующие патологические состояния:
- Геморрагический васкулит или капилляротоксикоз – воспаление мелких сосудов (артериолы, венулы, капилляры) небактериального происхождения. Заболевание характеризуется мелкими геморрагическими пятнами, которые не исчезают при надавливании. Чаще всего сыпь появляется на ягодицах, бедрах, голени, значительно реже на руках и туловище. При хроническом рецидивирующем течении возникают шелушения. Появляются шершавые пятна на ногах у ребенка.
- Тромбоцитопеническая пурпура – гематологическая патология, отличающаяся недостатком в крови тромбоцитов, сопровождающаяся кровоточивостью. Высыпания бываю разными – от небольших точечных пятнышек темно-красного цвета до крупных багрово-синих кровоподтеков. У детей заболевание развивается остро и тяжело, часто переходит в хроническую форму.
- Диссеминированное внутрисосудистое свертывание – нарушение гемостаза, характеризующееся образованием тромбов в микроциркулирующей сети. При умеренном течении наблюдается сыпь сливового оттенка. ДВС-синдром опасен для жизни из-за высокой вероятности возникновения обширных кровотечений.
Паразитарные инвазии
Гельминтозы – паразитарные заболевания, вызванные гельминтами. Среди всех заразившихся на долю детей приходится около 85 % случаев. Паразитарные инвазии часто путают с другими заболеваниями инфекционной и неинфекционной этиологии, что мешает своевременной терапии и способствует хронизации патологии.
Острые гельминтозы характеризуются появлением у ребенка пятен на ногах, в области локтевого сгиба по типу крапивницы. Также к типичным симптомам относят неустойчивый стул, тошноту, боли в животе.
Паразитарные черви ослабляют иммунную систему, способствуют развитию аллергической реакции (дерматоз, экзема). Пораженный организм в борьбе с инфекцией вырабатывает большое число защитных клеток, возникает воспалительный процесс, который проявляется в виде аллергической реакции.
Наиболее часто диагностируемые гельминтозы у детей:
- Энтеробиоз.
- Аскаридоз.
- Анкилостомидоз.
- Описторхоз.
- Эхинококкоз.
- Стронгилоидоз.
Как проводится диагностика?
Определить причину красных пятен на руках и ногах у ребенка может только педиатр. Также может понадобиться заключение дерматолога, аллерголога и инфекциониста.
Диагностика проводится по следующей схеме:
- Сбор анамнеза. Врач уточняет, когда возникли пятна, менялся ли их цвет, форма. Для постановки диагноза также важно выяснить характер сопутствующих симптомов, наличие хронических патологий, предшествовал ли возникновению эритем прием лекарственных препаратов.
- Во время внешнего осмотра оценивается локализация, распространенность, цвет, структура, размеры и характер пятен. Также педиатр оценивает общее состояние ребенка.
Для подтверждения предварительного диагноза назначаются различные лабораторные анализы:
- Клинический анализ крови позволяет оценить общее состояние организма. Показатели СОЭ и лейкоцитов дают возможность судить о характере патологического процесса.
- Биохимия крови.
- ИФА на иммуноглобулины G и Е выявляет склонность организма к аллергии.
- Анализ крови на маркеры паразитов.
- Анализ мочи (общий). Исследование физико-химических характеристик мочи позволяет оценить функции внутренних органов.
- Гистологическое исследование кожи.
В случае необходимости назначается инструментальное обследование:
- Дерматоскопия позволяет оценить пораженный участок кожи.
- Флуоресцентная микроскопия.
- Трансиллюминация.
- Граттаж.
- Диаскопия.
По результатам исследований ставится заключение и назначается лечение.
Методы терапии
В основе лечения лежит устранение возбудителя заболевания, симптомами которого являются красные пятна на ногах у ребенка. Наиболее эффективным методом терапии считается применение лекарственных препаратов. Они подбираются индивидуально исходя из диагноза, самочувствия, возраста и особенностей организма ребенка.
- Противовирусные препараты: «Анаферон детский», «Арбидол», «Циклоферон» борются с различными вирусами и улучшают иммунитет.
- Антигистаминные препараты блокируют гистаминовые рецепторы, уменьшают покраснения, зуд, предупреждают и облегчают аллергические реакции. Чаще всего назначают «Зодак», «Зиртек».
- Интерфероны обладают иммуномодулирующей противовирусной активностью. Повышают эффективность иммунного ответа организма ребенка на патогенные организмы («Генферон», «Виферон»).
- Адсорбенты уменьшаю токсическое воздействие на организм. Это способствует уменьшению воспалительных процессов. Детям назначают такие препараты как «Смекта», «Энтеросгель».
- Противогрибковые средства или антимикотики обладают антибактериальным и противогрибковым действием в отношении большинства возбудителей. Наиболее эффективными и безопасными считаются «Тербизил», «Нистатин», «Пимафуцин».
В качестве терапии назначается гипоаллергенная диета, общая УФО-терапия, иглорефлексотерапия.
Профилактика
При адекватной терапии и соблюдении всех рекомендаций педиатра прогноз большинства заболеваний благоприятный. Избежать повторного появления неприятных кожных проявлений помогут профилактические мероприятия:
- Соблюдение гигиены.
- Ребенок должен носить одежду из натуральных гипоаллергенных тканей.
- Исключить из рациона любые продукты, способные вызвать аллергическую реакцию.
- На природе использовать средства для защиты от насекомых.
- Проводить адекватную и своевременную терапию любых заболеваний.
- Регулярно проходить профилактический осмотр.
- При подозрительных симптомах не заниматься самолечением, а сразу обращаться к педиатру.
Источник: https://FB.ru/article/448712/pyatna-na-nogah-u-rebenka-vozmojnyie-prichinyi-diagnostika-i-metodyi-lecheniya
Причины появления у грудничков на коже шершавых, сухих пятен разного цвета
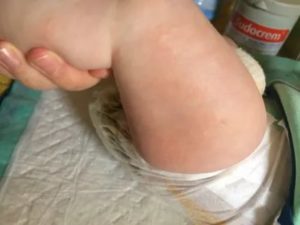
Состояние кожи является отражением здоровья любого человека, включая малыша. Потому, обнаружив шершавые пятна на теле у ребенка, его следует незамедлительно показать специалисту. Он выявит причину проблемы и назначит адекватное лечение.
Шершавые пятна на личике ребенка всегда беспокоят родителей
Причины появления шершавых пятен
Сухие пятна на коже у ребенка могут появиться по целому ряду причин. В число наиболее распространенных входят следующие.
Экссудативный диатез
Организм грудничка может отреагировать кожными высыпаниями на экссудативный диатез. При данном заболевании шелушиться начинает в первую очередь кожа головы. На темечке новорожденного появляются себорейные чешуйки. По мере протекания болезни на теле возникают опрелости. Особенно страдает живот. Лицо начинает краснеть, на нем образуются шершавые участки.
Причинами развития болезни чаще всего оказываются неправильно подобранная для искусственного вскармливания смесь, слишком раннее введение прикорма или индивидуальная реакция на определенный продукт.
Важно! Если своевременно не установить фактор, спровоцировавший развитие экссудативного диатеза, заболевание может стать хроническим.
Аллергический диатез
Появление красных шершавых пятен на теле у ребенка может быть связано и с аллергическим диатезом. Его симптомом является шершавость на лице, теле, руках или ногах ребенка. Чаще всего заболевание вызывают следующие факторы:
- аллергическая реакция на продукт или внешний раздражитель;
- наследственность;
- инфекция;
- прием некоторых лекарств матерью в период беременности или вскармливания.
Лечить аллергический диатез не нужно – достаточно просто устранить аллерген, и симптоматика с течением времени угаснет.
Диатез – очень распространенный детский диагноз
Псориаз (чешуйчатый лишай)
Младенец с диагностированным псориазом в медицине – относительная редкость.
Если патология все же развивается, она вероятнее, чем у взрослых людей, протекает в тяжелой форме и вызывает осложнения.
Чаще всего шелушащиеся сухие пятна на коже ребенка появляются на фоне сниженного из-за перенесенного заболевания иммунитета. Подобное случается после инфекционных заболеваний, ветрянки или гриппа.
Псориазные высыпания могут поразить любую часть тела, будь то нога, рука, локоть и т.д. Обратиться за помощью к врачу при появлении первых высыпаний следует обязательно.
Тем более, когда псориазом страдает грудничок, нередко наблюдается дополнительная симптоматика. У ребенка ухудшается самочувствие, он начинает чесаться.
Расчесывание кожи, в свою очередь, приводит к травмированию, образованию новых очагов. Риск занесения инфекции при этом сильно повышается.
Важно! В запущенных случаях псориаз может распространяться на слизистые оболочки ротовой полости или наружных половых органов.
Контактный дерматит
Если новорожденная или грудничок в первый месяц жизни имеет на коже высыпания, чаще всего причиной тому является контактный дерматит. Преимущественно он развивается при трении памперса о нежную кожу области попы или животика.
Появиться он может и в том случае, если купание крохи производится в хлорированной воде.
Помимо перечисленного, контактный дерматит могут вызвать следующие факторы: моющие средства, лекарственные препараты, бытовая химия, косметические или гигиенические составы, ядовитые растения и некоторые металлы.
При воздействии сильных внешних агентов заболевание может иметь четыре стадии:
- Поверхностное поражение с ограниченным покраснением кожи.
- Выраженное поражение с образованием пузырей, содержимое которых имеет белый или бесцветный оттенок.
- Разрушение структуры кожи с омертвлением ткани.
- Поражение всех отделов кожи и подлежащих слоев.
К сведению. Грудной ребенок с контактным дерматитом становится капризным, плохо кушает, беспокойно спит.
Другие причины
Появление шершавых сухих пятен на коже у грудничка может объясняться и другими факторами. Симптомы могут развиться на фоне укусов насекомых. Иногда пятна появляются в результате потницы, представляющей собой кожное раздражение, которое начинает сыпать под воздействием чрезмерной влажности.
Еще одной причиной сухой кожи и появления пятнышек может стать повышенная чувствительность к солнечному свету, так же известная как фотодерматит. При данном заболевании эпидермис становится шероховатым на ощупь, появляются зудящие высыпания на открытых участках, часто наблюдаются покраснения.
Дифференциальная диагностика
Сухие корочки за ушами у ребенка и шелушение — что делать
При обнаружении шершавых пятнышек на ножках и ручках у грудничка ребенка обязательно нужно показать детскому дерматологу для осмотра кожных покровов и проведения дифференциальной диагностики. Для определения заболевания пациенту будут выданы направления на общий и биохимический анализы крови.
Если у специалистов возникнет подозрение на индивидуальную непереносимость конкретного раздражителя, может потребоваться тест на аллергены. С пораженного участка берется соскоб для посева. В некоторых случаях проводят УЗИ внутренних органов.
К какому врачу обратиться
Красные пятна на теле у ребенка — причины красноты, бляшек, раздражений
Многие родители знают, что, если у ребенка болит зуб, его нужно отвести к стоматологу, если ухо – к отоларингологу. Далеко не все в курсе, какой врач поможет вылечить шершавые пятна на коже, поскольку их этимология может быть различной.
При любом высыпании кроху следует показать дерматологу
Начать следует с дерматолога. По результатам проведенной диагностики он сам направит маленького специалиста к другому специалисту: ревматологу, инфекционисту или аллергологу-иммунологу.
Первая помощь ребенку
Почему появляются мелкие красные, белые прыщики на теле у ребенка
При обнаружении, что животик, ручки, ножки или подбородок малыша «украсились» шершавыми и сухими пятнами, это повод для проявления бдительности.
Первым делом следует оценить состояние ребенка на предмет присутствия у него дополнительной симптоматики.
Самолечением заниматься не стоит, но до визита к врачу следует исключить из рациона ребенка все вероятные аллергены и внешние факторы, которые могли поспособствовать появлению пятен.
Чтобы снизить уровень дискомфорта, допускается обработать кожу крохи Бепантеном или увлажняющим детским кремом без отдушек. Все остальные мероприятия должны быть предложены лечащим врачом по результатам консультации и диагностических обследований. Использование бабушкиных рецептов, вроде протирания спины чудодейственными травами или применения «живых» целебных вод, недопустимо.
Врачи настоятельно не рекомендуют заниматься самолечением
Что запрещено делать
Желание родителей избавить свое чадо от шелушений вполне понятно и легко объяснимо. В своем стремлении помочь ребенку, не обладая соответствующими знаниями, они могут причинить вред. Так, ни в коем случае при обнаружении шелушащихся пятен на теле ребенка не следует:
- использовать гормональные кремы или мази;
- сковыривать образующиеся корочки;
- самостоятельно назначать лекарственные препараты от аллергии и прочих заболеваний, особенно при неустановленном диагнозе.
Профилактика появления шелушений
Любую болезнь предупредить проще, чем вылечить. С целью предупреждения появления шелушащихся пятен матерям в период вынашивания малыша и кормления грудью настоятельно рекомендуется:
- отказаться от любых вредных привычек;
- исключить из рациона возможные аллергены;
- включить в режим дня ежедневные длительные прогулки;
- для искусственного кормления использовать исключительно высококачественные смеси ведущих мировых производителей.
Помимо этого, обезопасить ребенка помогут следующие действия:
- удаление из комнаты крохи всех предметов, которые могут собирать пыль;
- свести к минимуму контакты ребенка с домашними животными;
- в ежедневном режиме проводить влажную уборку;
- следить за уровнем влажности в детской комнате;
- купать малыша без использования сушащего кожу мыла;
- отказаться от синтетической детской одежды;
- использовать для стирки детских вещей и белья гипоаллергенный стиральный порошок;
- своевременно менять грудничку памперсы;
- не укутывать ребенка.
Внимательное отношение к состоянию здоровья грудного ребенка позволит избежать многих проблем. Если кожа все-таки начнет шелушиться и покрываться пятнами, своевременное обращение к специалисту позволит избавиться от болезни с минимальным ущербом и в короткие сроки.
Источник: https://kpoxa.info/zdorovie-pitanie/shershavye-pyatna-tele-rebenka.html






