Синдром перимедуллярного кольца чем это грозит
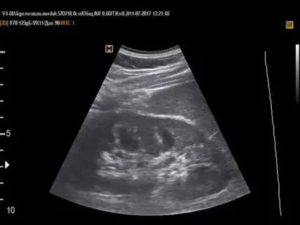
Мало кто из людей знает об эхогенности своих органов, а еще меньше – задумываются над этим. Между тем, гиперэхогенность почек свидетельствует о наличии опасных включений, говорящих о развивающемся в организме синдроме выделенных пирамид.
Резкие очертания или белые пятна на снимке ультразвукового исследования почек – сигналы о протекающих патологиях и даже недостаточной массы тела. В любом случае задать вопрос о состоянии своих почек необходимо каждому.
Кратко о синдроме
Эхогенность характеризуется степенью отражения звука от тканей и жидкости внутренних органов, и появление сильного отсвечивания на УЗИ сигнализирует о наличии различных чужеродных включений.
Гиперэхогенные почки на ультрасонограмме
Чаще всего гиперэхогенные образования формируются в почечных пирамидах и паренхиме.
Пирамидками называются участки почек в форме треугольника, через которые после фильтрации выходит моча в чашечно-лоханочную систему, а паренхимой обозначают наполняющую орган ткань из костного и коркового вещества.
Любой лишний элемент структуры, будучи следствием протекающей в органе патологии, вносит диссонанс в его функционирование, и нередко развиваясь на одной, в скором времени затрагивает и вторую почку.
Степень негативного влияния гиперэхогенных включений напрямую зависит от их размера, состава и возможного развития в них злокачественных раковых процессов.
Все лишние элементы делятся на кальциевые конкременты, камни, песок и новообразования. Последняя группа включает в себя формирования различных видов:
- Небольшие образования во время УЗИ проявляются в виде белых точек. Отсутствие акустической тени говорит об их безопасности;
- Большим размером отличается следующий вид включений, которые могут быть как доброкачественными, так и злокачественными, раковыми новообразованиями. Встречаются они крайне редко и нуждаются в постоянном контроле врачей;
- Крупные светлые пятна на УЗИ свидетельствуют о раковых включениях, которые в отличие от других образований обязательно имеет акустическую тень, участки склероза, а также содержит калицификаты и псаммомные тельца.
8 главных причин гиперэхогенности
Синдром гиперэхогенных пирамид почек не самостоятельное заболевание, а сопутствующее недомоганием, так как является следствием развивающейся в теле патологии. Причиной их появления могут стать следующие патологические почечные процессы:
- Поликистоз;
- Склерозирование сосудов;
- Травмы;
- Кровотечения;
- Гнойное воспаление тканей;
- Скопление нескольких нарывов и фурункулов в одном месте;
- Онкологические процессы;
- Жировые образования в пирамидках почки.
Гиперэхогенные включения на УЗИ
Симптомы и диагностика
Синдром гиперэхогенных пирамидок можно заподозрить по следующим характерным клиническим проявлениям, возникающих на общем фоне слабости и утомляемости: высокая температура (до 39°С), темно-коричневый или красный цвет мочи, колющие боли в области почек; спазмы в области живота и паха, рвота, тошнота, тянущие болевые ощущения в паху.
Симптоматика синдрома характерна для многих почечных заболеваний, однако при помощи ультразвукового исследования специалист сразу диагностирует наличие гиперэхогенных включений, а также оценит состояние паренхимы почки на фоне выделяющихся пирамид.
При постановки в ходе диагностики диагноза «синдром гиперэхогенных пирамид» назначаются дополнительные процедуры, имеющие своей целью выявление первопричин процесса и назначение соответствующей терапии. Так, обязательны общие анализы крови, урины, кала.
Диагностика гиперэхогенности
Терапия и назначения
Лечение синдрома гиперэхогенных пирамид имеет комплексный характер и направлено на снятие болевых синдромов и устранение патологических предпосылок.
Своевременное выявление недомогания предполагает медикаментозную терапию, во время которой уролог или нефролог назначает пациенту антибиотики, анальгетики, спазмолитики, а также препараты, имеющие противовоспалительное и антибактериальное действие. Обязательна смена режима и рациона, предполагающих полноценный отдых, обильное питье, употребление нежирных продуктов, свежих овощей и фруктов.
При переходе заболевания в хроническую стадию рекомендуются физиотерапевтические процедуры и гомеопатические препараты.
Фруктово-овощная диета обязательна
Запущенные случаи требуют более индивидуального подхода и хирургического вмешательства.
Профилактика гиперэхогенного синдрома
Чтобы предотвратить возникновение в ткани и пирамидках почек гиперэхогенных включений, необходимо своевременно выявлять и лечить все заболевания мочевыделительной системы организма, для чего рекомендуется регулярно проходить профилактические осмотры.
Большое значение в предупреждении почечных патологий имеет сбалансированное правильное питание, не затрудняющее, а стимулирующее функционирование органа:
- Постоянное употребление кисломолочных продуктов;
- Обильное питье чистой воды, ягодных компотов и морсов, киселя и некрепкого чая;
- Паровое приготовление пищи;
- Предпочтение свежим домашним сезонным продуктам: фруктам, овощам, ягодам;
- Преимущественное потребление макаронных изделий, различных круп.
Не опасный для жизни человека синдром выделяющихся пирамидок почек лишь обозначает протекающий патологический процесс, который при запущенном состоянии может развиться в раковую опухоль, хроническую или острую стадию почечной недостаточности. Лишь своевременные и регулярные обследования избавят от назревающих проблем и не дадут мелким образованиям перерасти в серьезные заболевания.
Источник: pochkam.ru
Источник: https://catalogok.ru/sindrom-perimedulljarnogo-kolca-chem-jeto-grozit/
Перимедуллярное кольцо почки
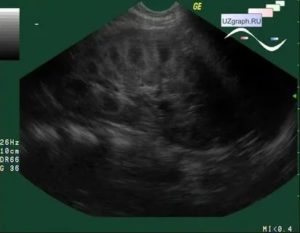
Участки почки, через которые моча попадает в чашечки лоханки, принято называть пирамидками из-за их формы. Они, немного возвышаясь над чашечками, всегда окружены мочой.
Отраженная ультразвуковая волна при исследовании трансформируется с помощью специальной программы в черно-белое изображение, которое затем выводится на экран. Различные среды отражают сигнал по-разному. Плотные структуры лучше отражают волну.
Если почка здорова, на монитор будет выведено темное изображение, создаваемое пустотами и полостями, заполненными мочой. Пирамидки и другие плотные части органа на изображении будут отличаться оттенками.
При патологиях сосочки пирамид уплотняются, могут покрыться кристаллами солей или деформироваться. Эхогенность почки при этом возрастает. На экране же появятся светлые пятна, увеличится контрастность. Это явление получило название синдром выделяющихся пирамидок.
Основные причины гиперэхогенности
Гиперэхогенность почек возникает, когда эти парные органы под воздействием каких-либо причин изменяют форму, структуру или размеры.
Обычно это происходит при нарушении обменных процессов, травмах или неконтролируемом разрастании тканей отдельных участков.
Образования, вызывающие сверхсильное отражение, чаще возникают в паренхиме и почечных пирамидах и могут проявляться на экране белыми точками и пятнами различных размеров (см. фото).
Причин гиперэхогенности множество. Но наиболее часто ее вызывают такие патологии:
- кристаллы солей (песок) и камни;
- множественные кисты;
- воспалительные гнойные процессы;
- карбункулы и гематомы после ушибов;
- жировое перерождение пирамидок;
- доброкачественные и злокачественные новообразования.
Резкие очертания и белые пятна на УЗИ могут свидетельствовать не только о заболевании почек. Иногда причиной может стать недостаточная масса тела.
Признаки синдрома выделяющихся пирамидок
Клинические проявления синдрома гиперэхогенных пирамид похожи на симптомы других заболеваний почек:
- быстрая утомляемость, слабость;
- изменение цвета мочи до темно-коричневого;
- боль в поясничной области спины;
- высокая температура;
- повышенное артериальное давление, которое очень сложно сбить (не всегда);
- тошнота и позывы к рвоте;
- спазматические боли внизу живота и в паху.
Чтобы добиться полного представления о состоянии почек, обязательно назначают УЗИ. Специалист без труда определит наличие гиперэхогенных включений и на фоне выделяющихся пирамид исследует состояние паренхимы.
Одной из разновидностей патологий почечных пирамидок является синдром перимедуллярного кольца. На экране монитора при ультразвуковом исследовании заметны белые пятна в форме кольца.
Возникает недуг при фиброзных образованиях и кальцинировании сосочков пирамид и является следствием эндокринных болезней (сахарного диабета и сбоев в работе паращитовидных желез), пиелонефрита и некоторых других заболеваний.
Есть специалисты, которые считают рассматриваемое состояние не отдельным заболеванием, а стадией развития синдрома выделяющихся пирамидок.
Диагностика
Если врач заподозрил у пациента заболевание почек, необходимо пройти не только инструментальное обследование, но и лабораторное, включающее:
- общий и биохимический анализы крови;
- анализ мочи;
- исследование кала.
Далее пациенту для уточнения назначают УЗИ. Обычно этого достаточно для постановки диагноза. Но в особых случаях может быть предложена рентгенография с контрастным веществом или магнитно-резонансная томография (МРТ).
По статистике, примерно 5% новорожденных имеют пороки развития почек. Безопасность и информативность такого метода, как УЗИ, делают его незаменимым при обследовании малышей.
Все эти процедуры позволяют оценить состояние почек и пирамидок в частности, выявить причины патологического процесса.
Рекомендации по лечению синдрома
Лечится синдром белых пирамидок в почках комплексно. Главные задачи – избавление пациента от боли и устранение причин, вызывающих патологическое состояние.
Лечение включает медикаментозную терапию, диету, физиотерапию и гомеопатические средства. В тяжелых случаях показано хирургическое вмешательство.
Обратите внимание! Медикаментозная терапия должна проводиться только по предписаниям врача (уролога или нефролога) и под его строгим контролем.
Больному назначают противовоспалительные, спазмолитические и антибактериальные средства, анальгетики, фитопрепараты.
Большую роль играют изменения в питании – смена режима и рациона. Навсегда исключите такие факторы:
- жирную, копченую, жареную пищу;
- крепкий алкоголь, кофе и черный, круто заваренный чай;
- томатный сок и томаты;
- газированные цветные напитки;
- острые и пряные блюда.
Больше внимания уделяют свежим фруктам и овощам, нежирной рыбе, кисломолочным продуктам.
Немалое значение отводится питьевому режиму. В сутки человек с почечными патологиями должен выпивать много чистой негазированной воды. Это количество несложно подсчитать самостоятельно: 30 мл на каждый кг массы тела. Объем выпитой воды надо увеличивать постепенно, не создавая стрессовой ситуации для организма и не допуская появления отеков.
Источник: https://za-dolgoletie.ru/info/perimedulljarnoe-kolco-pochki/
Перимедуллярное кольцо почки что это
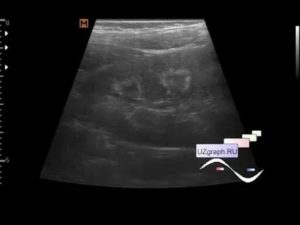
Множество различных факторов среды, в которой обитает человечество, провоцирует возникновение метаболических сдвигов в организме. В результате таких нарушений образуются новые соединения, которые со временем накапливаются в тех или иных органах и приводят к развитию различных заболеваний.
Нефрокальциноз почек — что это?
Нефрокальцинозом называют патологический воспалительный процесс, который характеризуется диффузной преципитацией солей кальция фосфата на стенках почечных канальцев или в самой их паренхиме.
Данное заболевание развивается часто вследствие нарушения обмена кальция в человеческом организме по каким-либо причинам. Соли кальция кристаллизируются и откладываются в тканях органов, преимущественно в почечной ткани, развивается склероз (рубцевание). Нефрокальциноз практически во всех вариантах развития приводит к почечной недостаточности (хронической).
Виды патогенетические аспекты развития болезни
Существует два типа нефрокальциноза, которые выделяют по этиологическим факторам:
- При развитии склероза и отложения элементов кальция на неизмененной ранее почечной паренхиме можно говорить о первичной форме нефрокальциноза;
- При вторичной форме болезни осадок фиксируется на рубцово-измененных тканях почки. Начинается такой вид нефрокальциноза одновременно и с кортикальной части, и со стороны эпителия канальцев.
По локализации кальцификатов в почке болезнь классифицируют:
- Кортикальный нефрокальциноз (отложения кальция образуются преимущественно в кортикальном слое почки);
- Медуллярный (кальций выпадает в осадок в участках почечных пирамид).
Образование фосфата кальция и фиксация его в почках обусловлена гиперкальциемией и гиперкальциурией (повышение концентрации кальция в крови и в моче). Из-за повышенной нагрузки почки не справляются со своими основными функциями, внутри эпителиальных клеток почечных канальцев происходит фиксация осадка.
Затем происходят дистрофические изменения эпителия, соли кальция переходят в интерстициальную часть почечной ткани или в просвет канальцев, закупоривая их (цилиндры). В паренхиме метастатические очаги фиксации кальция провоцируют активацию иммунной системы, что ведет к замещению нормальной ткани почек соединительной.
Воспалительные изменения возникают по причине закупорки канальцев почек и нарушения нормального пассажа мочи. Часто как осложнение возникают пиелонефриты, а также гидронефроз почки.
Отложение солей кальция в почке
Признаки и симптомы
Нефросклероз и выпадение солей кальция в паренхиме почек могут иметь множество различных клинических проявлений.
В первую очередь, появляются признаки кальциевой интоксикации организма:
- Тошнота, приступы рвоты;
- Слабость и недомогание, чувство жажды;
- Головные боли и боли в области сердца;
- Нарушения сердечного ритма, изменения на ЭКГ (укорочение периода сокращения сердца);
- Зуд кожных покровов, сухость и признаки шелушения;
- Подвергаются деформации суставы, появляются болезненные ощущения в них при движении;
- Нарушается моторика кишечника и желудка, от этого появляются болезненные спазмы в животе и запоры.
- Эмоциональная лабильность;
- Могут появляться признаки гипертонии;
Если поражены канальцы почек и их эпителиальные клетки, тогда возникают болезненные ощущения в области поясницы, может развиться пиелонефрит или гидронефроз.
В случае закупорки мочевыводящих путей появляются клинические признаки мочекаменной болезни.
Вследствие патологического кальциноза канальцев почек снижается их чувствительность к влиянию антидиуретического гормона, в результате появляются такие симптомы:
- Стойкое снижение осмотического давления мочи;
- Увеличение суточного диуреза;
- Полидипсия (как результат сильной жажды).
Лечение
Лечащий” доктор, полностью изучив все результаты исследований пациента, назначает медикаментозное лечение, цель которого – устранение первопричины болезни:
- При выраженном обезвоживании организма и нарушении кислотно-щелочного равновесия необходимо осуществлять внутривенное капельное вливание растворов (цитрат натрия или калия, аспарагинат калия, гидрокабонат натрия или хлорид натрия).
- В случае если гиперкальциемия не значительна, допустимо лечение народными средствами, которые обязательно включают в себя диету.
- Назначают прием витаминов группы В перорально или в инъекционной форме.
- При прогрессировании почечной недостаточности или развитии коматозного состояния проводят гемодиализ.
- Внутривенно вводится при гиперкальциемии раствор магния сульфата или натрия фосфата.
- Возможно назначение гормональных лекарственных средств (преднизолон или тиреокальцитонин).
- При появлении признаков пиелонефрита – соответствующее данному заболеванию лечение.
Источник: https://mybabic.com/info/perimedulljarnoe-kolco-pochki-chto-jeto/
Синдром перимедуллярного кольца что это
Автор На чтение 10 мин. 29.11.2019
Гиперэхогенность почек возникает, когда эти парные органы под воздействием каких-либо причин изменяют форму, структуру или размеры.
Обычно это происходит при нарушении обменных процессов, травмах или неконтролируемом разрастании тканей отдельных участков.
Образования, вызывающие сверхсильное отражение, чаще возникают в паренхиме и почечных пирамидах и могут проявляться на экране белыми точками и пятнами различных размеров (см. фото).
Причин гиперэхогенности множество. Но наиболее часто ее вызывают такие патологии:
- кристаллы солей (песок) и камни;
- множественные кисты;
- воспалительные гнойные процессы;
- карбункулы и гематомы после ушибов;
- жировое перерождение пирамидок;
- доброкачественные и злокачественные новообразования.
Резкие очертания и белые пятна на УЗИ могут свидетельствовать не только о заболевании почек. Иногда причиной может стать недостаточная масса тела.
Синдром гиперэхогенных пирамид почек не самостоятельное заболевание, а сопутствующее недомоганием, так как является следствием развивающейся в теле патологии. Причиной их появления могут стать следующие патологические почечные процессы:
- Поликистоз;
- Склерозирование сосудов;
- Травмы;
- Кровотечения;
- Гнойное воспаление тканей;
- Скопление нескольких нарывов и фурункулов в одном месте;
- Онкологические процессы;
- Жировые образования в пирамидках почки.
Гиперэхогенные включения на УЗИ
Ультразвуковая диагностика пролапса гениталий и его осложнений у женщин — Чечнева М.А
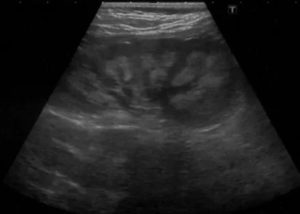
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Тазовые нарушения, включающие недержание мочи, опущение и выпадение тазовых органов, дисфункцию прямой кишки, могут вызвать значительное снижение трудоспособности и качества жизни.
По данным Mayo Clinik, у 1/3 всех женщин в разные периоды жизни отмечаются подобные нарушения, а по мнению Walters, недержанием мочи страдают от 10 до 58% женщин [1-3]. Секция урогинекологии Университета Торонто в отчете по демографическим показателям и перспективам называет опущение и выпадение тазовых органов «скрытой эпидемией».
Частота заболевания постепенно возрастает в молодом возрасте, имеет пик в среднем возрасте, затем отмечается ее увеличение в пожилом возрасте. По данным M.D. Moen [2], в настоящее время 11% женского населения нуждаются в оперативной коррекции нарушений тазового дна. Почти 30% операций на тазовом дне проводятся по поводу рецидива болезни.
Несмотря на введение новых диагностических методов, усовершенствование техники хирургических операций, частота рецидивов и неудовлетворительных результатов остается высокой [4].
Диагностика опущения и выпадения половых органов у женщин в большинстве случаев не представляет сложностей и основана на клинических методах. К недостаткам клинического метода относятся сложности выявления самых ранних степеней пролапса, в ряде случаев недостаточная объективность оценки степени опущения и отсутствие возможности сравнительного анализа в динамике.
Материалы и методы
С целью описания возможностей дополнительных методов исследования пролапса гениталий проведено ультразвуковое исследование (УЗИ) у 482 пациенток с опущением, выпадением и нарушением функции тазовых органов без попыток оперативной коррекции данной патологии в анамнезе.
Клинические проявления пролапса гениталий и его осложнений у обследованных пациенток были представлены опущением стенок влагалища в 263 (54,6%) случаях, выпадением матки — в 157 (32,6%), выпадением купола влагалища — в 8 (1,65%), цистоцеле — в 350 (72,6%), ректоцеле — в 221 (45,8%), энтероцеле — в 4 (0,82%).
Возраст обследованных составил от 23 до 76 лет. Бессимптомно протекали 85 (17,6%) случаев, выявленных впервые при ультразвуковом скрининговом исследовании.
Большинство женщин предъявляли жалобы на недержание мочи при физической нагрузке (60,9%), реже на учащенное мочеиспускание (18,2%), задержку мочеиспускания (1,8%), чувство полового дискомфорта и ощущение инородного тела во влагалище (4,1%), а также на затрудненное опорожнение кишечника (42,7%). Выпадение матки и влагалища было основной причиной обращения к врачу у 18,6% пациенток.
Для анатомо-функциональной оценки стенок влагалища и тазового дна этим женщинам произведено УЗИ с применением пробы Вальсальвы, измерением уретро-везикальных углов, оценкой гипермобильности уретры, подвижности задней стенки влагалища, оценкой деформации прямой кишки и положения шейки матки относительно входа во влагалище.
При проведении исследования в покое оценивали степень выраженности анатомических нарушений, а при выполнении пробы Вальсальвы — степень смещения тазовых органов при повышении внутрибрюшного давления. Для стандартизации анатомических показателей исследование проводили через 1-2 ч после полного опорожнения мочевого пузыря при обычном питьевом режиме.
В условиях сохраненной почечной фильтрации объем пузыря составлял 100-150 мл.
Первоначально ультразвуковой датчик устанавливался в преддверии влагалища на уровне наружного отверстия мочеиспускательного канала с минимальным давлением на окружающие ткани во избежание произвольной деформации уретровезикального сегмента.
Оптимальный продольный срез позволяет визуализировать мочеиспускательный канал на всем протяжении, мочевой пузырь (в зависимости от степени наполнения), лонное сочленение спереди, прямую кишку на протяжении около 8 см от анального отверстия.
/p>
Эхографическим маркером положения передней стенки влагалища служили мочевой пузырь и уретра, как имеющие 100% визуализацию образования с хорошо изученной топографией и возможностью соотношения с костными ориентирами (лонное сочленение). Для описания положения уретры и мочевого пузыря относительно лонного сочленения использовались несколько традиционных признаков:
- положение шейки матки относительно лонного сочленения и уровня интроитуса;
- отклонение продольной оси уретры от вертикальной оси тела (обозначаемое для наглядности как угол α);
- величина заднего уретро-везикального угла (β);
- уровень наиболее низко расположенной точки задней стенки мочевого пузыря относительно нижнего края лонного сочленения;
- форма и размеры цистоцеле;
- наличие и величина деформации передней стенки прямой кишки, положение стенки относительно входа во влагалище.
Результаты
При нормальном анатомическом положении внутренних гениталий в стандартном срезе эхотень шейки матки не определяется. В 271 (56,2%) случае у пациенток с клиническими признаками опущения половых органов в покое шейка матки ниже уровня лонного сочленения не смещалась.
При проведении пробы Вальсальвы смещения шейки не выявлено в 65 (13,5%) наблюдениях, что соответствует I степени пролапса при клиническом осмотре.
В 66 (13,7%) наблюдениях при натуживании отмечено смещение наружного зева шейки матки ниже лонного сочленения менее 2 см, что соответствует II степени опущения внутренних гениталий.
В 141 (29,3%) случае шейка матки в покое определялась на уровне нижнего края лонного сочленения, при натуживании отмечалось смещение до уровня входа во влагалище. Данная ситуация клинически соответствует III степени опущения стенок влагалища.
У 67 (13,9%) пациенток с пролапсом в покое шейка матки (область наружного зева) определялась на уровне входа во влагалище (рис. 1), а при натуживании — на уровне анальных сфинктеров (рис. 2), что соответствует неполному выпадению матки (по классификации POP-Q соответствует не менее II степени пролапса гениталий).
Рис. 1. Опущение внутренних половых органов.
Рис. 2. Неполное выпадение внутренних половых органов (поперечный срез).
1 — шейка матки, 2 — анальные сфинктеры.
В 18,7% случаев (90 пациенток) в покое шейка матки определялась за пределами половой щели (из них в 3,9%, или у 19 больных шейка и матка полностью находились в грыжевом мешке), что соответствует полному выпадению матки.
Определение положения наружного зева шейки матки на уровне introitus vaginae, на уровне анального отверстия по классификации POP-Q, соответствует не менее III степени пролапса гениталий. Эхографически в данных ситуациях возможно определение содержимого грыжевого мешка — шейки матки, матки, стенки мочевого пузыря, что дает дополнительные признаки неполного или полного выпадения матки.
В 73,4% наблюдений при опущении матки II-III степени или выпадении внутренних половых органов отмечалась выраженная элонгация шейки матки — длина ее составила от 5 до 7,8 см.
При сравнении клинических и эхографических данных видно, что эхография как диагностический метод не имеет существенных преимуществ перед клинической диагностикой тяжести пролапса, кроме объективности и возможности документирования. Эхографическая картина более показательна при начальных стадиях патологического процесса и может служить дифференциальным критерием при пограничных степенях — II и III степени опущения, неполном выпадении матки.
Маркером положения передней стенки влагалища во всех случаях принимали мочеиспускательный канал и заднюю стенку мочевого пузыря. Показатели смещения стенки пузыря и уретры относительно лона не использовали как малоинформативные.
Нарушения топографии передней стенки влагалища в сравнении с нормативными данными выявлены у 436 (90,4%) женщин с симптомами тазовой десценции.
В результате математической обработки данных пациентки с нарушением анатомии передней стенки влагалища были разделены на 2 подгруппы, позволяющие представить нарушения топографии передней стенки влагалища в виде двух основных симптомокомплексов.
У 271 пациентки с клиническими признаками опущения стенок влагалища эхографическая картина была представлена в виде патологической подвижности или гипермобильности уретро-везикального сегмента.
Комплекс анатомических изменений складывался из отсутствия анатомических нарушений в покое и патологической подвижности уретры относительно вертикальной оси тела (гипермобильности) при пробе Вальсальвы без цистоцеле или с незначительным цистоцеле.
При сканировании в В-режиме данная патологическая ситуация была представлена такими признаками, как:
- отсутствие анатомических изменений шейки матки, мочевого пузыря и уретры в покое;
- величина переднего уретро-везикального угла — в покое 12-21° (медиана 18,6°), при пробе Вальсальвы — 42-89° (медиана 44,5°);
- ротация угла α при нагрузке — более 20° (22-77°) (медиана 31,4°);
- сглаженность угла β в покое (54-350°) (средние значения 141°).
В проанализированных 165 (37,8%) случаях имелся ультразвуковой симптомокомплекс дислокации и гипермобильности уретро-везикального сегмента, когда положение передней стенки влагалища изменено уже в покое в сравнении с нормативными данными и патологически подвижно при натуживании, был представлен следующими признаками:
- величина отклонения продольной оси уретры от вертикальной оси тела (угол α) — более 23° в покое (средние значения 42,3°, т.е. в пределах от 25 до 120°);
- увеличение угла более чем на 20° при пробе Вальсальвы (средние значения 45,6°, т.е. в пределах от 29 до 115°);
- величина угла β в покое или больше 110°, или меньше 70° (в 8,7% случаев измерение угла β невозможно, так как задняя стенка мочевого пузыря «выпадает» за пределы поля зрения);
- цистоцеле в покое;
- при пробе Вальсальвы гипермобильность уретры и цистоцеле имеют место в 100% наблюдений.
Проведенное исследование демонстрирует, что применение ультразвукового метода при опущении передней стенки влагалища, во-первых, дает возможность ранней, доклинической диагностики этой патологии, во-вторых, убедительно демонстрирует стадии течения патологического процесса от начальных (патологической подвижности тканей) до выраженных (выпадения стенки влагалища).
Нарушение нормальных анатомических взаимоотношений органов малого таза у женщин сопряжено с анатомическими и функциональными нарушениями со стороны смежных органов — мочевыводящих путей и прямой кишки. Основное проявление нарушения анатомии мочевого пузыря при пролапсе гениталий — цистоцеле.
Клинически признано, что в формировании грыжи мочевого пузыря принимают участие два основных механизма: 1) ослабление связочного аппарата и опущение стенки влагалища; 2) наличие фасциальных дефектов.
Известно, что фасция малого таза является продолжением внутрибрюшной фасции и в полости таза образует пристеночную фасцию таза и внутренностную фасцию таза.
В месте, где fascia diafragmatis pelvis superior подходит к внутренним органам (прямой кишке, мочевому пузырю), она уплотнена и дает листки, облегающие эти органы — внутренностную фасцию таза. Место отхождения внутренностной фасции обозначают как сухожильную дугу фасции таза.
Нарушения целостности фасции являются одним из механизмов формирования пролапса гениталий у женщин.
Для проведения клинико-эхографических параллелей было проанализировано 350 наблюдений с имевшим место нарушением топографии задней стенки мочевого пузыря: 201 пациентка с клиническими признаками цистоцеле без дефектов лобково-шеечной фасции и 149 женщин с центральным и паравагинальным дефектом фасции.
Группа пациенток с центральным дефектом фасции формировалась при клиническом осмотре, в дальнейшем производилось сравнение эхографических данных, в том числе и с группой клинической нормы без пролапса гениталий. Прямая визуализация фасции была возможна лишь в 10-12% случаев, что связано с небольшой толщиной данной анатомической структуры (в большинстве случаев — ниже предела разрешающей способности аппаратуры). Поэтому линейные измерения толщины лобково-шеечной фасции и визуализация нарушения целостности не могли служить достоверным симптомом. Поиск косвенных признаков, достоверных при эхографии, был построен на начальном этапе на результатах клинического обследования (табл. 1).
Таблица 1. Результаты обследования пациенток с клиническими признаками цистоцеле без дефекта тазовой фасции.
| Положение задней стенки мочевого пузыря | На уровне нижнего края лона | Ниже нижнего края лона | Выше нижнего края лона |
| Угол α | 24,3°(12-42°)* | 46,5°(48-89°)* | 14°(9,5-20°)* |
| Отклонение угла α | 31,4°(22-77°)* |
Источник: https://www.medison.ru/si/art343.htm
Синдром перимедуллярного кольца в почках
ДЕШЕВЫЕ ЛЕКАРСТВА ОТ ГЕПАТИТА ССотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только компания IMMCO поможет вам купить софосбувир и даклатасвир (а так же велпатасвир и ледипасвир) из Индии по самой выгодной цене и с индивидуальным подходом к каждому пациенту!
Множество различных факторов среды, в которой обитает человечество, провоцирует возникновение метаболических сдвигов в организме. В результате таких нарушений образуются новые соединения, которые со временем накапливаются в тех или иных органах и приводят к развитию различных заболеваний.
Причины
Причинные факторы развития первичного нефрокальциноза:
- Увеличение поступления кальция в организм человека. Причиной может стать тубулопатия врожденная у детей, нефропатия новорожденных, синдром Бернетта и Лайтвуда-Фанконии некоторые другие болезни.
- Патологические состояния, при которых кальций усиленно выводится из костей: остеопороз, гормональный дисбаланс (гиперпаратиреоз), метастатические процессы в костной системе и миеломная болезнь, повышение уровня гормонов щитовидной железы.
- Повышение уровня в организме витамина D, который отвечает за повышение концентрации кальция в крови.
Причины развития вторичной формы нефрокальциноза:
- Острое нарушение кровоснабжения кортикального слоя почек.
- Радиационное поражение почек.
- Токсическое воздействие на организм ртути.
- Передозировка или употребление чрезмерного количества фенацетина, сульфаниламидов.
- Злоупотребление различными диуретическими средствами.
- Нарушения, связанные с изменением кислотно-щелочного баланса крови.
Признаки и симптомы
Нефросклероз и выпадение солей кальция в паренхиме почек могут иметь множество различных клинических проявлений.
В первую очередь, появляются признаки кальциевой интоксикации организма:
- Тошнота, приступы рвоты;
- Слабость и недомогание, чувство жажды;
- Головные боли и боли в области сердца;
- Нарушения сердечного ритма, изменения на ЭКГ (укорочение периода сокращения сердца);
- Зуд кожных покровов, сухость и признаки шелушения;
- Подвергаются деформации суставы, появляются болезненные ощущения в них при движении;
- Нарушается моторика кишечника и желудка, от этого появляются болезненные спазмы в животе и запоры.
- Эмоциональная лабильность;
- Могут появляться признаки гипертонии;
Если поражены канальцы почек и их эпителиальные клетки, тогда возникают болезненные ощущения в области поясницы, может развиться пиелонефрит или гидронефроз.
В случае закупорки мочевыводящих путей появляются клинические признаки мочекаменной болезни.
Вследствие патологического кальциноза канальцев почек снижается их чувствительность к влиянию антидиуретического гормона, в результате появляются такие симптомы:
- Стойкое снижение осмотического давления мочи;
- Увеличение суточного диуреза;
- Полидипсия (как результат сильной жажды).
Особенности диетотерапии
Для снижения уровня кальция в крови очень важно исключить следующие продукты питания: масло подсолнечное, горчицу, кунжут, различные виды сыров. Нельзя употреблять муку пшеничную, отруби, миндаль, молочные изделия, овсяную кашу.
Следует придерживаться диеты №7, которая обуславливает выведение шлаков из организма.
Из народных методов лечения болезней почек можно отметить ягоды клубники, листья земляники в виде отвара. Отвар принимают внутрь около 10 дней ежедневно.
Хороший эффект (противовоспалительное и мочегонное действие) оказывают ягоды крыжовника, калина и облепиха.
Приготовленный отвар для теплых сидячих ванночек из листьев березы и шалфея улучшает кровообращение в сосудистом русле почек, снимает воспаление.
Запрещенные продукты при нефрокальцинозе почек
Прогноз
При прогрессировании нефрокальциноза почек прогноз на будущее неблагоприятный, так как развитие почечной недостаточности и уремии неизбежно. При своевременной диагностике болезни и правильном лечении прогноз в отношении развития заболевания более благоприятный. Невозможно вылечится от нефрокальциноза народными средствами, поэтому очень важно вовремя обратиться к врачу.
Самое интересное:
Мы в соц.сетях:
Источник: https://ufolabs.ru/sindrom-perimedulljarnogo-kolca-v-pochkah/






