Мазок на флору у женщин: норма
Что показывает мазок на флору. Расшифровка результатов мазка на флору. Эксклюзивно для сайта svetulka.ru
Посещать такого врача, как гинеколог, необходимо не менее 2 раз в год. Обследование состояния здоровья органов репродуктивной системы позволит выявить или предупредить развитие опасных заболеваний урогенитального тракта и назначать пациентке правильное лечение.
Самый простой и доступный способ проверить наличие воспалительного процесса в органах малого таза у женщины – это взятие гинекологического мазка на флору (бактериоскопия).
Данный анализ представляет собой микроскопическое исследование, проводимое в условиях лаборатории, позволяющее оценить состояние микрофлоры в цервикальном канале (шейке матки), влагалище и мочеиспускательном канале (уретре).
Мазок берется из 3 точек и наносится на предметное стекло, затем полученный материал окрашивают специальным красителем. С помощью этого становится возможным более четко определить вид бактерии под микроскопом. Процедура взятия анализа на флору совершенно безболезненна и не доставляет каких-либо дискомфортных ощущений.
Такой анализ, как мазок на микрофлору у женщин позволяет оценить следующие параметры:
- лейкоциты
- эпителий плоский
- слизь
- состав микрофлоры (палочковая или смешанная)
- наличие трихомонад, гонококков, гарднереллы (ключевых клеток), спор грибов (кандиды)
Расшифровка мазка на флору позволит вашему гинекологу выявить возможный воспалительный процесс, дисбаланс микрофлоры, обнаружить патогенные микроорганизмы, негативно влияющие на женское интимное здоровье.
Показания к сдаче мазка на флору
Помимо взятия анализа на профилактическом осмотре у гинеколога, мазок на флору необходимо сдать в следующих случаях:
- при обильных выделениях (возможно с неприятным запахом), сопровождающихся болями внизу живота;
- при любых неприятных ощущениях в половых органах (зуд, жжение во влагалище, уретре);
- при ведении активной половой жизни без предохранения с разными партнерами;
- при болезненных половых актах;
- при планировании беременности и во время беременности;
- после приема антибиотиков
Когда лучше сдавать мазок на флору?
Мазок на флору можно сдать в любой день цикла кроме менструации. Кровь при заборе материала может исказить полученные результаты. Наилучшим временем для сдачи анализа считается первый день после окончания месячных или за день до их начала. В это время немного снижается естественный иммунитет, что позволяет выявить все патогенные микроорганизмы.
Особой подготовки к взятию мазка на флору не требуется.
Гинекологи лишь советуют за несколько дней до похода к врачу отказаться от любых местных средств (вагинальных свечей, кремов, смазки) и накануне не заниматься половым актом и не спринцеваться.
В день похода к врачу можно принять легкий душ без использования гелей для интимной гигиены. Желательно не мочиться в течение пары часов перед забором мазка.
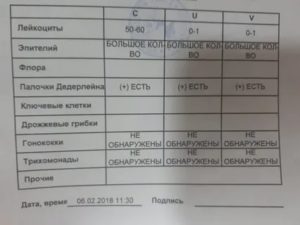
Расшифровка мазка на флору. Норма мазка на флору
После получения результатов анализа на флору расшифровать его самостоятельно получается не у всех. На самом деле ничего сложного в этом нет. Достаточно лишь знать обозначения и нормы:
1. Место взятия мазка:
«V» — vagina (вагина, влагалище) – расшифровка анализа, взятого из влагалища
«C» — cervix (цервикальный канал, шейка матки) — расшифровка анализа, взятого из цервикального канала
«U» — uretra (уретра, мочеиспускательный канал) — расшифровка анализа, взятого из уретры
2. «L» — лейкоциты
Лейкоциты – белые клетки крови, главной функцией которых является защита организма от инфекционных агентов. Норма лейкоцитов в мазке: до 20-30 ед. п.зр. в цервикальном канале, до 10 во влагалище и до 5 в уретре.
Превышение данных показателей свидетельствует о развитии воспалительного процесса и требует дальнейшей диагностики и лечения. Исключение составляют беременные женщины. Для них норма лейкоцитов в анализе чуть выше.
3. Эп. — плоский эпителий
Плоский эпителий – клетки, покрывающие слизистую оболочку половых путей. У женщин репродуктивного возраста при устойчивом гормональном фоне эпителий регулярно отмирает и отторгается, попадая в вагинальный секрет, в результате чего поддерживается оптимальный баланс флоры половых органов и здоровье слизистой.
В норме количество плоского эпителия не должно превышать 5-10 ед.п.зр. Если результат вашего анализа выше, существует вероятность воспалительного процесса во влагалище. При полном отсутствии плоского эпителия в мазке подозревают атрофические процессы в матке, что характерно для гормонального дисбаланса, а именно недостатка эстрогенов.
4. Слизь
В норме слизь вырабатывается только во влагалище и шейке матки, в мочеиспускательном канале ее быть не должно. Появление большого количества слизи в мазке – признак воспалительного процесса.
5. Кокки
Всю микрофлору влагалища условно можно назвать «кокками». Кокки делятся на грамположительные (Гр+) и грамотрицательные (ГР-) в зависимости от их способности окрашиваться под воздействием специального красителя в синий и розовый цвет.
Лактобациллы – основной обитатель влагалищной среды — относится к грамположительным коккам. Также Гр+ являются стафилококки, стрептококки, энтерококки. Они могут присутствовать во влагалище в небольшом количестве, не вызывая при этом никаких заболеваний половых органов.
Грамотрицательные кокобациллы (кишечная палочка, гонококк, протей) гораздо опаснее. Некоторые из них также могут обитать во влагалище, но при спаде иммунитета вызывать инфекционно-воспалительные процессы. Другие в норме обнаруживаться в органах малого таза не должны (например, гонококк – возбудитель гонореи) и подлежат обязательному лечению вместе с половым партнером.
6. Пал. или см. флора – палочковая или смешанная флора
Палочка Додерляйна (Lactobacillus) – это крупные и неподвижные грамположительные палочки — главный представитель нормальной микрофлоры влагалища, помогающий поддерживать оптимальный баланс интимной сферы. В норме они должны составлять большую часть женской флоры (90-95%), а их нехватка свидетельствует о дисбактериозе влагалища и опасности развития воспалительного процесса.
Остальные 5% приходятся на другие условно-патогенные микроорганизмы (кишечная палочка, энтерококки, стрептококки, стафилококки, коринобактерии и др.), которые в небольшом количестве не представляют опасности, а при чрезмерном росте могут стать причиной развития кольпита, цервицита, аднексита и др. заболеваний органов малого таза.
Если флора женщины состоит преимущественно из лактобактерий, в анализе это указывается, как «палочковая флора» , что является абсолютной нормой. При преобладании кокковой флоры в мазке стоит запись «смешанная флора» или «кокковая флора». Если при этом нет повышения количества лейкоцитов, слизи, то ситуацию стоит наблюдать.
При признаках воспалительного процесса в мазке необходимо будет сделать дополнительное исследование влагалищных выделений методом бактериологического посева на микрофлору и чувствительность к антибактериальным средствам, чтобы определить возбудителя и его рост и назначить корректное лечение.
Также в некоторых лабораториях можно увидеть такие определения, как «скудная смешанная флора» или «обильная смешанная флора». Это означает степень обсемененности условно-патогенными бактериями.
При скудной флоре могут назначаться суппозитории с полезными бактериями (Ацилакт, Вагилак, Лактожиналь), если флора обильная, тогда врач прописывает свечи с противомикробным и антибактериальным эффектом (Полижинакс, Тержинан, Эльжина и др.).
7. Дрожжи, споры мицелия – дрожжеподобные грибки рода Candida
Если в мазке на флору обнаружены дрожжи, кандида, это означает, что у пациентки развилась молочница, вызванная грибками рода Candida. Иногда молочница может протекать бессимптомно, но в большинстве случаев ее сопровождают обильные творожистые выделения с кисловатым запахом, зуд половых органов, их покраснение.
Частые рецидивы молочницы могут свидетельствовать о наличии постоянного провоцирующего фактора в виде половой инфекции или какого-либо хронического заболевания. Для лечения молочницы обычно назначаются препараты, имеющие в составе флуканазол, и вагинальные свечи (Пимафуцин, Нео-пенотран, Клотримазол и др.). Как избавиться от молочницы, читайте здесь.
8. Trich. – трихомонады
Трихомонада (Trichomonas vaginalis) – одноклеточный микроорганизм, возбудитель урогенитального трихомониаза – весьма неприятной инфекции, передающейся половым путем. Симптомами трихомониаза являются обильные водянистые пенистые выделения зеленоватого или желтоватого цвета, зуд, гипермия и отек половых органов.
В мазке на флору трихомонада обнаруживается не всегда, поэтому для более точной диагностики при подозрении на заражение трихомониазом стоит дополнительно сдать анализ на трихомонаду методом пцр-диагностики.
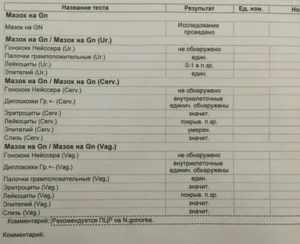
9. Gn. — гоноккки
Гонококки — грамотрицательные гноеродные бактерии рода Neisseria gonorrhoeae – возбудители гонореи. Абсолютный патоген, в норме гонококк в мазке на флору отсутствует.
Симптомами заболевания обычно являются обильные гнойные выделения из влагалища, жжение, отек и гипермия слизистой.
Выявление данной бактерии – 100% показатель к обследованию всей семьи, лечение пациента и его сексуального партнера.
10. Кл. клетки – ключевые клетки (гарднерелла)
Ключевыми клетками называют клетки плоского эпителия, выстилающего слизистую половых органов, покрытые прилипшими к ним бактериями. Чаще всего этими бактериями являются гарднереллы (Gardnerella vaginalis), относящиеся к условно-патогенной флоре. Обнаружение ключевых клеток в мазке – признак дисбактериоза влагалища (баквагиноза).
Симптомами гарднереллеза являются обильные сероватые или желтые выделения с рыбным запахом, жжение и дискомфорт в половых органах. Лечение бактериального вагиноза проводится в 2 этапа: сначала уничтожается возбудитель (наиболее распространенные препараты для лечения гарднереллы – Трихопол, Далацин), затем происходит заселение флоры полезными бактериями (капсулами Вагилак).
Степень чистоты влагалища
Мазок на флору имеет второе название – анализ на степень чистоты влагалища. Всего таких степени четыре: 1 и 2 не требуют лечения, 3 и 4 свидетельствуют о развитии воспалительного процесса и требуют более тщательной диагностики и лечения.
Характеристика степеней чистоты влагалища:
1 степень чистоты влагалища: уровень лейкоцитов в норме, микрофлора влагалища преимущественно палочковая (лактобактерии), условно-патогенная и патогенная флора отсутствуют, слизь и плоский эпителий в пределах допустимых значений. Такой мазок – абсолютная норма.
2 степень чистоты влагалища: уровень лейкоцитов в норме, флора смешанная (состоит из лактобактерий, кокков, возможно грибков рода Candida), плоский эпителий и слизь присутствуют в умеренном количестве. Данная степень чистоты влагалища сигнализирует о снижении местного иммунитета и повышенном риске развития воспалительного процесса в половых органах. В целом данные результаты анализа – пограничный вариант нормы.
3 степень чистоты влагалища: повышенное число лейкоцитов, скудное количество или полное отсутствие лактобактерий, преобладание условно-патогенной флоры (кишечная палочка, стафилококки, энтерококки и др.), тяжи слизи и много плоского эпителия. Такая степень чистоты влагалища однозначно требует санации противомикробными средствами.
4 степень чистоты влагалища: лейкоциты сплошь, повышенное количество плоского эпителия, тяжи слизи, патогенная микрофлора, отсутствие лактобактерий в мазке. В данной ситуации необходимо комплексное лечение местными и иногда системными средствами.
Таким образом, с помощью гинекологического мазка на флору врач может оценить большое количество важных показателей, характеризующих состояние женского интимного здоровья, вовремя выявить некоторых возбудителей опасных заболеваний, предотвратить нарушение баланса микрофлоры влагалища и возможное развитие воспалительного процесса в органах малого таза.
Тем не менее, у данного метода исследования есть свои недостатки, а именно невозможность определить конкретных возбудителей заболеваний и степень их роста. Для диагностики половых инфекций используется метод пцр, для идентификации условно-патогенной флоры назначается бакпосев выделений на микрофлору и чувствительность к антибиотикам.
Цервицит: причины, симптомы и лечение
Лечение и профилактика цервицита. Эффективные препараты от воспаления шейки матки.
Противовоспалительные свечи в гинекологии
Применение свечей в гинекологии. Самые эффективные свечи от молочницы, кольпита, баквагиноза.
Бакпосев на флору
Как правильно сдать бакпосев мочи, отделяемого половых путей. Расшифровка результатов бакпосева.
Источник: http://www.svetulka.ru/s1/x2/mazok-na-floru/
Мазок после лечения

Мазок после лечения – важное исследование, назначаемое любому пациенту, что обратился к врачу с жалобами на симптомы ЗППП.
Задача подобной диагностики состоит в первую очередь в том, чтобы удостовериться, что терапия оказалась подобрана верно. А также была проведена в полном объеме.
Если лечение полноценно, пациент может не волноваться о том, что его недуг снова начнет беспокоить его, подрывать здоровье. По анализу узнают о качестве выполненных мероприятий, их эффективности.
В какое время после лечения можно сдавать мазок, часто спрашивают пациенты, и каковы особенности сдачи материала при разных возбудителях. Как собирают биологический материал на исследование, и что делать, если несмотря на предпринятые меры, результат оказался положительным снова?
Почему важно проходить контроль мазка после лечения
Почему вообще важно проходить контрольные обследования после того, как терапия осталась позади?
Часто больные, проходящие терапию под контролем венеролога, задаются этим вопросом.
Как отмечают врачи, причин может быть несколько:
- Удостовериться, что лечение было успешным
Патогенные микроорганизмы, вызывающие ЗППП, склонны в течение своего жизненного цикла приобретать выраженную устойчивость в отношении препаратов из группы антибиотиков. Чтобы правильно подобрать лекарство, доктору порой требуется приложить усилия.
Да и никто не сможет дать гарантии, что выбранный препарат будет действовать эффективно на протяжении всей терапии.
Нужно избежать ситуаций, когда лечение пройдено, и бактерия лишь затаилась до поры до времени. Рекомендуется сдача мазка, помогающего исключить подобное развитие событий.
- Убедиться, что не произошло заражение новыми патологиями
В период течение одного ЗППП организм так или иначе становится особенно чувствителен к другим патологиям этой группы. Недаром человек, получающий терапию по поводу инфекций, передающихся половым путем, получает рекомендацию прервать сексуальные контакты до выздоровления.
Контрольные исследования в этом случае позволяют не только убедиться, что выбранные доктором манипуляции оказались удачными. Но и подтвердить, что не произошло инфицирования какими-либо иными микроорганизмами, что может потребовать отдельной терапии.
Мазок после лечения гонореи
Гонорея – довольно распространенное в современном мире заболевание. Развивается в том случае, если на слизистую оболочку половых путей попадают гонококки.
Недуг характеризуется достаточно яркими симптомами, от которых особенно сильно страдают представительницы прекрасного пола. Однако ошибочно полагать, что у мужчин симптомов не будет, просто выражены они зачастую не столь ярко, как у представительниц прекрасного пола.
Основная цель лечения, если поставлен диагноз гонореи – полностью уничтожить патогенный микроорганизм.
Гонококки не относятся к условно-патогенной микрофлоре, наличие которой допускается в половых путях. Поэтому в мазке они обнаруживаться не могут вообще.
Следовательно, при лечении гонореи мазок после лечения всегда должен быть только отрицательным. Положительные изменения недопустимы категорически.
После того, как курс терапии от гонореи остается позади, пациенту можно впервые проходить контрольное обследование уже через два дня. Если оно окажется чистым, повторить его придется через две недели после того, как курс терапии подойдет к завершению. В том случае, если оба анализа не покажут патологических изменений, человека считают излечившимся и снимают с наблюдения.
Мазок после лечения хламидий, уреаплазм и микоплазм
Хламидиоз, уреаплазмоз и микоплазмоз – инфекции, способные распространяться половым путем. Они довольно часто встречаются в практике любого доктора, специализирующегося на венерологии.
Патологии, как у мужчин, так и у женщин могут сопровождаться скудной симптоматикой. Это нередко существенно затрудняет процесс диагностики, особенно если пациент медлит с обращением к врачу.
При хламидиях, микоплазмах и уреаплазмах мазок после лечения сдается в разные сроки.
Если речь идет о микоплазмозе и уреаплазмозе, проходить обследование рекомендуется через 2-3 недели после того, как антибактериальная терапия была окончена. Причем, как отмечают доктора, добавиться полного устранения возбудителей вовсе не обязательно. Так как микоплазма и уреаплазма – условно-патогенные бактерии. Их присутствие в ограниченном количестве допускается в анализах.
Совсем другое дело – хламидии. Эти микроорганизмы в любом случае считаются не условно-патогенными, а полностью патогенными. Естественно, их присутствие по итогам терапии даже в минимальном количестве не допускается в организме, что подтверждается с помощью мазка.
Промежутки между окончанием терапии и сдачей контрольных анализов зависят не только от вида возбудителя. Но и от варианта оценки материала. Например, посев мазка на бактерии после лечения рекомендуется сдавать не ранее, чем через 2 недели после завершения курса приема антибиотиков.
С полимеразной цепной реакцией ситуация иная. Метод обладает высокой чувствительностью, Его рекомендуется применять для итоговой диагностики не ранее, чем через 28 дней после окончания курса приема медикаментов.
Мазок при лечении ВПЧ
Одной из самых неприятных инфекций, что тяжело диагностируются и сложно поддаются терапии, является папилломавирусная инфекция.
Патология характеризуется появлением на кожных покровах и слизистых специфических кожных разрастаний. Могут причинять существенные неудобства, если происходит их травматизация во время повседневной жизни. Так же, как отмечают доктора, ВПЧ имеет несколько онкогенных штаммов, что способствуют злокачественным перерождениям в организмах пациентов.
Важно понимать, что лечение ВПЧ не дает эффективного на 100% результата.
Болезнь можно загнать в спящее состояние, когда вирус не будет доставлять неудобств, перестанет провоцировать появление новых разрастаний. Однако избавиться от возбудителя в крови раз и навсегда невозможно. Чтобы ВПЧ как можно меньше напоминал о себе неприятными симптомами, пациенту назначают противовирусные средства.
Также препараты из группы иммуномодуляторов. Однако они неспособны полностью победить возбудитель.
Эффективность выбранной схемы контролируется с помощью анализов.
При ВПЧ мазок после лечения рекомендуется проходить минимум 1 раз в полгода в том случае, если в организме выявлен онкогенный штамм. Подобный подход поможет своевременно заметить негативные изменения в здоровых тканях, выбрать оптимальные способы коррекции.
К сожалению, если ВПЧ однажды оказалось в человеческом организме, «изгнать» патологию уже не получится. И остается лишь держать ее под контролем.
Мазок после поражения мужского полового члена кандидозом
Кандидоз – заболевание, вызываемое не бактерией или вирусом, а условно-патогенным грибком. Он в изобилии заселяет область половых путей как у мужчин, так и у женщин. Называется грибок кандидой.
Если размножение его выходит из-под контроля, у пациента развиваются симптомы кандидоза. Это патология, обладающая инфекционно-воспалительным характером.
У представителей сильного пола кандида, если позволить ей бесконтрольно размножаться на половых органах, провоцирует развитие баланопостита. Недуг сопровождается неприятной симптоматикой, значительно снижающей качество жизни.
Мазок после лечения с головки при кандидозном баланопостите рекомендуется сдавать всем мужчинам, столкнувшимся с этим заболеванием. Правда, важно понимать, что поскольку кандида – условно-патогенный микроорганизм. Ни один доктор не будет ставить себе целью полное его уничтожение.
Задача – добиться падения уровня грибка до приемлемых показателей. А также проследить, чтобы исчезли симптомы заболевания, сказывающиеся на качестве жизни. Анализ в этом случае играет вспомогательную роль. Он позволяет правильно подобрать лечение, скорректировать его, если в этом возникает насущная необходимость.
Как берется биоматериал для мазка
Часто среди больных венерическими инфекциями звучит вопрос о том, как именно берется контрольный мазок после лечения.
Как отмечают доктора, никаких отличий от стандартной диагностической процедуры в этом случае нет.
Пациенту рекомендуют соблюдать следующие простые правила:
- отказаться от использования антибиотиков до исследования минимум за несколько дней под контролем доктора
- не совершать подмываний с антибактериальными средствами накануне вечером перед прохождением процедуры
- отказаться от использования в пищу острых продуктов, блюд с большим количеством специй (исключая случаи, когда для постановки диагноза требуется отдельная провокация)
- в течение минимум суток избегать сексуальных контактов
- перед посещением врача не мочиться в туалете минимум 3 часа
В некоторых случаях доктор может брать мазок не с половых органов, а из других зон человеческого тела.
Диктуется выбор зоны забора особенностями инфекционного процесса. Так, например, если инфекция поразила ротовую полость, брать мазок с гениталий нецелесообразно. Стоит взять биоматериал из ротовой полости.
Аналогично ситуация может обстоять с анусом, поражение которого встречается в парах, практикующих анальный секс. В этом случае забор материала с зоны гениталий также будет неэффективен, нужно будет взять мазок с анального отверстия.
С высыпных элементов мазок после лечения в том случае, если пациент страдал от кандидоза, герпеса.
Оценка результатов в этом случае необходима, чтобы убедиться, что высыпания не сохранили в себе возбудителя. А значит, не станут повторным очагом инфекционного процесса.
Когда стоит пройти мазок после лечения
Часто среди больных звучит вопрос о том, когда после лечения можно сдавать мазок после антибиотиков.
Как отмечают врачи, однозначного ответа на этот вопрос нет. Многое зависит от двух факторов.
Во-первых, роль играет инфекционный процесс, терапия которого проводилась.
При гонорее, например, контрольное исследование можно проводить уже через двое суток после окончания терапии. А при хламидиозе подобный подход не даст ценных результатов.
Также важно, насколько быстро антибиотики, используемые доктором, выводятся из организма. Какие-то вещества способны сохраняться в кровотоке в течение длительного промежутка времени, порой до нескольких недель. Какие-то, напротив, выводятся легко, в течение нескольких суток. Естественно, результаты могут значительно разниться, если эту особенность не учитывать.
Что делать, если результат мазка после лечения снова положительный
Порой получается так, что мазок на флору после лечения все еще оказывается положительным. В этом случае пациенты оказываются в замешательстве, не зная, что им дальше делать.
В первую очередь при подобном исходе рекомендуется обратиться за помощью к лечащему врачу. Доктор оценит результаты и решит, насколько велика вероятность того, что они оказались ложными.
Если ложность результатов исключена, остается только один вариант: лечение оказалось неэффективным. В этом случае пациенту придется повторно обследоваться, после чего врач выдаст ему новые рекомендации по терапии.
Естественно, подобный расклад неблагоприятно влияет на состояние пациента, однако, к сожалению, повторить терапию все же придется.
Повторный мазок после лечения – это не прихоть доктора. Это способ удостовериться, что лечение прошло успешно и в полном объеме.
Пренебрегать этой диагностической процедурой категорически не рекомендуется. В некоторых случаях она позволяет определить, что лечение оказалось неудачным, и пациенту требуется повторный курс.
Если же после подобранной доктором терапии результаты контроля оказались отрицательными, больного можно только поздравить с выздоровлением!
При необходимости сдать мазок после лечения обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Источник: https://onvenerolog.ru/zppp/mazok-posle-lecheniya.html
Как берут мазок после лечения
Берут мазки точно так же, как и до начала терапии.
Используют ватный тампон, ложечку Фолькмана или зонд (если проводится ПЦР).
Материал берут из различных участков тела:
- изо рта
- ануса
- глаза
- кожи
- мочеполовых путей
Его берут из того места, где был выявлен воспалительный процесс.
Основная цель взятия контрольного мазка после лечения состоит в том, чтобы подтвердить излеченность заболевания.
Мазок после лечения с высыпных элементов
После курса терапии не должно оставаться никаких высыпных элементов.
Если они есть, это значит, что лечение не было успешным.
Условия, при которых может быть подтверждена излеченность пациента:
- исчезновение клинических проявлений
- отрицательные результаты лабораторных тестов
Высыпания относятся к клиническим проявлениям.
Поэтому, независимо от результатов мазка, человеку потребуется другой курс терапии.
Значит ли это, что взятие анализов не имеет смысла?
Нет, не значит.
Потому что диагностика после лечения проводится не только для подтверждения излеченности.
Она также необходима, чтобы установить причину, если излечение не произошло.
В ходе диагностики могут выявляться такие причины:
- резистентность флоры к антибиотикам
- присоединение другой флоры (суперинфекция)
Рассмотрим оба этих случая.
Например, у пациента появились высыпания на фоне кандидоза.
Он получил лечение, но сыпь не исчезла.
Это может значить следующее:
- Заболевание вызвано не кандидой альбиканс, а другими, атипичными кандидами.
- Кандида альбиканс оказалась нечувствительной к используемому препарату (например, к флуконазолу).
- Присоединилась бактериальная суперинфекция.
Если врач подозревает, что это не кандида альбиканс, нужно выяснить, какой вид микроорганизма спровоцировал воспалительный процесс.
До первого курса терапии этого часто не делают.
Потому что 80-90% случаев заражения вызвано кандидой альбиканс.
Она обычно чувствительна к большинству применяемых препаратов, и такие формы кандидоза легко излечиваются.
Углубленную диагностику начинают после возникновения проблем, а именно, если болезнь не отступает под влиянием терапии или продолжает прогрессировать.
Тогда может применяться ПЦР для выявления вида возбудителя.
А после идентификации грибка можно будет подобрать эффективный препарат для повторного лечения.
В иных случаях кандида альбиканс оказывается нечувствительной к определенным препаратам.
В этом случае можно сделать посев.
После того как колонии грибка вырастут, проводится тестирование.
Оно дает возможность определить, к каким лекарствам кандида имеет чувствительность, а к каким – нет.
Это ещё один способ целенаправленного подбора эффективной терапии.
Наконец, мазки с высыпаний могут браться не на кандиды, а на сопутствующие инфекции.
Вполне вероятно, что присоединилась бактериальная флора.
При этом самих грибков может уже и не быть.
Выяснить это можно, если провести:
- микроскопию с окрашиванием по Граму
- бак посев на флору
Повторный курс терапии в подобных случаях проводится уже не противогрибковыми, а антибактериальными препаратами.
Суперинфекция часто наблюдается на фоне сниженного иммунитета, например, при ВИЧ.
А также у пациентов с некомпенсированным сахарным диабетом.
Мазок на флору после лечения
Когда проводится первичная диагностика заболевания, наиболее важная характеристика используемого диагностического теста – это специфичность.
Для врача важно избежать гипердиагностики, чтобы не приходилось лечить пациента от несуществующих инфекций.
Читать также Анализ на микоплазму у женщин
Но когда дело доходит до подтверждения излеченности, на первый план выходит чувствительность.
Эта характеристика диагностического теста отражает количество ложноотрицательных результатов.
Это такие результаты теста, при которых инфекция есть, но она не определяется.
Естественно, после лечения вероятность его значительно возрастает.
Потому что антибиотики, даже если они не уничтожили бактерий полностью, в любом случае существенно проредили их ряды.
Что случится, если тест покажет ложноотрицательный результат?
Тогда пациент пойдет домой, пребывая в полной уверенности, что он здоров.
А через несколько недель у него случится рецидив.
Воспалительный процесс снова вернется.
Не исключено, что к этому времени человек успеет заразить своей инфекцией ещё несколько человек.
Чтобы этого не допустить, низкочувствительные тесты для подтверждения излеченности не используются.
К числу таких относится в первую очередь микроскопия.
Если результаты мазка оказываются положительными, это говорит о том, что человек не излечился.
Но если они отрицательные, то далеко не факт, что пациент успешно завершил лечение.
Возможно, в его урогенитальном тракте действительно больше нет бактерий.
А возможно, это исследование показывает ложноотрицательный результат.
Ведь выявить бактерий после антибиотикотерапии значительно сложнее под микроскопом из-за уменьшения их количества.
Тем не менее, мазок на флору всё равно назначают после курса терапии.
Пусть он не исключает носительство инфекции, но хотя бы показывает, прошел ли у человека уретрит или цервицит.
Это можно определить по уменьшению количества лейкоцитов или их полному исчезновению из поля зрения микроскопа.
Посев мазка на бактерии после лечения
Посев относится к числу тестов, обладающих высокой чувствительностью.
Поэтому он в большинстве случаев может применяться для контроля излеченности.
Исключение составляет хламидиоз.
Эти бактерии при существующей инфекции высеиваются только в 50-60% случаев.
В остальных случаях применять посев после лечения можно.
Более того, это один из оптимальных методов.
В первую очередь по той причине, что дает возможность проверить чувствительность патогена к антибиотикам.
Это с высокой вероятностью сделает эффективным повторный курс лечения.
По результатам бак посева возможны два варианта результатов:
- положительный – бактерии (или другие микроорганизмы) выделены и идентифицированы, их количество достаточное для возникновения воспаления урогенитального тракта;
- отрицательный – бактерии не высеиваются, либо их количество остается в пределах нормы (для условно-патогенной флоры нормальным считается количество 10 в 3 степени КОЕ и ниже).
Если результат отрицательный, в антибиотикограмме нет нужды.
Пациент просто признается излечившимся и больше не наблюдается у врача.
Но он вполне может быть положительным.
И тогда обязательно проводится повторный курс терапии.
Очевидно, что раз при первом курсе назначенные антибиотики не сработали, вряд ли стоит рассчитывать на успех в дальнейшем.
Поэтому препараты будут назначены другие.
Какие антибиотики стоит применять, чтобы снова не было неудачи в лечении?
Это поможет определить бак посев.
Лаборант проведет тестирование, чтобы узнать, как те или иные лекарства влияют на жизнедеятельность выделенных патогенов.
Данные антибиотикочувствительности будут представлены в результатах анализа.
Из этого списка врач сможет понять, какие препараты могут использоваться для повторного лечения, а какие нет смысла назначать из-за низкой или отсутствующей чувствительности к ним бактерий.
Пцр мазок после лечения
ПЦР – это самый чувствительный диагностический тест из всех существующих.
Он почти никогда не дает ложноотрицательных результатов.
Чувствительность существенным образом не снижается даже при неправильном заборе или транспортировке материала.
Потому что погибшие бактерии тоже определяются в мазке.
В то время как для бакпосева они должны быть обязательно живыми.
ПЦР – один из самых часто используемых методов оценки результативности лечения.
Читать также Услуги венеролога
Его преимущества:
- результаты на следующий день
- можно получать количественные результаты для условно-патогенной флоры
- с помощью ПЦР можно подтвердить излеченность или динамику течения вирусной инфекции
- исследование стоит дешевле
- при сочетанных инфекциях можно взять мазок один раз, но обследоваться сразу на 2-3 заболевания
Через сколько сдают мазок после лечения?
После лечения можно сдавать мазок не раньше, чем через 10 дней.
Обычно врач просит пациента явиться для сдачи анализов спустя 2 недели после приема последней дозы антибактериальных препаратов.
В течение последующего периода ожидания подтверждения излеченности пациент не должен использовать ни местные, ни системные противомикробные средства.
Потому что они могут исказить результаты контроля.
Повторный мазок после лечения под действием антибиотиков может быть ложноотрицательным, а этого допустить нельзя.
Спустя 2 недели контроль излеченности проводят с использованием посева.
Если планируется применение ПЦР, то нужно сделать перерыв в 1 месяц после антибиотикотерапии.
Это снизит риск ложноположительного результата.
Ведь если бак посев выявляет только живые патогенные бактерии (мёртвые на питательных средах не растут), то для ПЦР разницы нет.
Эта методика ищет фрагменты ДНК.
Если они находятся хотя бы в небольшом количестве, результат теста будет положительным.
При этом участки генетического материала могут обнаруживаться, даже если бактерии погибают под действием антибиотиков.
Контроль излеченности определённых инфекций
В большинстве случаев излеченность венерических заболеваний подтверждается одинаково.
Пациент приходит к врачу через 2-4 недели, сдает мазки.
Для диагностики используют посев или ПЦР.
Но есть некоторые особенности.
Мазок после лечения гонореи берут уже на 2 день.
Его исследуют с помощью микроскопии.
Затем через 2 или 4 недели может быть выполнен бак посев или ПЦР.
На хламидии мазки после лечения исследуют только при помощи ПЦР.
Так как культуральная диагностика имеет низкую чувствительность при этой инфекции.
Хламидии – внутриклеточные паразиты.
Они растут не на искусственных средах, а на клеточных культурах.
При проведении диагностики на различных её этапах можно допустить ошибки, которые сделают тест ложноотрицательным.
В то время как результаты ПЦР практически всегда достоверные.
То же самое относится к микоплазмозу.
Особенно если возбудитель – микоплазма гениталиум.
Она вообще не высеивается в клинической практике, разве что с научной целью.
ПЦР остается единственным методом подтверждения успешного лечения.
При некоторых инфекциях требуется ПЦР с концентрацией.
Это необходимо после лечения:
- уреаплазмоза
- микоплазмоза
- кандидоза
Считается, что даже снижение количественных показателей – это успех лечения этих инфекций.
При этом полная их эрадикация не является обязательной.
Мазок после лечения с головки при кандидозном баланопостите должен показать отсутствие грибков или их наличие в количестве 10 в 3 степени копий ДНК и меньше.
Тогда терапия будет признана эффективной при условии отсутствия симптомов.
Аналогичные показатели используются для подтверждения излеченности уреаплазмоза и микоплазмоза.
Хотя не все врачи с этим согласны.
Потому что эти инфекции часто дают рецидивы и опасны для беременных даже в минимальных количествах.
При ВПЧ мазок после лечения сдают для оценки количественных показателей с целью оценки риска:
- осложнений (предраковых состояний и злокачественных опухолей)
- повторного появления кондилом после их удаления
Снижение количества копий ДНК вируса говорит о том, что противовирусная терапия проходит успешно.
https://www.youtube.com/watch?v=hENrXNmUQtQ
Риск опасных осложнений или рецидива кондилом минимальный.
При необходимости сдать анализы после лечения заболеваний, передающихся половым путем, обращайтесь в нашу клинику.
У нас используются самые современные методы для подтверждения излеченности.
Для сдачи мазка после леченияобращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Источник: https://IntimnyjOtvet.ru/diagnostika/mazok-posle-lecheniya.html
Лактожиналь — спасение от вульвовагинального кандидоза — МедНовости
Женский организм особенно часто подвергается различным заболеваниям. Среди разнообразных патологий можно отметить дисбактериоз женского влагалища.
Причины этому могут быть весьма обыденные и на первый взгляд неприметные: ношение белья из синтетики, частый прием антибиотиков, ослабление иммунной системы, стрессовые ситуации и так далее.
Как результат, сложно найти представительницу прекрасного пола, которая хотя бы понаслышке не знала о симптомах молочницы. Но отчаиваться не стоит, ведь есть отличное решение данной проблемы – свечи Лактожиналь. Они очень эффективны и имеют много положительных отзывов.
Надо сказать, что в молочнице приятного мало, потому что ощущается зуд, воспаляются наружные половые органы, выделяется творожная слизь.
Происходит это по причине размножения грибка, который есть в любом женском организме, но в случае с молочницей – просто теряет контроль. Сегодня медики, готовы предложить единственный полностью безопасный и в то же время эффективный способ для профилактики молочницы.
Подобные препараты способны восстановить нормальную микрофлору влагалища. К этим средствам в первую очередь относятся свечи Лактожиналь.
Показания к применению
Лекарственное средство назначается женщинам детородного возраста для лечения и профилактики инфекционных заболеваний влагалища. Использование этого препарата уместно в следующих случаях:
- за 7-10 дней до предполагаемых родов, если пациентка находится в группе риска по возникновению инфекционных недугов;
- восстановление микрофлоры влагалища после длительного лечения вагиноза и других мочеполовых болезней с помощью антибиотиков;
- перед плановой операцией на половых органах (для повышения иммунитета);
- перед кесаревым сечением;
- лечение антибактериальными препаратами других инфекционных заболеваний (ОРВИ, бронхита, пневмонии и т. д.).
Снижение иммунитета на фоне различных недугов, переохлаждения, стрессов может вызвать вагиноз. Учитывая неблагоприятные факторы, можно заблаговременно принять профилактические меры и пройти курс лечения Лактожиналем.
В каких случаях назначается лактагель
Как и любое лекарственное средство, «Лактагель» должен применяться только по согласованию с лечащим врачом. Женщинам его обычно назначают при появлении обильных выделений, сопровождающихся неприятным запахом, вызванных бактериальным вагинозом (для установления этого диагноза врачу требуется взять мазок из влагалища).
Кроме того, описываемый гель показан для устранения симптомов недуга, иногда проявляющихся после менструаций, а также в качестве средства профилактики вагинального дисбактериоза во время прохождения курса терапии антибиотиками или противогрибковыми средствами.
Кстати, при диагностированном бактериальном вагинозе прописывается разное лечение, в зависимости от возраста пациенток. Так, для избавления от этого недуга девочкам чаще всего назначаются оральные таблетки.
«Лактогель», а также похожие по действию интравагинальные свечи или пилюли прописываются в основном для рожавших женщин.
Это позволяет ускорить у них процесс выздоровления, так как и проявления названного заболевания у таких пациенток оказываются более выраженными.
Этот медикамент относится к фармакологической группе препаратов, необходимых для нормализации рН и микрофлоры, предназначен для применения вагинально.
При появлении специфического «рыбного» запаха (обусловленного «летучими» аминами), зуда, жжения и творожистых выделений из влагалища требуется обратиться к гинекологу, пройти ряд лабораторных исследований.
При диагностике бактериального вагиноза рекомендован Лактагель полным курсом. Медикамент обеспечивает щадящий эффект в организме, действует локально на очаг патологии.
Состав и форма выпуска
Медицинский препарат содержит два активных компонента, которые при взаимодействии усиливают лечебное действие друг друга. Выпускается в форме геля, который имеет однородную структуру и специфический запах, предназначен для использования наружно. В упаковке хранятся 7 одноразовых тюбиков по 5 мл лечебного раствора каждый. Химический состав лекарства:
| Активные компоненты | Вспомогательные вещества |
| молочная кислота (225 мг) | пропиленгликоль |
| гликоген | натрия лактат |
| гидроксипропилметилцеллюлоза | |
| вода, рН = 3,8 |
Лактагель от молочницы обладает питательными, регенерирующими свойствами, уместен к применению при антибактериальной терапии как вспомогательная составляющая. Действует локально, отличается минимальным списком противопоказаний и побочных эффектов.
Молочная кислота снижает рН влагалища, создает кислую среду для подавления жизнеспособности условно-патогенных бактерий. Второй активный компонент – гликоген обеспечивает благоприятную (питательную) флору для размножения полезных лактобактерий.
Лактагель при молочнице у женщин отличается высокой эффективностью. Препарат быстро убирает зуд, отечность, жжение, неприятный запах из влагалища. Согласно инструкции по применению имеются другие медицинские показания, среди которых:
- лечение и профилактика бактериальных вагинозов;
- дисбактериоз влагалища;
- периоды менопаузы, климакса;
- состояние после аборта или родов;
- в составе курса антибиотикотерапии и приема противогрибковых препаратов.
Как применять
Существует две стандартные схемы приема медикамента. Первый способ рассчитан на ускоренное восстановление. Обычно его применяют перед операциями и родами. Суппозитории необходимо вводить дважды в день.
Курс лечения длится неделю. Второй способ предполагает использование одной капсулы в сутки на протяжении 14 дней.
В некоторых случаях врач разрабатывает индивидуальную схему лечения с учетом особенностей протекания заболевания и общего состояния женщины.
После введения Лактожиналя пациентке необходимо некоторое время оставаться в горизонтальном положении. Если препарат применяется один раз в сутки, процедуру лучше проводить перед сном.
На время лечения Лактожиналем следует воздержаться от незащищенных сексуальных контактов.
Советы по применению Лактогеля
Инструкция по применению препарата содержит рекомендации и правила, которые необходимо внимательно изучить перед использованием. Лактогель выпускают в специальных тубах, которые укладывают в упаковки по 7 штук – так они продаются в аптеках.
Для приема препарата надо придерживаться следующей схемы:
· Снять колпачок с тубы, содержащей лекарство.
· Ввести во влагалище наконечник тюбика.
· Содержимое выдавить, надавливая на стенки тубы.
· Осторожно достать тюбик наружу, продолжая давить на стенки. После процедуры использованный тюбик выбрасывают
Лучше введение препарата проводить перед сном. Если оно осуществляется в дневное время, рекомендуется воспользоваться гигиенической прокладкой, поскольку гель может подтекать
После процедуры использованный тюбик выбрасывают. Лучше введение препарата проводить перед сном. Если оно осуществляется в дневное время, рекомендуется воспользоваться гигиенической прокладкой, поскольку гель может подтекать.
Если есть симптомы бактериального вагиноза, обильные сильнопахнущие выделения, постоянный дискомфорт, в течение недели каждый день используют по тюбику геля. Чтобы предупредить болезнь и поддержать микрофлору деликатной зоны в естественном виде, применение средства осуществлять раз или два в неделю.
Если необходимо поддержать нормальную влагалищную среду, как может быть во время лечения сильнодействующими препаратами или после этого, введение геля осуществляется однократно. Справиться с признаками бактериального вагиноза после критических дней помогает ежедневное введение Лактогеля на протяжении двух суток.
Как действует препарат
Влагалище здоровой женщины имеет кислую среду, которая поддерживается за счет определенного количества собственных лактобактерий. Достаточный уровень кислотности не позволяет различным патогенным и условно-патогенным микроорганизмам беспорядочно размножаться.
Снижение иммунитета приводит к нарушению состава микрофлоры, и для восстановления необходимо пополнить количество лактобактерий извне. После введения капсулы Лактожиналя ее желатиновая оболочка растворяется и высвобождает содержимое.
Попав на слизистую, лактобактерии начинают активно размножаться, вытесняя патогенные микроорганизмы. Они устанавливают необходимый уровень кислотности, некомфортный для выживания стрептококков, стафилококков, кишечной палочки и других возбудителей заболеваний.
Таким образом, постепенно восстанавливается естественная микрофлора влагалища.
Что происходит при заболевании бактериальным вагинозом
Бактериальный вагиноз проявляется резким и неприятным запахом из влагалища, обильными выделениями. Во время полового акта больные испытывают серьезный дискомфорт, в области гениталий сильный зуд, начинается дисбактериоз влагалища, в результате его уменьшается выработка лактобактерий. Использование средства Лактогель провоцирует дисбаланс микроорганизмов влагалища.
Флора женских половых органов довольно многообразна. В ней наиболее велико содержание молочнокислых бактерий.
Они выполняют преобразование клеток эпителия, обеспечивают выработку лактобактерий и образование кислой среды, которая осложняет жизнедеятельность патогенных микроорганизмов. В итоге организм вырабатывает собственную защиту от действия инфекций.
При уменьшении количества молочнокислых бактерий возрастает содержание условно-патогенных, которые и вызывают дискомфорт в интимной области.
Основные причины возникновения дисбактериоза:
· Гормональные перемены в организме из-за беременности, абортов или менопаузы.
· Прием антибиотиков, противовирусных и противовоспалительных лекарств, антигрибковые средства.
· Использование вагинальных свечей, проведение спринцеваний и влагалищных орошений.
Источник: https://daklinik.ru/matka/laktozhinal-vo-vremya-mesyachnyh-mozhno-li.html






